A nova doença de coronavírus-19 (COVID-19) causada pela síndrome respiratória aguda grave coronavírus-2 (SARS-CoV-2) foi relatada pela primeira vez em Wuhan, China, em dezembro de 20191. Desde então, ela se espalhou pelo mundo, com a Organização Mundial da Saúde Organização (OMS) classificando-a como uma pandemia em 11 de março de 20202. Medidas de distanciamento social para evitar a propagação da doença foram tomadas e o confinamento domiciliar foi imposto em todo o mundo, levando a mudanças abruptas de estilo de vida e comportamento.
Embora a infecção por SARS-CoV-2 esteja associada a doença mais leve ou assintomática em crianças3, elas não são imunes aos efeitos adversos não infecciosos relacionados. A pandemia de COVID-19 teve impacto na qualidade de vida relacionada à saúde dos adolescentes4,5, inclusive na saúde mental com aumento substancial da prevalência de doenças mentais5,6. As medidas de distanciamento social impostas também redefiniram a rotina diária de todas as famílias7, com impacto na qualidade do sono8.
O sono de má qualidade tem sido associado ao comprometimento da saúde física e mental3, contribuindo para a psicopatologia a longo prazo7.
Os adolescentes possuem características biológicas especiais que poderiam teoricamente e parcialmente protegê-los desse distúrbio da qualidade do sono. Caracteristicamente, eles preferem dormir tarde devido a uma fase de sono biologicamente atrasada. O horário de início escolar mais tardio tem sido mencionado como uma medida para melhorar a duração e a qualidade do sono em adolescentes9. A educação em casa durante o confinamento domiciliar permitiu que os alunos tivessem um horário mais flexível, pois as aulas on-line começaram mais tarde e não havia tempo gasto para se deslocar para a escola. Isso beneficiou um melhor padrão de sono alinhado com a fase biológica do sono do adolescente.
No entanto, temos presenciado outros fatores que sobrepujaram essa aparente proteção biológica. Um deles foi o crescimento exponencial da utilização de dispositivos eletrônicos baseados em tela na atual pandemia. Com pais trabalhando em home office, aulas online e interação social restrita, o uso de aparelhos eletrônicos tornou-se quase inevitável. Sabe-se que o uso excessivo de dispositivos eletrônicos com tela está associado à má qualidade do sono, pois a exposição à luz azul suprime a produção de melatonina e diminui a prática de atividades benéficas à saúde, como a atividade física10. Portanto, a pandemia trouxe mais horas de sono disponíveis, mas com potencial perda de qualidade.
Testemunhando bloqueios repetidos, seguidos por um retorno gradual e lento à rotina diária normal, projetamos este estudo para avaliar esse impacto na qualidade do sono, se persistiu e como os adolescentes conseguiram ou não se reajustar.
MÉTODOS
Os participantes completaram uma pesquisa on-line anônima, depois de ler o formulário de consentimento por escrito e concordar explicitamente em participar. A pesquisa considerou informações sobre a rotina diária durante e após o confinamento e foi compartilhada nas mídias sociais por um período limitado (de 16 a 25 de junho de 2021), visando alunos do ensino fundamental e médio de 13 a 18 anos. Não houve compensação monetária ou creditícia pela participação no estudo. O protocolo do estudo foi aprovado pelo Comitê de Ética do nosso centro terciário - Centro Hospitalar Universitário Lisboa Central.
Um total de 328 participantes completaram a pesquisa. Dessa amostra, foram excluídos 70 participantes: idade >18 ou <13 anos; que já foram acompanhados por psicólogo/psiquiatra; com distúrbio neurológico/psiquiátrico conhecido e/ou que estavam em terapia medicamentosa para dormir. A amostra final foi composta por 258 participantes.
Os dados relatados neste estudo foram usados para avaliar o impacto do bloqueio na qualidade do sono e na qualidade de vida de adolescentes estudantes e como eles foram capazes de se adaptar quando o confinamento cessou.
A análise estatística descritiva foi realizada por meio do IBM® Statistical Package for Social Sciences® (SPSS)®, versão 27. Não foi possível usar o teste qui-quadrado de Pearson porque os critérios de Cochrane não são válidos.
RESULTADOS
Dos 258 participantes (idade mediana 15,7 anos, DP 0,107), a maioria era do sexo feminino [71,7% (n=185)], cursando o ensino médio [67,8% (n=175)], em escola pública [62,8% (n=175)], em =162)] e no ensino regular [97,7% (n=252)].
A qualidade do sono durante o confinamento foi considerada igual (58,1%) para os que normalmente classificam o sono como bom ou muito bom, mas foi considerada pior (83,3%) para os que habitualmente dormem mal ou muito mal.
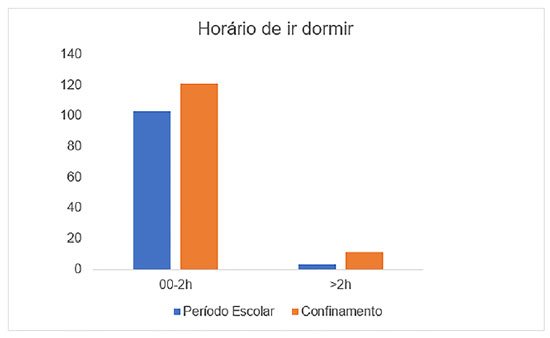
Os alunos atrasaram a hora de dormir e acordar durante o confinamento. Houve aumento de 17% no tempo “00-2h” e de 266% no tempo “>2h” (Gráfico 1). O mesmo ocorreu com o horário de acordar: a maioria dos adolescentes acordou entre “7-8h” [47,7% (n=123)] durante o confinamento, enquanto acordou 1h mais cedo após o confinamento, sendo “<7h” o horário mais frequente relatado [82,9% (n=214)] (Gráfico 2).
Olhando para o número de horas de sono por noite, durante o confinamento, a maioria dos adolescentes dormia 6-8h/noite (60,1%) e demorava <30 min a adormecer (62%); esses números foram semelhantes após o confinamento: 68,6% dormiam 6-8h/noite e 67,1% demoravam <30 min para adormecer.
Os hábitos de sono antes de dormir em relação ao uso do celular, assistir televisão e ler livros foram equivalentes durante e após a quarentena: uso do celular (60,9% vs 59,7%), assistir televisão (16,7% vs 15,9%), ler um livro (9,7% vs 10,5 %), respectivamente; no entanto, jogar videogame teve um aumento relatado de 116,7% durante o bloqueio (Gráfico 3).
Durante o confinamento, os adolescentes acordaram menos vezes durante a noite (redução de 12%) e levantaram-se mais facilmente pela manhã (aumento de 10%). No entanto, eles eram menos ativos fisicamente, relatando uma redução de 9,6%.
Quatro adolescentes começaram a tomar remédios para dormir durante o confinamento.
Terminado o confinamento e reiniciada a rotina normal, 56,6% (n=146) dos adolescentes sentiram-se mais cansados, mas, inversamente, sentiram-se mais produtivos durante o dia (44,2%, n=114). 53,9% (n=139) tiveram dificuldade em voltar aos horários anteriores, mas 86% (n=222) sentiram-se mais felizes e 55,4% (n=143) menos ansiosos.
DISCUSSÃO
No presente estudo, verificamos que o fechamento da escola e o confinamento em casa durante a pandemia de COVID-19 impactaram significativamente a saúde e o bem-estar dos estudantes adolescentes. As principais descobertas durante o confinamento foram as seguintes: (1) os adolescentes atrasaram a hora de dormir e acordar; (2) a qualidade do sono foi pior para aqueles que já tinham sono ruim; (3) os adolescentes não atingiram os requisitos de duração do sono; (4) a utilização de dispositivos eletrônicos baseados em tela aumentou antes de dormir; (5) os adolescentes acharam mais fácil levantar pela manhã; (6) os adolescentes sentiram-se menos cansados ao longo do dia; e (7) sentimentos como ansiedade e tristeza foram mais prevalentes.
Na área pré-pandêmica, uma revisão sistemática e uma metanálise relataram 25% de distúrbios do sono em crianças com desenvolvimento normal11. Esse número aumentou para valores preocupantes de 38% a 46% em crianças durante a pandemia12,13. A mudança mais significativa observada durante o confinamento foi o atraso na hora de dormir e acordar12,13. De acordo com outros estudos, os adolescentes atrasaram a hora de dormir e acordar durante o confinamento. Isso pode ser explicado como resultado de uma combinação entre a tendência natural de dormir tarde e a redefinição da rotina diária imposta pela própria pandemia. Esse ajuste permitiu que os adolescentes se alinhassem à sua fase de sono biologicamente atrasada, sentindo menos sonolência diurna.
Outro achado curioso é a maior prevalência de distúrbios do sono nas publicações de 2021 em comparação com 2020, implicando no impacto negativo contínuo da pandemia de COVID-19 no sono12.
Em nossa pesquisa, os adolescentes relataram uma duração média de sono entre 6 e 8 horas por noite (durante e após o confinamento), inferior às 8 a 10 horas recomendadas para essa faixa etária14. Durante a semana, cerca de 76,7% e 82,9% não atenderam às necessidades de sono durante e após o confinamento, respectivamente. Da mesma forma, Sharma et al. alertam que quase metade das crianças não atendeu às recomendações de duração do sono durante o confinamento12. Isso é preocupante, pois a privação do sono está ligada a vários problemas de saúde, desde problemas de sistemas de órgãos específicos, como doenças dos sistemas renal e cardiovascular, contribuindo para o desenvolvimento de anormalidades metabólicas, como obesidade e diabetes mellitus, até transtornos mentais e desempenho cognitivo prejudicado.
Como esperado, durante o confinamento, os adolescentes aumentaram o uso de dispositivos eletrônicos baseados em tela perto da hora de dormir. Atrasar a hora de dormir tem sido associado ao aumento do tempo de tela15. O uso de mídia digital próximo à hora de dormir tem um efeito negativo no sono com implicações para a saúde física e mental16, como distúrbios do sono e dispensa de outras atividades benéficas para o sono, como exercícios físicos15. A luz forte leva à supressão da melatonina, contribuindo para um distúrbio da fase do sono atrasada, razão pela qual a Academia Americana de Pediatria sugere evitar o uso de dispositivos de tela digital pelo menos uma hora antes de dormir17. Em um estudo transversal da Itália em adultos jovens durante o confinamento, o aumento do uso de mídia digital antes de dormir afetou levemente os hábitos de sono, pois a latência do sono, a hora de dormir e acordar foram afetados, mas não a qualidade do sono18. No entanto, como os ciclos sono-vigília mudaram significativamente durante o confinamento, com as pessoas indo para a cama e acordando mais tarde e, portanto, passando mais tempo na cama, elas, por outro lado, também relataram uma qualidade de sono inferior18.
Sentimentos como tristeza, ansiedade e medo de infecção foram relatados em nosso estudo. Quarentenas repetidas e prolongadas, isolamento social, medo de contágio e tédio são alguns dos problemas associados ao impacto psicológico negativo vivenciado no confinamento5,18. Zhou et al descreveram sintomas de depressão e ansiedade em 43,7% e 37,4%, respectivamente, em adolescentes chineses durante o surto de COVID-1919. Segundo Scapaticci et al.5, foi documentado um aumento de 11,6% na prescrição de medicamentos psiquiátricos na população pediátrica italiana em 2020, em comparação com o ano anterior, principalmente antipsicóticos e antidepressivos.
CONCLUSÃO
A pandemia de COVID-19 e seus bloqueios relacionados tiveram um impacto profundo nos comportamentos de saúde e estilo de vida. Embora este seja um retrato parcial da atual situação portuguesa e, tanto quanto sabemos, o primeiro, os nossos dados confirmaram as evidências já observadas em indivíduos em quarentena, resultando em alterações nos hábitos de sono, bem como em alterações psicossociais negativas. A principal limitação do presente estudo é que os hábitos de sono não foram determinados objetivamente, mas com base no autorrelato. No entanto, ainda não se sabe se essas mudanças observadas durante o confinamento terão implicações de longo prazo para o sono e o funcionamento diurno da adolescência.
Considerando que o COVID-19 ainda é preocupante em alguns países e, com múltiplos picos, existe uma necessidade contínua de monitorar o bem-estar psicofisiológico da população pediátrica e desenvolver programas para apoiar rotinas saudáveis de sono e higiene para essa faixa etária.
REFERÊNCIAS
1. Zhu N, Zhang D, Wang W, Li X, Yang B, Song J, Zhao X, Huang B, Shi W, Lu R, Niu P, Zhan F, Ma X, Wang D, Xu W, Wu G, Gao GF, Tan W; China Novel Coronavirus Investigating and Research Team. A Novel Coronavirus from Patients with Pneumonia in China, 2019. N Engl J Med. 2020 Feb 20;382(8):727-733. doi: 10.1056/NEJMoa2001017. Epub 2020 Jan 24. PMID: 31978945; PMCID: PMC7092803.
2. World Health Organization. TimeLine: WHO’s COVID-19 response to COVID-19. Geneva: WHO; 2020. [accessed on 18th June]. Available at:https://www.who.int/emergencies/diseases/novel-coronavirus-2019/interactive-timeline#!
3. Castagnoli R, Votto M, Licari A, et al. Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) Infection in Children and Adolescents: A Systematic Review. JAMA Pediatr. 2020;174(9):882–889. doi:10.1001/jamapediatrics.2020.1467
4. Genta F, Neto G, Sunfeld J et al. COVID-19 pandemic impact on sleep habits, chronotype and health-related quality of life among high school students: a longitudinal study. Journal of Clinical Sleep Medicine 2021, Mar 5
5. Scapaticci, S., Neri, C.R., Marseglia, G.L. et al. The impact of the COVID-19 pandemic on lifestyle behaviors in children and adolescents: an international overview. Ital J Pediatr 48, 22 (2022). https://doi.org/10.1186/s13052-022-01211-y
6. Albrecht JN, Werner H, Rieger N, et al. Association Between Homeschooling and Adolescent Sleep Duration and Health During COVID-19 Pandemic High School Closures. JAMA Netw Open. 2022;5(1):e2142100. doi:10.1001/jamanetworkopen.2021.42100
7. Dellagiulia A, Lionetti F, Fasolo M, Verderame C, Sperati A, Alessandri G. Eary impact of COVID-19 lockdown on children’s sleep: a 4-week longitudinal study. J Clin Sleep Med. 2020;16(9):1639-1640.
8. Camacho-Montaño LR, Iranzo A, Martínez-Piédrola RM, Camacho-Montaño LM, Huertas-Hoyas E, Serrada-Tejeda S, García-Bravo C, de Heredia-Torres MP, Effects of COVID-19 home confinement on sleep in children: A systematic review, Sleep Medicine Reviews,
https://doi.org/10.1016/j.smrv.2022.101596.
9. Dunster GP, de la Iglesia L, Ben-Hamo M, et al. Sleep more in Seattle: later school start times are associated with more sleep and better performance in high school students. Sci Adv. 2018;4(12):eaau6200.
10. Lissak G. Adverse physiological and psychological effects of screen time on children and adolescents: literature review and case study. Environ Res 2018;164:149-157.
11. Horwood L, Li P, Mok E, Shevell M, Constantin E. A systematic review and meta-analysis of the prevalence of sleep problems in children with cerebral palsy: how do children with cerebral palsy differ from each other and from typically developing children? Sleep Health 2019;5:555e71.
12. Sharma M, Aggarwal S, Madaan P, Saini L, Bhutani M. Impact of COVID-19 pandemic on sleep in children and adolescents: a systematic review and meta-analysis. Sleep Med. 2021 Aug;84:259-267. doi: 10.1016/j.sleep.2021.06.002. Epub 2021 Jun 11. PMID: 34182354; PMCID: PMC8687656.
13. Jahrami HA, Alhaj OA, Humood AM, Alenezi AF, Fekih-Romdhane F, AlRasheed MM, Saif ZQ, Bragazzi NL, Pandi-Perumal SR, BaHammam AS, Vitiello MV. Sleep disturbances during the COVID-19 pandemic: A systematic review, meta-analysis, and meta-regression. Sleep Med Rev. 2022 Apr;62:101591. doi: 10.1016/j.smrv.2022.101591. Epub 2022 Jan 22. PMID: 35131664; PMCID: PMC8782754.
14. M. Hirshkowitz et al. National Sleep Foundation’s sleep time duration recommendations: methodology and results summary. Sleep Health 1 (2015) 40–43.
15. Camacho-Montaño LR, Iranzo A, Martínez-Piédrola RM, Camacho-MontañoLM, Huertas-Hoyas E, Serrada-Tejeda S, García-Bravo C, de Heredia-Torres MP. Effects of COVID-19 home confinement on sleep in children: A systematic review, Sleep Medicine Reviews Volume 62, 2022. https://doi.org/10.1016/j.smrv.2022.101596
16. Orzech KM, Grandner MA, Roane BM, Carskadon MA. Digital media use in the 2 h before bedtime is associated with sleep variables in university students.Comput Human Behav. 2016 Feb;55(A):43-50. doi: 10.1016/j.chb.2015.08.049. Epub 2015 Sep 14. PMID: 28163362; PMCID: PMC5279707.
17. Hill D, Ameenuddin N, Chassiakos YR, et al. Media and young minds. Pediatrics 2016;138:e20162591. doi: 10.1542/peds.2016-2591
18. Cellini N, Canale N, Mioni G, Costa S. Changes in sleep pattern, sense of time and digital media use during COVID-19 lockdown in Italy. J Sleep Res. 2020;29:e13074
19. Zhou SJ, Zhang LG, Wang LL, Guo ZC, Wang JQ, Chen JC, Liu M, Chen X, Chen JX. Prevalence and socio-demographic correlates of psychological health problems in Chinese adolescents during the outbreak of COVID-19. Eur Child Adolesc Psychiatry. 2020 Jun;29(6):749-758. doi: 10.1007/s00787-020-01541-4. Epub 2020 May 3. PMID: 32363492; PMCID: PMC7196181.
1. Hospital de Dona Estefânia, Centro Hospitalar Universitário de Lisboa Central, EPE, Sleep Department - Lisboa - Lisboa - Portugal
2. Hospital de Dona Estefânia, Centro Hospitalar Universitário de Lisboa Central, EPE, Developmental Department - Lisboa - Lisboa - Portugal
Endereço para correspondência:
Margarida Almendra
Hospital de Dona Estefânia
R. Jacinta Marto 8A, Lisboa, Portugal
E-mail: margaridaalmendra@hotmail.com
Data de Submissão: 25/08/2022
Data de Aprovação: 05/11/2022
Recebido em: 25/08/2022
Aceito em: 05/11/2022