Tromboembolismo Pulmonar (TEP) não é uma afecção comum entre as crianças, sendo um desafio diagnóstico para os pediatras desde seu primeiro relato por Von Löschner, há quase dois séculos. O amplo espectro clínico, a limitação dos exames complementares e a falta de evidências científicas na população pediátrica fazem com que um grande índice de suspeição seja necessário para sua identificação e terapêutica adequada1.
A trombose venosa ocorre quando eritrócitos, plaquetas, fibrina e leucócitos formam uma massa dentro de um vaso. Tal fenômeno decorre da interação dos fatores da Tríade de Virchow (lesão endotelial, estase vascular e hipercoagulabilidade), sendo que em até 95% dos casos há alguma causa subjacente, tais como acesso venoso central (sendo o cateter umbilical o principal fator), câncer, cardiopatia congênita, trauma, cirurgia ou imobilização, infecção, síndrome nefrótica, lúpus eritematoso sistêmico, anemia falciforme, hipovolemia, obesidade, contraceptivos hormonais orais e trombose venosa prévia2.
Dentre as causas predisponentes, temos as distrofias musculares, como a doença de Duchenne, nas quais a suscetibilidade se dá pelo estado de hipercoagulabilidade, sem relação direta com idade, função respiratória ou cardíaca, somado às obstruções vasculares crônicas e hiperplasias endoteliais3,4. Apesar da grande prevalência de trombose venosa nesse grupo, a ocorrência de eventos tromboembólicos pulmonares permanece incomum, impactando piores desfechos quando presente3.
O objetivo deste trabalho é descrever o caso de ocorrência de TEP em criança portadora de distrofia muscular de Duchenne, auxiliando na identificação e conduta terapêutica em outras ocorrências.
RELATO DE CASO
Paciente masculino, 11 anos, diagnóstico prévio de distrofia de Duchenne, obeso, restrito ao leito, impossibilitado de deambular, com queixa de queda da cadeira de rodas há três dias e início de prostração, hiporexia, dispneia e dor torácica desde então. Nega febre ou tosse. Ao exame físico, apresentava-se hipocorado 1+/4, afebril, taquidispneico, consciente e orientado. Ausculta cardíaca sem alteração de ritmo, frequência cardíaca 144 batimentos por minuto, pressão arterial 100 x 60 mmHg em membro superior direito. Murmúrio vesicular reduzido em base direita com estertor fino local, frequência respiratória 50 incursões por minuto, saturação periférica de 85% em ar ambiente. Membros inferiores paréticos com edema bilateral, maior em panturrilha direita, com dor à movimentação de joelho ipsilateral.
Internado para investigação com tratamento antibiótico empírico para tratamento de pneumonia adquirida na comunidade e oxigenoterapia sob cateter nasal, com boa resposta através da saturação.
Hemograma revelou hemoglobina 11.5g/dL, 14.600 leucócitos/mm3 (predomínio de segmentados sem desvio à esquerda), 269.000 plaquetas/mm3, sódio 139mmol/L, potássio 2.8mmol/L, magnésio 2.2mg/dL, proteína C-reativa 5mg/dL (10 vezes acima do valor de referência), ureia 12mg/dL, creatinina 0.3mg/dL, CK 3455U/L, CK-MB 157U/L, troponina negativa. Gasometria arterial com pH 7.44, pO2 89mmHg, pCO2 25.4mmHg, bicarbonato 17,1mEq/L e base excess (BE) -5.4. Radiografia de tórax com discreto infiltrado peri-hilar bilateral, sem condensações ou derrames.
DISCUSSÃO
Com os avanços científicos e o aumento da taxa de sobrevivência dos pacientes críticos e crônicos, o número de casos de TEP tem aumentado. Na população pediátrica, sua incidência varia de 8,6 a 57 casos para cada 100.000 hospitalizadas, enquanto naquelas sem hospitalização a taxa não passa de 0,9. Há predomínio em crianças negras (2,38 vezes maior que em brancos) e incidência bimodal com pico em lactentes e adolescentes1.
Diferentemente da população adulta, o quadro clínico pode ser silente com pacientes até mesmo assintomáticos, atrasando o diagnóstico em até sete dias. A apresentação clássica inclui desconforto respiratório, dor torácica do tipo pleurítica (principalmente nos adolescentes), hemoptise, tosse, síncope e dessaturação. Entretanto taquicardia, taquipneia, edema de membros e sinais de falência cardíaca também são frequentes1,2.
A queixa de dispneia pode se basear na dificuldade em se obter o ar ou a sensação de sufocamento, sendo por vezes, assim como outro quadro subjetivo, de difícil diagnóstico. A lista de diagnósticos diferenciais varia desde causas anatômicas (anéis vasculares, estenoses e atresias) até causas externas (compressões extrínsecas por adenopatias, massas ou hematomas, corpos estranhos em via aérea e traumas com lesões diretas) e infecciosas (pneumonias, bronquiolite, epiglotite e laringite). O modo de instalação, sintomas associados, comorbidades e outros fatores de risco contribuem para conclusão diagnóstica5.
Enquanto testes de probabilidade são utilizados na população adulta - com destaque para os critérios de Wells, escore de Geneva e PERC (Pulmonary Embolism Rule-out Criteria) -, a população pediátrica carece de testes semelhantes validados, sendo que os atuais estudos trouxeram apenas resultados razoáveis1. Dessa forma, ressalta-se a importância da suspeita diagnóstica quando há presença de fatores de risco e sintomas inespecíficos6.
No caso clínico apresentado em que o paciente tem uma condição de base com conhecido estado de hipercoagulabilidade, além da restrição física, associado a um quadro agudo de dor torácica, taquidispneia e dessaturação na ausência de febre e de imagem radiográfica diagnóstica, levantaram a hipótese de tromboembolismo pulmonar.
A avaliação diagnóstica do TEP pode ser dividida em dois grupos: os específicos e aqueles que identificam a severidade do quadro. Em relação ao diagnóstico do tromboembolismo, destacam-se a angiotomografia, ressonância nuclear magnética (RNM), teste ventilação/perfusão (V/Q) e arteriografia pulmonar2.
A angiotomografia é o exame de escolha devido à disponibilidade, tempo para realização e interpretação, além de baixo custo e elevada acurácia (sensibilidade de 90%, especificidade 95%, falso-positivo de 9.3% e falso-negativo de 2.4%). Por outro lado, utiliza radiação ionizante, é contraindicado na insuficiência renal e apresenta baixa qualidade quando pequenas embolias periféricas1.
A partir de dados extrapolados da população adulta, a avaliação da severidade busca sinais de sobrecarga cardíaca consequente ao aumento da pressão da vasculatura pulmonar para classificar os pacientes e guiar a terapêutica. Pacientes de alto risco são aqueles com sinais de colapso cardiovascular, enquanto os de risco intermediário apresentam-se normotensos, mas com evidências de sobrecarga cardíaca ao eletrocardiograma, ecocardiograma ou elevação dos marcadores de lesão muscular. Pacientes de baixo risco não apresentam sinais de comprometimento cardíaco ou hemodinâmico1.
A investigação do caso relatado se iniciou com eletrocardiograma que apresentava alteração tipo S1Q3T3: onda S em DI, onda Q em DIII e inversão de onda T em DIII (Figura 1). Seguiu-se com a ultrassonografia de membros inferiores com Doppler, a qual não demonstrou alterações. Com a realização da angiotomografia de tórax, concluiu-se o diagnóstico ao evidenciar falha do preenchimento com trombo intraluminal e aumento do calibre em ramo segmentar e subsegmentares dos segmentos basais lateral e posterior do lobo inferior direito (Figura 2). Como avaliação sequencial, foi realizado ecocardiograma com sinais de aumento da pressão arterial pulmonar e dilatação de câmaras cardíacas direitas, de forma a caracterizar o quadro como risco moderado.
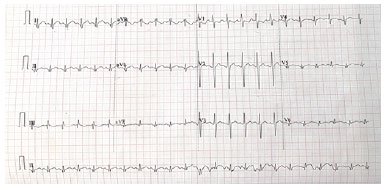 Figura 1. Eletrocardiograma.
Figura 1. Eletrocardiograma.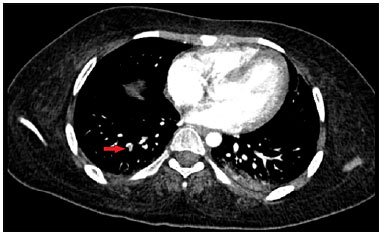 Figura 2. Angiotomografia de tórax; seta: obstrução ao fluxo do contraste em segmento inferior do pulmão direito.
Figura 2. Angiotomografia de tórax; seta: obstrução ao fluxo do contraste em segmento inferior do pulmão direito.A identificação e o correto manejo promovem, além da interrupção na progressão da doença, a prevenção das sequelas e de abordagens invasivas desnecessárias. Devido à falta de algoritmos específicos para população pediátrica, o tratamento preconizado baseia-se em estudos e recomendações feitas à população adulta1.
O tratamento divide-se em abordagem farmacológica (anticoagulantes e trombolíticos) e mecânica, variando a indicação conforme a classificação de risco. Pacientes de baixo risco receberão anticoagulação, enquanto os de alto risco receberão a terapia com trombolíticos. Aqueles de risco intermediário devem ser avaliados para uso de trombolíticos1.
Os anticoagulantes visam interromper a cascata de formação do trombo, sendo representados pela Heparina Não Fracionada (HNF) e a Heparina de Baixo Peso Molecular (HBPM). A HNF está indicada nos pacientes sem estabilidade clínica ou risco mais alto de sangramento (visto menor meia-vida e possibilidade de antídoto) a uma dose de 75U/kg intravenosa e taxa de infusão que varia de acordo com a idade: naqueles >1 ano infundir a 20U/kg/h; nos <1 ano a 28U/kg/h1.
Já a HBPM varia de 1mg/kg, nos maiores de 2 meses de vida, a 1.5mg/kg/dia nos menores, sem necessidade de acesso venoso por ser de administração subcutânea. O tratamento de manutenção é feito com HBPM ou antagonista da vitamina K (varfarina) com duração de três meses a um ano1.
Os trombolíticos podem ser utilizados em acesso periférico ou próximo ao coágulo através da cateterização da circulação pulmonar, objetivando a resolução mais rápida, reduzindo assim a sobrecarga do ventrículo direito. O ativador de plasminogênio tecidual recombinante (rtPA) é preferível à estreptoquinase pela menor imunogenicidade, maior atividade sobre coágulo e maior especificidade à fibrina. Sua dose varia na literatura, havendo dois protocolos vigentes: um utiliza doses mais altas (0.1 a 0.6mg/kg/h por 6 horas) com maior probabilidade de resolução do coágulo, mas maior risco de sangramento, enquanto o segundo apresenta doses menores (0.03 a 0.06mg/kg/h, máximo 2mg/h), com eficácia semelhante, porém menor risco de efeitos adversos1.
A trombólise mecânica e a tromboendarterectomia cirúrgica, apesar da pequena experiência em pacientes pediátricos desta última, são indicadas naqueles pacientes de alto risco de sangramento ou contraindicações aos trombolíticos e anticoagulantes, naqueles com falha à terapia farmacológica ou nos casos de instabilidade hemodinâmica1.
O paciente do caso em questão apresentou boa resposta à oxigenoterapia e, devido à estabilidade hemodinâmica, optou-se pela anticoagulação com inibidor da vitamina K associado à heparina de baixo peso molecular até obtenção do International Normalized Ratio (INR) de 2.0, quando suspensão do segundo e alta hospitalar para seguimento ambulatorial, o que aconteceu após sete dias de tratamento. Atualmente o paciente segue em uso do antagonista oral da vitamina K, com bom controle do INR, sem episódios de sangramentos ou eventos trombóticos.
CONCLUSÃO
Tromboembolismo pulmonar em crianças pode apresentar sinais e sintomas subjetivos e que mimetizam outras afecções, dificultando e retardando seu diagnóstico, o que torna necessário investigação clínica detalhada mediante presença de fatores de risco para o desenvolvimento dessa afecção. Essa identificação da TEP associada ao correto manejo promove interrupção na progressão da doença, prevenção das sequelas e evita abordagens invasivas desnecessárias.
REFERÊNCIAS
1. Zaidi AU, Hutchins KK, Rajpurkar M. Pulmonary embolism in children. Front Pediatr. 2017;5:170.
2. Patocka C, Nemeth J. Pulmonary embolism in pediatrics. J Emerg Med. 2012;42(1):105-16.
3. Kimura K, Morita H, Daimon M, Kawata T, Nakao T, Lee SL, et al. Prognostic impact of venous thromboembolism in patients with Duchenne muscular dystrophy: prospective multicenter 5-year cohort study. Int J Cardiol. 2015;191:178-80.
4. Saito T. Coagulation and fibrinolysis abnormalities in patients with muscular dystrophy. In: Kolev K. Fibrinolysis and Thrombolysis. InTech [Internet]. 2014; [access in 2021 May 5]. Available from: https://www.intechopen.com/chapters/46389.
5. Mayefsky JH. Dyspnea. In: Adam HM, Foy JM, eds. Signs & Symptoms in pediatrics. Elk Grove Village, IL: American Academy of Pediatrics; 2015. p. 235-45.
6. Agha BS, Sturm JJ, Simon HK, Hirsh DA. Pulmonary embolism in the pediatric emergency department. Pediatrics. 2013;132(4):663-7.
1. Hospital das Clínicas UFG, Departamento de Pediatria - Goiânia - Goiás - Brasil
2. Universidade de Rio Verde, Faculdade de Medicina - Aparecida de Goiânia - Goiás - Brasil
Endereço para correspondência:
Daniel Raylander da Silva Rodrigues
Hospital das Clínicas UFG
Rua 235 QD. 68 Lote Área, Nº 285, s/nº - Setor Leste Universitário
Goiânia, GO, Brasil. CEP: 74605-050
E-mail: danielraylander@gmail.com
Data de Submissão: 08/06/2021
Data de Aprovação: 07/07/2021
Recebido em: 08/06/2021
Aceito em: 07/07/2021


