INTRODUÇÃO
O hipotireoidismo autoimune é a causa mais comum de hipotireoidismo adquirido na faixa etária pediátrica, com prevalência estimada entre 1 e 2%. A doença afeta preferencialmente indivíduos do sexo feminino, à razão de 4:1.1 Em países desenvolvidos e áreas suficientes em iodo, é a causa mais comum de bócio e hipotireoidismo adquirido em crianças e adolescentes. Em aproximadamente 50% dos casos, há histórico familiar de doença autoimune da tireoide.1-3 A incidência do distúrbio aumenta com a idade. Contudo, sua ocorrência é rara antes dos três anos de idade.2 O diagnóstico de hipotireoidismo autoimune é baseado em histórico clínico, exame físico, dados radiológicos e avaliação da função tireoidiana.4,5RELATO DE CASO
Um menino de 4 anos e meio, previamente hígido, filho de mãe com diabetes tipo 1 e hipotireoidismo autoimune, foi trazido à consulta de cuidados primários com queixa de otalgia. Na avaliação, notou-se mau contato visual e ausência de fala. Quando questionada sobre o comportamento habitual da criança, a mãe relatou neurodesenvolvimento normal até aos três anos de idade, momento em que a criança começou a apresentar alterações comportamentais progressivas. Ela acrescentou que a professora do jardim de infância manifestava preocupações sobre o comportamento da criança já há oito meses. A mãe descreveu a criança como extremamente tímida e calma, que interagia pouco com outras crianças e familiares, com baixa capacidade de comunicação e que passava a maior parte do tempo no sofá. Ela também mencionou dificuldade para subir escadas e correr, perda de apetite e ronco. Dados os sinais de alerta do comportamento e do neurodesenvolvimento da criança, a suspeita clínica recaiu sobre transtorno do espectro autista. A criança foi encaminhada para um especialista em psiquiatria infantil.
Passados sete meses, o menino foi novamente trazido ao médico de atenção primária para consulta de rotina. Além do agravamento das queixas anteriores, os gráficos de crescimento da criança revelaram um ganho de peso de aproximadamente 15 kg no último ano com cruzamento de percentis e uma velocidade de crescimento de 2,5cm/ano, também com cruzamento de percentis (Figura 1).
 Figura 1. (A, B) Curva estatura para idade da criança. A curva de crescimento linear revela um cruzamento de acima do percentil 97 para o percentil 3 antes do início da levotiroxina. (C,D) A curva de peso mostra ganho excessivo de peso e subsequente perda de peso após levotiroxina.
Figura 1. (A, B) Curva estatura para idade da criança. A curva de crescimento linear revela um cruzamento de acima do percentil 97 para o percentil 3 antes do início da levotiroxina. (C,D) A curva de peso mostra ganho excessivo de peso e subsequente perda de peso após levotiroxina.
Ao exame físico (Figura 2), a criança apresentava-se letárgica, apática e chegava à fadiga com facilidade. Seu biótipo era endomórfico, com pescoço alado, olhos amendoados, lábio superior fino e mãos e pés pequenos. O cabelo era escasso e fino. Não foram registrados outros achados relevantes, tampouco bócio. Dados o aparente atraso no desenvolvimento neurológico e as alterações físicas compatíveis, foi levantada a suspeita de síndrome de Prader Willi. A criança foi encaminhada para consulta com um pediatra. Testes adicionais revelaram hormônio tireoestimulante (TSH) extremamente elevado (>750 mUI/L, N 0,56-5,41 mUI/L) associado a diminuição da tiroxina livre (T4 livre) (0,24 ng/dL, N 1,08-1,93 ng/dL). Também foram constatados níveis elevados de colesterol total (CT) (300 mg/ dL) e de lipoproteínas de baixa densidade (LDL-C) (217 mg/dL).
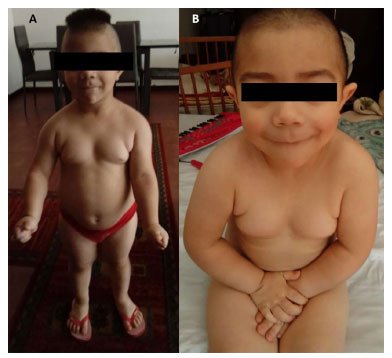 Figura 2. (A, B) Biótipo endomórfico antes do início do tratamento com levotiroxina.
Figura 2. (A, B) Biótipo endomórfico antes do início do tratamento com levotiroxina.
O rastreio para doença celíaca foi negativo e o Fator de Crescimento Insulínico 1 estava normal para a idade (74 ng/ mL). Estudos analíticos adicionais não apresentaram resultados dignos de nota. A radiografia de mão e punho revelou idade mineral óssea em torno de dois anos e oito meses (idade cronológica de 5 anos e 1 mês).
A criança iniciou tratamento com levotiroxina 1,4 ug/ kg/dia, com aumento gradual da dose até 3,1 ug/kg/dia. O estudo autoimune revelou anticorpos antitireoperoxidase (Anti-TPO) (>4.000 UI/mL) e anticorpos antitireoglobulina (Anti-Tg) (>600 UI/mL) positivos, estabelecendo o diagnóstico de tireoidite autoimune. A ultrassonografia da tireoide revelou glândula tireoide com contorno irregular e alterações parenquimatosas compatíveis com tireoidite. Cinco meses após o início do tratamento houve melhora clínica significativa, com melhor desempenho nas habilidades motoras e sociais e redução do ronco. Além disso, a criança perdeu 12 kg e retomou o crescimento linear (9 cm/ano), com aumento da densidade capilar (Figura 3). Os valores de TSH e T4L voltaram para níveis normais (TSH 0,980 mU/L, T4L 1,08 ng/dL).
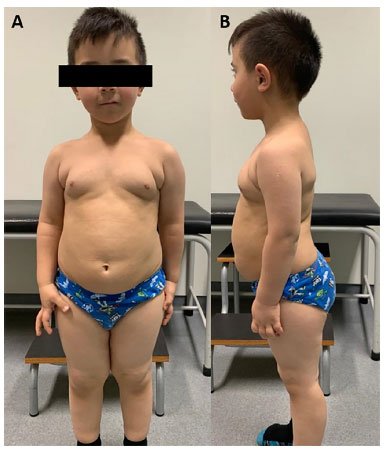 Figura 3. (A, B) Aspecto da criança após início do tratamento, com perda de peso, espessamento e aumento da densidade capilar.
Figura 3. (A, B) Aspecto da criança após início do tratamento, com perda de peso, espessamento e aumento da densidade capilar.
A ausência de atraso no desenvolvimento até os 3 anos de idade, a melhora clínica significativa após o início do tratamento, bem como o retorno ao crescimento linear associado a perda ponderal significativa, permitiram descartar a hipótese de síndrome de Prader-Willi.
Embora tenha havido uma melhoria clínica e analítica significativa, a criança continua a ser acompanhada pela psiquiatria pediátrica por conta do atraso no desenvolvimento, com especial atenção às competências linguísticas (escore extremamente baixo de 68 pontos na Escala de Inteligência de Wechsler para a Idade Pré-Escolar e Primária).
DISCUSSÃO
O presente artigo descreve o caso de uma criança pré-escolar com histórico de dois anos de retardo do crescimento, ganho de peso exponencial e alterações neurocomportamentais causadas por hipotireoidismo.
O bócio é o achado físico mais frequente em casos de hipotireoidismo autoimune. As manifestações clínicas são variáveis e incluem anomalias físicas e do neurodesenvolvimento. Contudo, crianças são frequentemente assintomáticas.3,6 As anomalias do neurodesenvolvimento incluem letargia, perda de memória, incapacidade de concentração, mau desempenho escolar e fala lenta. Os sintomas incluem fadiga, sonolência, intolerância ao frio, prisão de ventre e diminuição do apetite. O exame físico pode revelar leve ganho de peso, atraso puberal, palidez, edema facial, pele seca, cabelos ásperos, queda de cabelo, unhas quebradiças, bradicardia, diminuição da pressão arterial sistólica, aumento da pressão arterial diastólica, atraso no relaxamento dos reflexos tendinosos profundos, ataxia, edema não compressível, fraqueza muscular e pseudohipertrofia muscular.3,6 O nosso paciente apresentava alguns dos sinais descritos na literatura (letargia, fadiga, alterações comportamentais, cabelos quebradiços). Entretanto, o ganho ponderal foi mais acentuado do que seria esperado para o distúrbio,5,7 provavelmente por conta do mixedema e do tempo prolongado de sintomatologia. A ausência de bócio, tão frequente nesta patologia,3 pode ter sido um fator de retardo no diagnóstico. A ausência de bócio pode ocorrer em casos de obliteração grave e rápida da tireoide mediada por autoimunidade.4
Na avaliação inicial da equipe de atenção primária, foi levantada a hipótese de Síndrome de Prader-Willi. O ganho ponderal significativo em idade pré-escolar, o comprometimento do crescimento e o atraso no neurodesenvolvimento corroboraram esta hipótese. Além disso, a Síndrome de Prader-Willi também pode estar associada a hipotireoidismo e outras comorbidades endocrinológicas. Contudo, a síndrome está geralmente associada a restrição de crescimento intrauterino, hipotonia em idade precoce e dificuldade de alimentação com ou sem declínio pôndero funcional no primeiro ano de vida, o que não foi relatado no histórico pessoal do paciente em questão. Além disso, o paciente apresentou melhora clínica significativa após o início da levotiroxina, o que contraria e exclui a hipótese diagnóstica de síndrome de Prader-Willi.8
Os hormônios tireoidianos têm um papel crucial no crescimento e desenvolvimento do esqueleto. Portanto, alguns pacientes podem apresentar declínio na velocidade de crescimento, o que muitas vezes resulta em baixa estatura. O início do hipotireoidismo na infância é insidioso. Muitas vezes, o diagnóstico é feito pela detecção de bócio em exame de rotina ou pelo retardo de crescimento que pode estar presente por vários anos antes que outros sintomas ocorram.1,6,7,9 Tal situação é mais frequente em casos graves e prolongados de hipotireoidismo (TSH tipicamente >100 mUI/L), em que geralmente há atraso concomitante da idade óssea e, na maioria dos pacientes, reducão da estatura final do adulto.4 No caso descrito, os achados analíticos associados à avaliação da idade óssea são sugestivos de evolução prolongada da doença, com início antes dos três anos de idade. O diagnóstico tardio pode trazer consequências graves para o desenvolvimento do paciente, não só em termos de crescimento, mas também em desenvolvimento neurocognitivo. Os hormônios tireoidianos também desempenham um papel essencial no desenvolvimento neurológico, principalmente durante os primeiros três anos de vida. Casos com início após essa idade costumeiramente não levam a atraso no neurodesenvolvimento.2,3,7 O início precoce observado em nosso paciente pode justificar o seu baixo desempenho neurocognitivo.
O diagnóstico e o tratamento precoces são cruciais na idade pediátrica, especialmente em casos de início precoce, de forma a preservar a estatura final e garantir o desenvolvimento cognitivo e neurológico normal.3,6
O diagnóstico analítico de hipotireoidismo é feito com base no TSH elevado. O diagnóstico de tireoidite autoimune é fundamentado na identificação de Anti-TPO (presente em 85-90% das crianças) e Anti-Tg (presente em 30-50% das crianças) circulante. Contudo, cerca de 5% dos pacientes não apresentam anticorpos tireoidianos mensuráveis. Nos casos em que não são identificados anticorpos, a ultrassonografia da tireoide é essencial para o diagnóstico.5,10,11 A levotiroxina é o tratamento padrão e a posologia necessária tende a diminuir com a idade.6
O presente caso ilustra a importância de incluir a função tireoidiana na avaliação inicial de uma criança com desaceleração do crescimento e ganho ponderal. Tal diagnóstico deve ser considerado mesmo na ausência de outros sintomas clássicos de hipotireoidismo.10 Em nosso paciente, o cruzamento do percentil e o ganho de peso foram pistas importantes para o diagnóstico. Nas crianças, além dos sinais e sintomas clássicos do hipotireoidismo, as alterações no desempenho acadêmico e no comportamento são um sinal complementar de disfunção tireoidiana, embora raros no momento do diagnóstico. Tratamento adequado deve levar a melhora das habilidades sociais do paciente.10
O diagnóstico oportuno e o tratamento subsequente também são cruciais para melhorar a qualidade de vida e o desenvolvimento intelectual do paciente, uma vez que a falta de tratamento pode levar a alterações permanentes no sistema nervoso central.7 Portanto, os profissionais médicos, dos pediatras aos profissionais da atenção primária, devem estar atentos aos sinais e sintomas de hipotireoidismo em crianças de forma a possibilitar o diagnóstico precoce, principalmente dos pacientes de idades mais jovens.
REFERÊNCIAS
1. anley P, Lord K, Bauer AJ. Thyroid Disorders in Children and Adolescents: A Review. JAMA Pediatr. 2016;170(10):1008-19. DOI: https://doi.org/10.1001/jamapediatrics.2016.0486.
2. Wassner AJ. Pediatric Hypothyroidism: Diagnosis and Treatment. Paediatr Drugs. 2017;19(4):291-301. DOI: https://doi.org/10.1007/s40272-017-0238-0.
3. Leung AKC, Leung AAC. Evaluation and management of the child with hypothyroidism. World J Pediatr. 2019;15(2):124-34. DOI: https://doi.org/10.1007/s12519-019-00230-w.
4. Bauer AJ, Wassner AJ. Thyroid hormone therapy in congenital hypothyroidism and pediatric hypothyroidism. Endocrine. 2019;66(1):51-62. DOI: https://doi.org/10.1007/s12020-019-02024-6.
5. de Vries L, Bulvik S, Phillip M. Chronic autoimmune thyroiditis in children and adolescents: at presentation and during long-term follow-up. Arch Dis Child. 2009;94(1):33-7. DOI: https://doi.org/10.1136/adc.2007.134841.
6. Alarcon G, Figueredo V, Tarkoff J. Thyroid Disorders. Pediatr Rev. 2021;42(11):604-18. DOI: https://doi.org/10.1542/pir.2020-001420.
7. Segni M. Disorders of the Thyroid Gland in Infancy, Childhood and Adolescence. In: Feingold KR, Anawalt B, Blackman MR, Boyce A, Chorousus G, Corpas E, et al., eds. Endotext. South Dartmouth (MA): MDText.com, Inc.; 2017.
8. Butler MG, Miller JL, Forster JL. Prader-Willi Syndrome - Clinical Genetics, Diagnosis and Treatment Approaches: An Update. Curr Pediatr Rev. 2019;15(4):207-44. DOI: https://doi.org/10.2174/1573396315666190716120925.
9. Gutch M, Philip R, Philip R, Toms A, Saran S, Gupta KK. Skeletal manifestations of juvenile hypothyroidism and the impact of treatment on skeletal system. Indian J Endocrinol Metab. 2013;17(Suppl 1):S181-3. DOI: https://doi.org/10.4103/2230-8210.119565.
10. Schumaker T, Censani M. Growth Failure and Excessive Weight Gain in a 10 Years Old Male With Obesity: Approach to Diagnosis, Management, and Treatment of Acquired Hypothyroidism. Front Pediatr. 2018;6:166. DOI: https://doi.org/10.3389/fped.2018.00166.
11. Rotondi M, Martinis L, Coperchini F, Pignatti P, Pirali B, Ghilotti S, et al. Serum negative autoimmune thyroiditis displays a milder clinical picture compared with classic Hashimoto’s thyroiditis. Eur J Endocrinol. 2014;171(1):31-6. DOI: https://doi.org/10.1530/EJE-14-0147.
1. Hospital Senhora da Oliveira, Serviço de Pediatria - Guimarães - Guimaraes - Portugal
2. S. Nicolau Family Health Unit, ACES Alto Ave, - - Guimarães - Guimaraes - Portugal
Endereço para correspondência:
Cecilia Gomes Pereira
Hospital Senhora da Oliveira
R. dos Cutileiros 114, Creixomil, Portugal
E-mail: ceciliapereira@hospitaldeguimaraes.min-saude.pt
Data de Submissão: 04/08/2022
Data de Aprovação: 30/11/2022
Recebido em: 04/08/2022
Aceito em: 30/11/2022


