INTRODUÇÃO
A tuberculose (TB) pulmonar é uma doença infectocontagiosa causada pelo desequilíbrio da invasão da bactéria Mycobacterium tuberculosis (Mtb) em relação à resposta imune do hospedeiro. A maioria dos indivíduos infectados apresenta infecção latente, e a minoria, a forma ativa da doença, sendo mais frequente a manifestação pulmonar. Países de baixa e média renda concentram 80% dos casos de TB1.
Em 2022, 7,5 milhões de indivíduos foram diagnosticados com essa doença no mundo, dentre eles 900 mil eram crianças1. No Brasil, em 2022, segundo o DataSUS, foram diagnosticadas com TB 1.960 crianças menores de nove anos, sendo que destas 1.431 (73%) manifestaram a forma pulmonar da doença e 105 (5%) evoluíram para formas pulmonar e extrapulmonar2. Contudo, é preciso ponderar que a TB é subnotificada nas idades mais precoces, uma vez que crianças apresentam sintomas inespecíficos de infecções do trato respiratório ou são oligossintomáticas3-5. Segundo dados recentes do DATASUS, em 2022, a cobertura vacinal nacional para BCG foi de 90%, e no estado do Rio de Janeiro a taxa manteve-se em 76,2%, a segunda pior do Brasil.
A TB pulmonar pediátrica é distinta em alguns aspectos da TB do tipo adulto. Crianças menores de 10 anos desenvolvem formas pulmonares paucibacilares e há dificuldade de obtenção de espécime biológico satisfatório3-5. Ademais, lactentes apresentam maior risco de desenvolver a forma ativa e grave da doença4-6 e geralmente apresentam sinais e sintomas inespecíficos. Existem fatores que aumentam a morbimortalidade da TB em crianças, sobretudo em lactentes, dentre eles a baixa idade, a desnutrição, a falta de vacinação BCG e o sistema imunológico em desenvolvimento.
O objetivo deste trabalho é relatar o caso de uma lactente com diagnóstico inicial de pneumonia comunitária grave, apresentando dissociação clinicorradiológica, e enfatizar a necessidade da consideração do diagnóstico de TB em crianças com pneumonia de evolução arrastada sem resposta à antibioticoterapia para patógenos comuns.
O estudo foi aprovado pelo Comitê de Ética e Pesquisa da Faculdade de Medicina da Universidade Federal Fluminense (CAAE nº 57892822.2.0000.5243)
RELATO DE CASO
Lactente com 5 meses e 24 dias de vida, sexo feminino, negra, natural e procedente de São Gonçalo, Rio de Janeiro. Admitida no serviço de emergência pediátrica com quadro de tosse seca e persistente há três meses, sem febre, vômitos e outros sintomas. Procurou atendimento médico algumas vezes, sendo realizado tratamento com beclometasona inalatória e salbutamol, apresentando melhora parcial dos sintomas, porém com progressão para tosse produtiva, secreção de coloração hialina, associada à sibilância e inapetência.
Nascida a termo, sem intercorrências no período neonatal. Recebeu aleitamento materno exclusivo até os quatro meses de vida. Negava comorbidades, alergias, internações e cirurgias prévias. Recebeu as vacinas BCG e contra hepatite B ao nascimento. As demais vacinas estavam incompletas de acordo com o PNI (Programa Nacional de Imunizações). Apresentava inicialmente crescimento satisfatório para a idade, contudo com estagnação no ganho de peso e sem alterações no desenvolvimento. Negava contato prévio para TB.
Apresentava-se em bom estado geral, afebril, com peso de 7.500 gramas (entre z-escore -2 e 0) e com tiragem intercostal leve. A ausculta pulmonar evidenciou diminuição do murmúrio vesicular em hemitórax direito com roncos difusos. Ausência de linfoadenomegalias e visceromegalias. Restante do exame físico não apresentava alterações. A radiografia de tórax demonstrou opacificação em quase todo o hemitórax direito (Figura 1 A). A investigação laboratorial evidenciou anemia (hemoglobina: 8,9g/dL, microcítica-normocrômica), leucocitose (leucócitos: 20.100/mm³ - 0/1/0/0/6/80/11/2) sem desvio à esquerda e plaquetas de 566.000/mm³), proteína C-reativa elevada (PCR: 311,9mg/L, referência <6mg/L), sorologia anti-HIV e painel viral (SARS-CoV-2, vírus sincicial respiratório e Influenza) negativos. Devido a questões operacionais, não foi possível realizar prova tuberculínica (PT) na unidade.
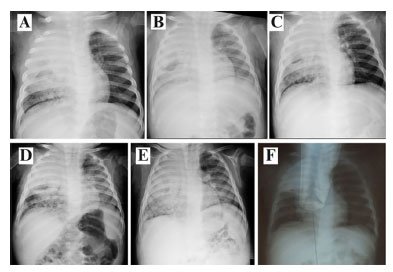 Figura 1. A: Consolidação em grande parte do hemitórax direito; B. Velamento de todo hemitórax direito após cinco dias de tratamento com penicilina cristalina e troca do esquema para vancomicina e ceftriaxona; C: 8° dia de internação: hipotransparência em quase todo hemitórax direito, com preservação de pequena área pulmonar na base; D: 18° dia: manutenção do acometimento pulmonar apesar da antibioticoterapia de amplo espectro. Coletado LBA para Xpert MTB/RIF; E. 22° dia: aumento do acometimento pulmonar em vigência de vancomicina e cefepime. Novo painel viral negativo; F: Diminuição da hipotransparência no hemitórax direito após 2 meses de tratamento com rifampicina-isoniazida-pirazinamida RIP).
Figura 1. A: Consolidação em grande parte do hemitórax direito; B. Velamento de todo hemitórax direito após cinco dias de tratamento com penicilina cristalina e troca do esquema para vancomicina e ceftriaxona; C: 8° dia de internação: hipotransparência em quase todo hemitórax direito, com preservação de pequena área pulmonar na base; D: 18° dia: manutenção do acometimento pulmonar apesar da antibioticoterapia de amplo espectro. Coletado LBA para Xpert MTB/RIF; E. 22° dia: aumento do acometimento pulmonar em vigência de vancomicina e cefepime. Novo painel viral negativo; F: Diminuição da hipotransparência no hemitórax direito após 2 meses de tratamento com rifampicina-isoniazida-pirazinamida RIP).
A antibioticoterapia foi iniciada logo após a internação, com penicilina cristalina 200.000 UI/Kg/dia. No decorrer da internação, depois de cinco dias de tratamento, realizou-se nova radiografia de tórax (Figura 1 B), a qual demonstrou o velamento de todo hemitórax direito, sendo realizada a troca do antibiótico para ceftriaxona e vancomicina. Porém, após o quarto dia de tratamento, figuras 1 C e 1 D, respectivamente, não houve melhora radiológica e ocorreu o aparecimento de imagem sugestiva de escavação à direita. Novo hemograma mostrou ainda anemia e discreto aumento do número de leucócitos (22.100/mm³ - 0/0/0/0/1/61/35/2) e PCR 137mg/L.
Como havia imagem radiológica persistente, após 10 dias a ceftriaxona foi trocada por cefepime e continuado vancomicina. Após 19 dias de antibioticoterapia, foi realizado teste molecular Xpert Ultra MTB-RIF® do lavado broncoalveolar (LBA) devido à suspeita de TB pulmonar pela dissociação clinicorradiológica, uma vez que a paciente ainda mantinha a hipotransparência extensa na radiografia de tórax, porém apresentava-se estável clinicamente, sem febre e em bom estado geral.
A TC de tórax foi realizada no 22º dia de internação conforme Figura 2.
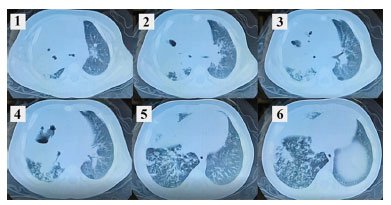 Figura 2 (1-6). Tomografia computadorizada do 22° dia de internação com presença de extensa consolidação heterogênea em hemitórax direito com áreas de escavações e broncogramas aéreos, algumas com formação de nível hidroaéreo em seu interior. Padrão de árvore em brotamento em ambos os pulmões, sobretudo do lado direito. No laudo da TC, há a informação de linfonodos proeminentes.
Figura 2 (1-6). Tomografia computadorizada do 22° dia de internação com presença de extensa consolidação heterogênea em hemitórax direito com áreas de escavações e broncogramas aéreos, algumas com formação de nível hidroaéreo em seu interior. Padrão de árvore em brotamento em ambos os pulmões, sobretudo do lado direito. No laudo da TC, há a informação de linfonodos proeminentes.
Após 24 dias de vancomicina e 14 dias de cefepime, houve piora radiológica devido à perceptível hipotransparência em base de hemitórax esquerdo, e passou a cursar com sibilância e aumento da dispneia. Nesse momento, foi iniciado meropenem e o esquema RIP associado à vancomicina. O teste rápido molecular detectou Mtb sensível à rifampicina. Posteriormente, em suspeita crescente da hipótese de TB pulmonar na lactente, a progenitora recordou que a cuidadora da paciente convivia com um indivíduo com TB recém-diagnosticada. O teste molecular Xpert Ultra MTB-RIF® do lavado broncoalveolar (LBA) foi realizado antes do questionamento.
Após dois meses de tratamento com o esquema RIP, houve melhora da imagem radiológica e a lactente manteve-se bem clinicamente, evoluindo com cura clínica ao final do tratamento (Figura 1 F).
DISCUSSÃO
Na TB pulmonar pediátrica, os sinais e os sintomas podem ser febre, perda ou ausência de ganho de peso, tosse persistente, sibilância, desconforto respiratório, hepatoesplenomegalia, linfadenopatia, distensão abdominal, letargia e/ou irritabilidade3. Apesar de os lactentes manifestarem sinais e sintomas inespecíficos anteriormente citados3, durante o quadro clínico já demonstram alterações radiológicas importantes, visto que cerca de 50% de lactentes menores de um ano têm como apresentação radiológica consolidações segmentares ou linfoadenopatia significativa6, sendo essa a forma radiográfica mais comum da TB primária na infância12.
No presente relato, a paciente apresentava, inicialmente, manifestações de infecção de trato respiratório inferior, com tosse e dispneia, e alteração do exame físico no aparelho pulmonar que podem melhorar com o uso de sintomáticos e medicamentos para o tratamento da sibilância recorrente. Na consulta realizada, a radiografia de tórax mostrou extensa imagem de hipotransparência em hemitórax direito na ausência de febre, o que não é esperado em pneumonias extensas causadas por patógenos comuns.
A tosse e a dispneia são os sintomas mais comuns para TB em lactentes6; apesar disso, a OMS, segundo o Consensus Statement on Childhood Tuberculosis7, avalia que a presença de febre em um período superior a duas semanas é também um fator de suspeição para TB, mas a ausência na lactente pôde ser um fator confundidor para a equipe de saúde, gerando atraso diagnóstico. A sibilância apresentada pela paciente, comum em lactentes e em geral secundária a infecções virais, pode estar presente em casos de TB pediátrica devido à compressão extrínseca dos brônquios proveniente da linfadenopatia mediastinal, como visualizada na TC realizada pelo paciente descrito6,8. É relevante destacar a importância do diagnóstico diferencial da sibilância recorrente no lactente, especialmente quando não se obtém resposta ao tratamento com broncodilatadores e corticoide inalatório.
Durante os cursos de antibioticoterapia, era esperada a melhora sintomática e radiológica da lactente, uma vez que a hipótese diagnóstica inicial era pneumonia lobar grave, o que não ocorreu. Em lactentes existem fatores da história clínica que aumentam a suspeição de TB, dentre eles pneumonias de evolução arrastada sem melhora com antibiótico para germes comuns ou piora, história de contato e achados radiográficos sugestivos de TB (presença de linfonodopatias hilares e/ou paratraqueais, aspecto micronodular padrão miliar e cavitações9,10), em vigência de um bom estado geral.
A dissociação clínico-radiológica é caracterizada pela presença de pneumonia grave na radiografia sem sinais clínicos de gravidade esperados em quadros pulmonares causados por patógenos comuns8. No caso em tela, a clínica esperada seria, a partir do exame de imagem alterado, febre alta e toxemia, porém a lactente apresentava dispneia e sibilância, mantendo-se ativa e com apetite normal apesar da ausência de ganho de peso. Essa característica perdurou durante toda a internação.
O objetivo da TC foi melhor avaliação da imagem, e evidenciou consolidação heterogênea em hemitórax direito com escavações. Estas podem estar presentes na TB primária pediátrica e podem estar relacionadas à disseminação do foco de Ghon e através da obstrução brônquica devido a linfonodomegalias11.
Na pediatria, os exames diagnósticos apresentam sensibilidade distintas, sendo de até 20%, 40% e de 66% em baciloscopia, cultura e TRM, respectivamente12. A presença do Mtb em LBA detectado pelo Xpert Ultra MTB-RIF® confirmou a TB pulmonar, mantendo apenas o esquema RIP até a alta e posterior tratamento ambulatorial. A broncoscopia, exame pelo qual obtém-se o LBA, permite uma coleta maior de amostra, podendo aumentar a chance do diagnóstico, visto que crianças menores de 10 anos têm baixa capacidade de expelir uma significativa amostra de escarro para tal finalidade. O LBA apresenta diferentes sensibilidades e especificidades aos métodos diagnósticos de baciloscopia, cultura do Mtb e o TRM, em que a sensibilidade e especificidade da baciloscopia são 19% e 96%, respectivamente; já sensibilidade foi de 50% e especificidade de 100% para cultura13, e em relação ao TRM, a sensibilidade e especificidade são de 100% e 95% , nessa ordem14. A pesquisa combinada pelo Xpert MTB/RIF em duas ou mais amostras provenientes de diferentes sítios da via aérea apresenta maior acurácia que em apenas uma, apesar de ainda apresentar menor sensibilidade se comparada à cultura do escarro induzido (EI) na detecção da TB. Considerando a dificuldade de obter amostras satisfatórias de EI para cultura em menores de 10 anos, a utilização de outros espécimes provenientes da VA no Xpert MTB/RIF permite a elaboração de novas estratégias diagnósticas15.
Contudo, outra possibilidade de investigação e diagnóstico da TB na paciente poderia ser através do sistema de pontuação recomendada pelo MS, que inclui quadro clinicorradiológico, contato de adulto com TB, prova tuberculínica e estado nutricional. A lactente apresentava o total de 40 pontos (tosse superior há duas semanas, radiografia com condensação sem melhora com ATB para pneumonia e contato de adulto com TB), o que torna o diagnóstico muito provável possibilitando o início do tratamento.
Ressalta-se a importância de incluir a TB pulmonar no diagnóstico diferencial das pneumonias de evolução lenta, sem sucesso terapêutico com distintos antimicrobianos e manutenção do bom estado geral do paciente. Sempre que possível, utilizar os testes bacteriológicos, incluindo o teste rápido molecular. Os resultados negativos não excluem a doença (natureza paucibacilar) e a impossibilidade de realizá-los não deve postergar o início do esquema para TB. A dissociação clinicorradiológica reforça esse diagnóstico. Assim, é possível iniciar o tratamento adequado e consequentemente reduzir a morbimortalidade da população afetada.
REFERÊNCIAS
1. World Health Organization (WHO). Global Tuberculosis Report 2021[Internet]. Genebra: WHO; 2023; [access in 2023 Dec 29]. Available from: https://www.who.int/publications/digital/global-tuberculosis-report-2021/tb-disease-burden.
2. Ministério da Saúde (BR). Sistema de Informação de Agravos de Notificação, DATASUS. Tuberculose - Casos confirmados notificados no sistema de informação de agravos de notificação – Brasil [Internet]. 2023; [acesso em 2023 Dez 29]. Disponível em: http://tabnet.datasus.gov.br/cgi/tabcgi.exe?sinannet/cnv/tubercbr.def.
3. Ministério da Saúde (BR). Secretaria de Vigilância em Saúde. Departamento de Vigilância das Doenças Transmissíveis. Manual de Recomendações para o Controle da Tuberculose no Brasil. Brasília: Ministério da Saúde, 2019; [acesso em 2022 Nov 14]. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/manual_recomendacoes_controle_tuberculose_brasil_2_ed.pdf .
4. Dwilow R, Hui C, Kakkar F, Ian Kitai I. Pediatric Tuberculosis. In: Canadian Journal of Respiratory, Critical Care, and Sleep Medicine [Internet]. 2022; [cited 2022 Nov 16]; 6(1):129-48. DOI: https://doi.org/10.1080/24745332.2022.2043055. Available from: https://www.tandfonline.com/doi/full/10.1080/24745332.2022.2043055.
5. Newton SM, Brent AJ, Anderson S, Whittaker E, Kampmann B. Paediatric Tuberculosis. Lancet Infect Dis [Internet]. 2008; [cited 2022 Nov 16]; 8(8):498-510. DOI: https://doi.org/10.1016/S1473-3099(08)70182-8. Available from: https://pubmed.ncbi.nlm.nih.gov/18652996/.
6. Lamb GS, Starke JR. Tuberculosis in Infants and Children. Microbiol Spectr [Internet]. 2017; [cited 2022 Nov 16]; 5(2). DOI: https://doi.org/10.1128/microbiolspec.tnmi7-0037-2016. Available from: https://pubmed.ncbi.nlm.nih.gov/28387193/.
7. Indian Academy of Pediatrics (IAP), Working Groupon Tuberculosis. Consensus statement on childhood tuberculosis. Indian Pediatr [Internet]. 2010; [cited 2023 Jan 20]; 47(1):41-55. DOI: https://doi.org/10.1007/s13312-010-0008-3. Available from: https://pubmed.ncbi.nlm.nih.gov/20139477/.
8. Sant’Anna CC, March MFBP, Aurílio RB. Diagnosis of Tuberculosis among Children and Adolescents. In: Ribón W, editor. Mycobacterium - Research and Development [Internet]. 1st ed. Londres: IntechOpen; 2018; [cited 2023 Jan 20]. DOI: http://doi.org/10.5772/intechopen.69227. Available from: https://www.intechopen.com/chapters/55553.
9. Silva DR, Rabahi MF, Sant’Anna CC, Silva-Junior JLR, Capone D, Bombarda S, et al. Diagnosis of tuberculosis: a consensus statement from the Brazilian Thoracic Association. J Bras Pneumol [Internet]. 2021; [cited 2023 Jan 20]; 47(2):e20210054. DOI: https://doi.org/10.36416/1806-3756/e20210054. Available from: https://pubmed.ncbi.nlm.nih.gov/34008763/.
10. Capone D, Jansen JM, Lopes AJ, Sant’Anna CC, Soares MO, Pinto RS, et al. Diagnóstico por imagem da tuberculose pulmonar. Pulmão RJ [Internet]. 2006; [citado 2023 Dez 20]; 15(3):166-74. Disponível em: https://www.sopterj.com.br/wp-content/themes/_sopterj_redesign_2017/_revista/2006/n_03/07.pdf.
11. Griffith-Richards SB, Goussard P, Andronikou S, Gie RP, Przybojewski SJ, Strachan M, et al. Cavitating pulmonary tuberculosis in children: correlating radiology with pathogenesis. Pediatr Radiol [Internet]. 2007; [cited 2023 Dez 20]; 37:798-804. DOI: https://doi.org/10.1007/s00247-007-0496-z. Available from: https://pubmed.ncbi.nlm.nih.gov/17530241/.
12. Dunn JJ, Starke JR, Revell PA. Laboratory Diagnosis of Mycobacterium tuberculosis Infection and Disease in Children. J Clin Microbiol [Internet]. 2016; [cited 2023 Jul 14]; 54(6):1434-41. DOI: https://doi.org/10.1128/JCM.03043-15. Available from: https://pubmed.ncbi.nlm.nih.gov/26984977/.
13. Jacomelli M, Silva PRAA, Rodrigues AJ, Demarzo SE, Seicento M, Figueiredo VR. Broncoscopia no diagnóstico de tuberculose pulmonar em pacientes com baciloscopia de escarro negativa. J Bras Pneumol [Internet]. 2012; [citado 2023 Jul 14]; 38(2):167-73. DOI: https://doi.org/10.1590/S1806-37132012000200004. Disponível em: https://pesquisa.bvsalud.org/portal/resource/pt/lil623395#:~:text=A%20broncoscopia%20representa%20um%20m%C3%A9todo,diagn%C3%B3stico%20diferencial
%20com%20outras%20doen%C3%A7as.
14. Silva TM, Soares VM, Ramos MG, Santos A. Accuracy of a rapid molecular test for tuberculosis in sputum samples, broncho alveolar lavage fluid, and tracheal aspirate obtained from patients with suspected pulmonary tuberculosis at a tertiary referral hospital. J Bras Pneumol [Internet]. 2019; [cited 2023 Jul 14]; 45(2):e20170451. DOI: https://doi.org/10.1590/1806-3713/e20170451. Available from: https://pesquisa.bvsalud.org/portal/resource/pt/biblio-1040271.
15. Zar HJ, Workman LJ, Prins M, Bateman LJ, Mbhele SP, Whitman CB, et al. Tuberculosis Diagnosis in Children Using Xpert Ultra on Different Respiratory Specimens. Am J Respir Crit Care Med [Internet]. 2019; [cited 2023 Jul 14]; 200(12):1531-8. DOI: https://doi.org/10.1164/rccm.201904-0772oc. Available from: https://pubmed.ncbi.nlm.nih.gov/31381861/.
1. Universidade Federal Fluminense, Pediatria, Departamento Materno-Infantil, Faculdade de Medicina - Niterói – Rio de Janeiro - Brasil
2. Hospital Getúlio Vargas Filho, Emergência Pediátrica - Niterói - Rio de Janeiro - Brasil
Endereço para correspondência:
Claudete Araújo Cardoso
Universidade Federal Fluminense, Pediatria, Departamento Materno-Infantil, Faculdade de Medicina.
R. Des. Athayde Parreiras, 100 - Fátima
Niterói, RJ, Brasil. CEP: 24070-090.
E-mail: claudetecardoso@id.uff.br
Data de Submissão: 29/08/2023
Data de Aprovação: 01/02/2024
Recebido em: 29/08/2023
Aceito em: 01/02/2024


