INTRODUÇÃO
A Luxação Congênita de Joelho (LCJ) é uma deformidade rara caracterizada pela hiperextensão do joelho1. Foi descrita pela primeira vez por Chanssier em 1812, mas sua citação oficialmente ocorreu apenas em 1891 por Shattock2. A etiologia ainda é desconhecida, entretanto tem sido associada a certos fatores extrínsecos e intrínsecos3. Está fortemente relacionada a outras malformações musculoesqueléticas, como displasia do desenvolvimento de quadril e pé torto congênito, além de patologias genéticas.
Ao encontrar a posição genu recurvatum no nascimento, deve-se solicitar um raio-x para confirmação diagnóstica de LCJ4,5. O tratamento varia de acordo com o grau de classificação da luxação, variando de manejo conservador à redução cirúrgica5.
Neste relato de caso, apresentamos um recém-nascido feminino com LCJ bilateral, tratada de forma conservadora desde as primeiras horas de vida, que evoluiu com total remissão da hiperextensão dos joelhos.
O objetivo deste relato é destacar uma patologia que, apesar de rara, apresenta como aspectos fundamentais para um melhor prognóstico a confirmação diagnóstica e o tratamento precoce. Ademais, o estudo tem como propósito fornecer para a comunidade médica material teórico que colabora com o reconhecimento e manejo de situações semelhantes. Por fim, ressaltar o sucesso do tratamento conservador na qualidade de vida do paciente.
RELATO DE CASO
Recém-nascido, feminino, branco, parto cesárea, a termo, adequado para idade gestacional. Ao nascimento, precisou de manobras de reanimação, porém sem necessidade de ventilação sob pressão positiva. Ao exame físico, notava-se hiperextensão de ambos os membros inferiores (MMII), sem flexão ativa e passiva, não sendo possível realizar as manobras de Barlow e Ortolani. Apresentava cianose importante em pés e pernas, sem acometimento das coxas. Pulsos periféricos palpáveis bilateralmente, sem diferença de temperatura entre eles, reflexos primitivos presentes e simétricos, sem outras alterações na ectoscopia. Encaminhada ao alojamento conjunto, solicitada radiografia de MMII e avaliação ortopédica para diagnóstico e conduta. Ao exame com 6 horas de vida, mantinha a hiperextensão dos membros, reflexos presentes e simétricos e melhora da cianose. Com 12 horas, evoluiu com discreta flexão dos MMII quando estimulada ativamente, entretanto mantinha postura passiva em hiperextensão. Com 24 horas (Figura 1), foi avaliada pela equipe de ortopedia pediátrica e observada melhora do quadro, com postura dos MMII predominantemente em flexão, sem dor à mobilização, apresentando hiperextensão apenas à manipulação. Realizadas as manobras de Barlow e Ortolani, ambas negativas. O laudo da radiografia demonstrou luxação bilateral de joelhos e a evolução clínica com melhora do quadro após o nascimento elucidou a hipótese diagnóstica de Luxação Congênita de Joelhos de etiologia posicional grau 3 na classificação de LCJ.
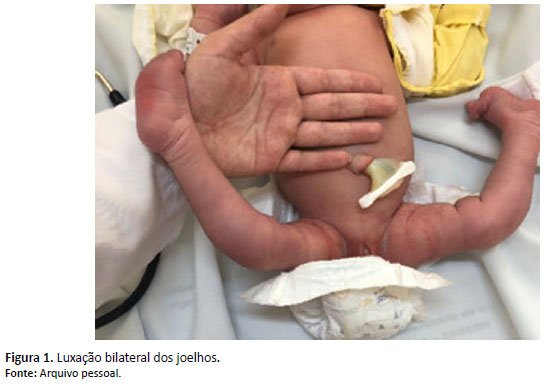
A imagem elucida a posição passiva em hiperextensão de joelhos visualizada logo ao nascimento e que se manteve nas primeiras 24 horas de vida da paciente.
Adotada conduta conservadora e acompanhamento ambulatorial desde uma semana de vida. Recebeu alta hospitalar 48 horas após o nascimento e encaminhamento para consultas nos ambulatórios de pediatria e ortopedia. Com uma semana de vida (Figura 2), retornou ao ambulatório de ortopedia pediátrica e, ao exame físico, apresentou flexão ativa e passiva dos MMII, hiperestendendo apenas com manipulação. Manobras de Barlow e Ortolani negativas. Observados reflexos presentes e simétricos, ausência de cianose e pulsos periféricos palpáveis. Definiu-se como diagnóstico Luxação Congênita de Joelhos e o tratamento para a paciente foi conservador. Na consulta, atribui-se grau 1 à classificação de LCJ. Orientado o retorno em 60 dias, e, devido à redução espontânea, recebeu alta do ambulatório da especialidade, com plano de acompanhamento de puericultura.
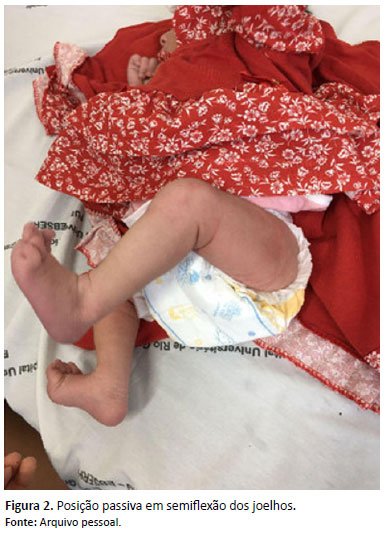
A imagem mostra o resultado do tratamento conservador da Luxação Congênita de Joelhos de etiologia posicional. Após 1 semana de vida, é possível perceber a posição passiva de flexão dos membros inferiores que esteve presente após o 3º dia de vida da criança.
DISCUSSÃO
A Luxação Congênita de Joelho (LCJ) caracteriza-se pela hiperextensão do joelho, com deslocamento anterior da tíbia sobre o fêmur e hiperextensão dos dedos dos pés, que podem alcançar até a boca. Conhecida como genu recurvatum, sua incidência é estimada em cerca de 1 a cada 100.000 nascidos vivos6. Inicialmente acreditava-se que era mais frequente em meninas, mas hoje se sabe que a distribuição entre os sexos é praticamente igual7. Não há diferença de acometimento entre joelho esquerdo ou direito, porém o acometimento bilateral acontece num terço dos casos.
Ainda não há elucidação clara sobre a patogênese da LCJ, mas acredita-se que exista uma associação entre fatores extrínsecos, como apresentações fetais pélvicas, oligodrâmnio e desequilíbrios neuromusculares, e fatores intrínsecos, como malformações genéticas7. Existem três teorias que tentam explicar o caso: a embriológica primária explica as deformidades adicionais que acompanham o problema do joelho; a mecânica explica a deformidade originada devido à postura fetal anormal durante o período intrauterino; e a do defeito mesenquimal, que explica o músculo quadríceps fibrótico e sua consequência.
Quarenta a cem por cento dos pacientes com LCJ possuem associadamente anormalidades musculoesqueléticas como displasia do desenvolvimento de quadril e pé torto congênito8. Além dessas, é possível encontrar associação com espinha bífida, fenda palatina, síndrome de Larsen, artrogripose múltipla congênita, meningomielocele, síndrome de Down, síndrome de Marfan e síndrome de Ehlers-Danlos8.
A anatomia da LCJ é caracterizada pela contratura da parte extensora do quadríceps e pela cápsula anterior da articulação do joelho. Toda a anatomia do joelho sofre alterações: a bursa suprapatelar pode estar obliterada por aderências do tendão do reto femoral, os ligamentos colaterais deslocados para frente, os músculos isquiotibiais subluxados para frente e funcionando como extensores do joelho, a banda iliotibial hipertrofiada, a patela pode ser hipoplásica, ausente ou deslocada para fora, e os ligamentos cruzados podem estar alterados ou ausentes.
Clinicamente, ao nascer, o recém-nascido acometido adota a posição de genu recurvatum. Como sinais clínicos, além da hiperextensão da articulação do joelho, há um aumento das dobras cutâneas transversais sobre a superfície anterior do joelho e protrusão dos côndilos femorais para dentro da fossa poplítea. É possível classificar em três graus: grau 1, genu recurvatum, hiperextensão maior que 15°; com capacidade de flexão completa conservada; grau 2, hiperextensão com subluxação anterior da tíbia sobre o fêmur, superior a 15°, com flexão limitada do joelho a partir da posição neutra, resistência ou instabilidade à flexão; grau 3, hiperextensão com luxação anterior da tíbia no fêmur, geralmente sem flexão e instável8. Essa classificação ajuda a guiar o prognóstico e as opções de tratamento.
Durante o pré-natal, o diagnóstico é bastante raro, cerca de apenas 26% e 66,7% dos casos9. A primeira vez que o diagnóstico foi realizado intraútero é bastante recente, em 1986, por meio de uma radiografia. Mas, somente em 2003, ocorreu o primeiro diagnóstico por ultrassom10. Ou seja, ele acontece majoritariamente logo após o nascimento, durante a realização do primeiro exame físico, com a identificação da posição genu recurvatum. O profissional deve atentar-se ao número de sulcos cutâneos anteriores presentes no joelho, já que muitos sulcos significa uma origem mais provável da luxação intraútero recente, sendo menos grave, enquanto a ausência deles sugere luxação de longa data, portanto, mais grave10.
A confirmação diagnóstica deve acontecer por meio da radiografia simples (anteroposterior e perfil de joelho) após o exame físico do período neonatal imediato. Nela, poderá ser confirmada a presença de deslocamento da tíbia proximal nos côndilos femorais e poderá auxiliar no diagnóstico de fraturas.
O tratamento deve ser imediato e de acordo com o grau de luxação. A redução manual e a imobilização com gesso devem ser iniciadas logo nas primeiras 24h após o nascimento, especialmente para os tipos 1 e 2, variando a duração de quatro semanas para o tipo 1 e de seis a oito semanas para o tipo 2, e acompanhamento com fisioterapia. Se a tala não mantiver a redução, realiza-se a imobilização gessada do joelho a 90° por 3 semanas. Caso falhe no tipo 2 e 3, podem ser realizadas ressecções percutâneas do tendão do quadríceps e quadricepsplastia para obter 90° de flexão do joelho. Importante ressaltar que fletir forçosamente, mais do que o membro permita, pode desencadear fraturas iatrogênicas, danos epifisários e comprometimento da vascularização local.
Apresentam melhor prognóstico casos que possuem acometimento unilateral e quando a cirurgia é feita antes dos dois anos de idade. Já aqueles que a luxação não foi reduzida logo após o nascimento, em que a flexão do joelho é menor que 50° e não há a presença de sulcos cutâneos anteriores no joelho, apresentam pior prognóstico. O atraso no tratamento pode levar à instabilidade da articulação e rigidez a longo prazo. Portanto, o rápido reconhecimento, mesmo que pós-natal, e o tratamento precoce da LCJ devem ser de grande importância, uma vez que mudam o curso da condição, sendo fatores de grande impacto na qualidade de vida das crianças afetadas.
A paciente em questão, como um terço dos casos, apresentou luxação de ambos os joelhos, mas, ao contrário da maioria, não foi encontrada nenhuma associação com outra anormalidade musculoesquelética ou genética. O diagnóstico de LCJ veio no período neonatal imediato, ao nascer em posição genu recurvatum, e sua confirmação foi feita com radiografia apresentando a luxação bilateral dos joelhos. Para ela, o tratamento foi conservador sem nenhuma intervenção, o que torna o caso muito interessante, uma vez que sua redução foi completamente espontânea. Com 24h de vida, a nossa paciente já mantinha os membros predominantemente em flexão e apresentava hiperextensão apenas à manipulação.
REFERÊNCIAS
1. Marsal TM, Gaiola PC, Manzano MV, Abreu MAMM, Torrieri É, Pereira PAT. Luxação congênita de joelho: importância do diagnóstico e tratamento precoce. Brazilian J Heal Rev. 2023;6(6):32183-91.
2. Salguero-Sánchez JA, Sánchez-Duque SA, Lozada-Martínez ID, Liscano Y, Díaz-Vallejo JA. Bilateral Congenital Knee Dislocation in Colombia: Case Report and Literature Review. Children. 2023;10(1):1-5.
3. Palco M, Rizzo P, Sanzarello I, Nanni M, Leonetti D. Congenital and Bilateral Dislocation of the Knee: Case Report and Review of Literature. Orthop Rev (Pavia). 2022;14(3):1-6.
4. Shankar K DV, Senthilnathan DA, Prabhakar DR, Raam DBPJ. Congenital knee dislocation: A treatable deformity. Int J Orthop Sci. 2022;8(1):240-3.
5. Yeoh M, Athalye-Jape G. Congenital knee dislocation: a rare and unexpected finding. BMJ Case Rep. 2021;14(1):e234881.
6. Cavoretto PI, Castoldi M, Corbella G, Forte A, Moharamzadeh D, Emedoli D, et al. Prenatal diagnosis and postnatal outcome of fetal congenital knee dislocation: systematic review of literature. Ultrasound Obstet Gynecol. 2023;62(6):778-87.
7. Colombiana IR, Doi CO. Luxación congénita de rodilla bilateral. Reporte de caso Materiales y métodos Resultados Discusión. 2023;1-48.
8. Gregory OO, Effiong AJ, Ebegi AI, Micheal E, Martin UA. Congenital Knee Dislocation: Challenges in Management in A Low. IOSR J Dent Med Sci. 2017;15(12):78-82.
9. Barreto Mota R, Rodrigues Santos N, Martins R, Soares H. Congenital Dislocation of the Knee: Idiopathic or Arthrogryposis? Cureus. 2022;14(1):1-3.
10. Çıraklı S, Çıraklı A. Neglected Intrauterine Bilateral Congenital Knee Dislocation. Jt Dis Relat Surg. 2021;32(2):542-5.
1. Universidade Federal do Rio Grande, Faculdade de Medicina - Rio Grande - Rio Grande do Sul - Brasil
2. Hospital Pequeno Príncipe, Residência Pediatria - Curitiba - Paraná - Brasil
3. Universidade Federal do Rio Grande, Departamento de Pediatria
Endereço para correspondência:
Rosana Loureiro
Universidade Federal do Rio Grande, Departamento de Pediatria - Rio Grande - Rio Grande do Sul - Brasil
Ramiro Barcelos, 2400, Santa Cecília
Porto Alegre/RS
E-mail: rosana.loureiro@hotmail.com
Data de Submissão: 22/07/2023
Data de Aprovação: 09/09/2024
Recebido em: 22/07/2023
Aceito em: 09/09/2024


