A intubação traqueal é um procedimento realizado em pacientes gravemente enfermos e um componente essencial no processo de reanimação. É indicada para manter a permeabilidade das vias aéreas e controlar a ventilação¹. Quando realizada eletivamente, como na sala de cirurgia, geralmente é um procedimento seguro. Contudo, no contexto do atendimento de urgência, o procedimento pode estar associado a risco significativo de morbidade e mortalidade2. O manejo das vias aéreas depende do treinamento adequado do médico assistente. Para que a instrução seja considerada eficaz, o treinando deve atingir uma taxa média de sucesso de 90% ao realizar o procedimento. Estima-se que cerca de 60 manobras de intubação sejam necessárias para tal3. O treinamento avançado de habilidades de manejo das vias aéreas é um pilar fundamental na educação de residentes médicos em programas pediátricos, incluindo emergência pediátrica e medicina intensiva pediátrica. As vias aéreas pediátricas apresentam desafios específicos que dependem da idade, tamanho e condição clínica do paciente. Esses desafios, juntamente com as oportunidades pouco frequentes de realizar intubações por residentes, tornam a intubação orotraqueal pediátrica uma habilidade de difícil domínio4.
Quanto maior o número de tentativas de intubação, maior o risco de eventos adversos. Esforços para otimizar a primeira tentativa de intubação pediátrica podem ajudar a mitigar riscos e aprimorar resultados. A incidência de complicações relacionadas ao procedimento aumenta proporcionalmente com o número de tentativas5. Outra forma de otimizar o sucesso do procedimento é o uso da sequência rápida de intubação (SRI). Essa estratégia reduz o número de tentativas, melhora as condições de intubação e as taxas de sucesso na primeira tentativa, proporcionando melhor visualização das vias aéreas e tornando o procedimento mais eficaz e seguro6,7.
Em hospitais-escola, médicos recém-formados com pouca experiência em intubação podem ser expostos à realização de laringoscopia sob supervisão durante os primeiros meses de residência. Em um estudo realizado em quatro unidades de terapia intensiva pediátrica e neonatal na cidade de Porto Alegre nos anos de 2002 e 2003, foi observada uma média de 2±1,3 tentativas de intubação por procedimento, sendo que em 24% dos casos foram feitas três ou mais tentativas. A taxa de sucesso, estratificada por ano de residência, foi de 65% para residentes do segundo ano, 81,6% para residentes do terceiro ano e 100% para médicos assistentes. Além disso, relaxantes musculares foram usados em apenas 3% dos procedimentos em pacientes pediátricos e a principal dificuldade na intubação foi associada ao relaxamento muscular inadequado3.
Quanto maior a experiência prévia do médico e melhor o treinamento em manejo das vias aéreas, seja em cenários clínicos reais ou simulações, maior a taxa de sucesso do procedimento e menores as complicações para o paciente. Além disso, o uso da sequência rápida de intubação (SRI) aumenta o sucesso do procedimento e reduz as taxas de complicações. Os autores do presente estudo têm como objetivo avaliar a qualidade e os fatores associados ao sucesso dos procedimentos de intubação traqueal de emergência realizados nas unidades de emergência pediátrica e terapia intensiva pediátrica de um renomado hospital universitário no sul do Brasil.
METODOLOGIA
O presente estudo contemporâneo transversal incluiu todas as intubações de emergência realizadas em crianças e adolescentes (<18 anos) entre março e novembro de 2023 nas Unidades de Emergência e Medicina Intensiva Pediátrica do Hospital de Clínicas de Porto Alegre.
Os dados dos procedimentos foram obtidos por um único investigador (MT) por meio de entrevistas (em até 48 horas) com o médico que realizou a IT (residente, médico contratado e/ou especialista). Essas informações foram complementadas por coleta e análise dos dados dos prontuários dos pacientes, incluindo características demográficas, motivo da intubação, medicamentos utilizados, adesão ao protocolo de sequência rápida de intubação e descrição de potenciais complicações.
Durante as entrevistas com os profissionais de saúde, foram coletados dados sobre o número de tentativas de IT, possíveis motivos de dificuldade de acesso às vias aéreas e experiência prévia do médico com o procedimento, seja em manequins ou pacientes reais, nos últimos seis meses de prática. Dificuldade em obter uma via aérea avançada foi definida como a necessidade de três ou mais tentativas de laringoscopia para acessar a via aérea com sucesso. O projeto recebeu aprovação do comitê de ética em pesquisa do Hospital de Clínicas de Porto Alegre (CAAE 9226823.5.0000.5327). Os pais ou responsáveis assinaram termo de consentimento livre e esclarecido.
Os dados foram transcritos para uma planilha do Microsoft Office Excel para Windows e posteriormente analisados usando o software SPSS versão 16.0. As variáveis categóricas foram apresentadas como porcentagens e comparadas usando o teste qui-quadrado ou risco relativo. As variáveis contínuas com distribuição normal foram expressas como médias com seus respectivos desvios-padrão e comparadas usando o teste t de Student. Variáveis contínuas sem distribuição normal foram apresentadas como medianas com o respectivo intervalo interquartílico (IIQ 25%-75%) e comparadas usando o teste de Mann-Whitney ou Kruskal-Wallis. Foi calculada uma estimativa amostral de 130 pacientes, o que seria suficiente para avaliar a qualidade e eficácia do procedimento de IT.
RESULTADOS
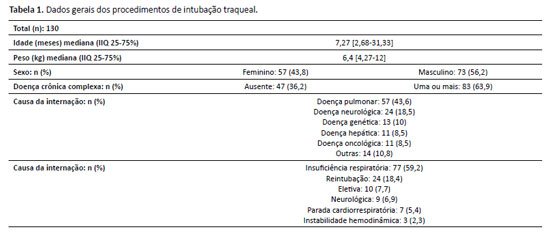
Foram avaliados 130 procedimentos de IT. A idade mediana foi de 7,3 meses e o peso mediano foi 6,4 kg, com 56,2% dos pacientes pertencentes ao sexo masculino. Pelo menos uma doença crônica complexa foi identificada em 62,8% dos pacientes. Os acometimentos agudos que necessitaram de hospitalização foram primariamente doenças pulmonares (43,8%) e distúrbios neurológicos (18,5%). Os principais motivos para o estabelecimento de uma via aérea avançada foram insuficiência respiratória (59,2%), reintubação (18,5%) e proteção das vias aéreas para procedimentos eletivos (7,7%). Os dados populacionais são apresentados na Tabela 1. A sequência rápida de intubação foi empregada em todos os pacientes que satisfizeram os critérios.
Cerca de 18,5% das IT foram classificados como difíceis. A média de tentativas para cada procedimento foi de 1,7±1,3. A troca de tubo e a reintubação após falha na extubação apresentaram as maiores taxas de dificuldade (50% e 33,3%, respectivamente), enquanto nenhuma dificuldade foi identificada em pacientes intubados durante parada cardíaca, obstrução das vias aéreas superiores ou instabilidade hemodinâmica. Não houve relatos de dificuldade no procedimento por falha do equipamento. Nenhuma diferença foi observada na dificuldade de intubação entre pacientes com menos de um ano de idade e aqueles com um ano ou mais (p=0,69), nem entre aqueles com ou sem condições crônicas complexas (p=0,20). Aproximadamente 78% dos pacientes não tinham via aérea difícil prevista, com taxa de sucesso do procedimento de 86,3%. Por outro lado, três ou mais tentativas foram necessárias em 68,1% dos indivíduos com alterações anatômicas faciais ou das vias aéreas (p<0,00010).
Todos os pacientes submetidos à intubação endotraqueal nesta amostra tiveram suas vias aéreas protegida com sucesso, mesmo aqueles em que foram observadas dificuldades e sujeitos a um alto número de tentativas. Apenas um paciente necessitou de traqueostomia de emergência e dois de fibrobroncoscopia. Laringoscopia direta foi usada em 83% das intubações, com dificuldade encontrada em 14,8% dos casos. Videolaringoscopia foi usada em 11,5% dos casos, com dificuldade em 6,7%. Não foi observada diferença significativa entre os métodos (p = 0,69).
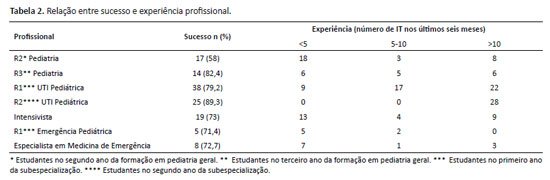
Intubação bem-sucedida (duas ou menos tentativas) ocorreu em 58% dos procedimentos realizados por residentes pediátricos do segundo ano e em 82% quando realizados por residentes do terceiro ano. As taxas de sucesso do procedimento foram de 79,1% quando realizados por residentes do primeiro ano de Medicina Intensiva Pediátrica, 71,4% nas mãos de residentes de Emergência Pediátrica e 89,3% quando feitos por residentes do segundo ano de Terapia Intensiva Pediátrica, conforme mostrado na Tabela 2.
DISCUSSÃO
A intubação traqueal (IT) é uma habilidade essencial para pediatras que trabalham em ambientes de emergência e terapia intensiva pediátrica, envolvidos no cuidado a pacientes gravemente enfermos8. O sucesso do procedimento de intubação está relacionado a: I) Preparação técnica antes do procedimento, incluindo revisão dos materiais necessários e uso de protocolo de sequência rápida de intubação; II) Avaliação do paciente com identificação precoce de alterações anatômicas que podem causar dificuldades; III) Treinamento adequado da equipe em manejo avançado das vias aéreas; e IV) Ter um plano de ação rápido e eficaz para lidar com as dificuldades.
Números elevados de tentativas de intubação estão associados a risco aumentado de eventos adversos, tanto maiores (bradicardia, parada cardíaca, hipoxemia e pneumotórax) quanto menores (trauma de mucosa, trauma dentário). Esforços para otimizar e obter sucesso na primeira tentativa de intubação em crianças podem reduzir esse risco e aprimorar os resultados. Complicações relacionadas ao procedimento estão associadas a um maior número de tentativas, com risco relativo (RR) de 3,3 [IC 95% 2,1-5,0] para duas ou menos tentativas e 4,6 [IC 95% 2,2-9,5] para três ou mais tentativas5.
A otimização do procedimento começa com a preparação dos materiais, revisão e testes. Um plano alternativo deve ser definido sempre que forem previstas dificuldades na intubação1. O uso da sequência rápida de intubação (SRI) inclui a administração de medicamentos de ação rápida, incluindo um agente hipnótico, um agente paralítico e um bloqueador neuromuscular. Esta estratégia proporciona uma melhora das condições gerais de intubação e eleva a taxa de sucesso na primeira tentativa6. A SRI facilita a visualização das vias aéreas induzindo relaxamento muscular, controlando a agitação e reduzindo reflexos involuntários, como os associados à laringoscopia. O objetivo prático é atingir excelentes condições de intubação aproximadamente 60 segundos após a administração do bloqueador neuromuscular, com relaxamento completo da mandíbula, abertura e imobilização das cordas vocais, ausência de tosse, resistência ou movimento diafragmático em resposta à intubação. Isso torna o procedimento mais eficaz e seguro, muitas vezes exigindo menos tentativas7.
Vias aéreas desafiadoras podem ser identificadas por meio da análise prévia da anatomia do paciente. As dificuldades podem surgir por conta de restrição da abertura mandibular, pescoço muito curto e/ou grosso, deformidades cranianas e das vias aéreas, macroglossia, restrições à mobilidade cervical e massas cervicais9. O mnemônico LEMON, uma estratégia consolidada para prever dificuldades na intubação, consiste nos seguintes componentes: olhar externamente (L, “look” em inglês): avaliação externa; avaliar 3-3-2 (E): avaliação da distância de abertura da boca, espaço mandibular e visão glótica; escala de Mallampati (M), obstrução e/ou obesidade (O) e mobilidade do pescoço (N, “neck” em inglês). A técnica proporciona uma abordagem sistemática para avaliar potenciais desafios na intubação, considerando vários fatores anatômicos e clínicos10. Y. Hagiwara et al. avaliaram a escala e identificaram elevada sensibilidade e valor preditivo negativo na previsão de vias aéreas difíceis11.
Um plano alternativo precisa ser definido desde o início e estar pronto para ser implementado no instante em que for identificada qualquer dificuldade na realização do procedimento. Há evidências limitadas na pediatria a respeito da técnica mais adequada nessas circunstâncias. A anatomia específica dos pacientes pediátricos inclui uma posição anteriorizada da laringe, uma pequena membrana cricotireoidea e tecido adiposo abundante na região cervical. Esses fatores aumentam a dificuldade técnica da localização das estruturas anatômicas corretas, tornando a maioria das técnicas de acesso cirúrgico de emergência potencialmente perigosas12. Em crianças menores de 8 anos, a traqueostomia cirúrgica é o procedimento de escolha. Já em crianças de idade mais avançada, a cricotireoidotomia por punção é recomendada. O broncoscópio flexível continua a ser uma ferramenta útil no manejo de vias aéreas difíceis, servindo como opção valiosa em pacientes com abertura limitada da boca. Ela também oferece vantagens sobre outras técnicas ao garantir maior estabilidade da coluna cervical13.
Treinamento dos médicos que realizam o procedimento é um elemento crucial para o seu sucesso. Equipes bem treinadas conseguem evitar e modificar o perfil das complicações14. A simulação foi reconhecida como uma metodologia eficaz para treinar habilidades técnicas e trabalho em equipe. Overly et al. relataram taxas de sucesso de 56% nas intubações realizadas por médicos residentes em manequins e 50% quando os mesmos residentes fizeram o procedimento em pacientes reais no atendimento de emergência. Tal constatação corrobora a adoção de estratégias educacionais destinadas a melhorar as habilidades para a realização do procedimento e o trabalho em equipe. Trata-se de uma técnica eficaz no ensino de habilidades de vias aéreas para residentes pediátricos, bem como dos princípios fundamentais de trabalho em equipe para o manejo eficaz de situações agudas de via aérea15. À medida que os residentes passavam pelo treinamento, menos tentativas eram necessárias para proteger a via aérea. Em profissionais mais experientes, falhas foram notadas principalmente nos casos em que vias aéreas difíceis foram identificadas antes do procedimento. A primeira tentativa geralmente era feita por um profissional experiente com um plano de segurança estabelecido.
O presente estudo apresenta algumas limitações. Primeiramente, ele foi conduzido em um único centro, com coleta de dados realizada durante um período específico, o que pode refletir variações sazonais ou eventos temporais que podem influenciar os resultados. Apesar das potenciais limitações, fica claro que o treinamento prévio desempenha um papel crucial no sucesso do procedimento, juntamente com a adesão aos protocolos e o estabelecimento de planos de ação nos casos mais difíceis. Investir em treinamento contínuo para os profissionais envolvidos não apenas eleva os níveis de desempenho, mas também gera um ambiente mais seguro para os pacientes.
AGRADECIMENTOS
Os autores declaram que nenhuma verba, subsídio ou outro tipo de apoio financeiro foi recebido durante a preparação deste manuscrito. Os autores expressam sua gratidão a todos os médicos residentes e especialistas por suas contribuições em cada procedimento realizado.
CONTRIBUIÇÕES DOS AUTORES
Todos os autores contribuíram para a concepção e o delineamento do estudo. MT organizou a coleta de dados; MT, PML e JPP analisaram os dados; MT redigiu o manuscrito; JPP contribuiu para a redação do manuscrito. Todos os autores leram e aprovaram o manuscrito final.
REFERÊNCIA
1. Piva JP, Garcia PCR. Medicina Intensiva em Pediatria. 2. ed. Rio de Janeiro: Revinter, 2014.
2. Carroll CL, Spinella PC, Corsi JM, Stoltz P, Zucker AR. Emergent endotracheal intubations in children: be careful if it’s late when you intubate. Pediatr Crit Care Med. 2010 May 1;11(3):343-8.
3. Bonow FP, Piva JP, Garcia PCR, Eckert GU. Assessment of intubation procedures at reference pediatric and neonatal intensive care units. J Pediatr. 2004 Sep 15;80(5):355-62.
4. Sanders RC, Giuliano JS, Sullivan JE, Brown CA, Walls RM, Nadkarni V, et al. Level of Trainee and Tracheal Intubation Outcomes. Pediatr. 2013 Mar 1;131(3):e821-8.
5. Abid ES, Miller KA, Monuteaux MC, Nagler J. Association between the number of endotracheal intubation attempts and rates of adverse events in a paediatric emergency department. EMJ. 2021 Dec 6;39(8):601-7.
6. Guihard B, Chollet-Xémard C, Lakhnati P, Vivien B, Broche C, Savary D, et al. Effect of Rocuronium vs Succinylcholine on Endotracheal Intubation Success Rate Among Patients Undergoing Out-of-Hospital Rapid Sequence Intubation: A Randomized Clinical Trial. JAMA [Internet]. 2019 Dec 17; [cited 2023 Dec 23]; 322(23):2303-12.
7. Zelicof-Paul A, Smith-Lockridge A, Schnadower D, Tyler S, Levin S, Roskind C, et al. Controversies in rapid sequence intubation in children. Curr Opin Pediatr. 2005 Jun;17(3):355-62.
8. Rodríguez-Núñez A, Moure-González J, Rodríguez-Blanco S, Oulego-Erroz I, Rodríguez-Rivas P, Cortiñas-Díaz J. Tracheal intubation of pediatric manikins during ongoing chest compressions. Does Glidescope® videolaryngoscope improve pediatric residents’ performance? Eur J Pediatr [Internet]. 2014 Oct 1; [cited 2023 Dec 23];173(10):1387-90.
9. Couto APC, Koliski A, Vita WP, Rodrigues M. Sequência rápida de intubação em pediatria: Atualização e proposta de protocolo. Resid Pediatr [Internet]. 2023; [cited 2023 May 16]; 13(1). DOI: https://doi.org/10.25060/residpediatr-2023.v13n1-774.
10. Saoraya J, Vongkulbhisal K, Kijpaisalratana N, Lumlertgul S, Musikatavorn K, Komindr A. Difficult airway predictors were associated with decreased use of neuromuscular blocking agents in emergency airway management: a retrospective cohort study in Thailand. BMC Emerg. 2021 Mar 25;21(1).
11. Hagiwara Y, Watase H, Okamoto H, Goto T, Hasegawa K. Prospective validation of the modified LEMON criteria to predict difficult intubation in the ED. Am J Emerg Med. 2015 Oct;33(10):1492-6.
12. Doctor J, Pawar D, Raveendra U, Ramesh S, Shetty S, Divatia J, et al. All India Difficult Airway Association 2016 guidelines for the management of unanticipated difficult tracheal intubation in Paediatrics. Indian J Anaest. 2016;60(12):906.
13. Bryant J, Tobias J, Krishna S. Management of the Difficult Airway in the Pediatric Patient. J Pediatr Intensive Care. 2018 Jan 28;07(03):115-25.
14. Nishisaki A, Nguyen J, Colborn S, Watson C, Niles D, Hales R, et al. Evaluation of multidisciplinary simulation training on clinical performance and team behavior during tracheal intubation procedures in a pediatric intensive care unit. PCCM. 2011 Jul;12(4):406-14.
15. Sudikoff SN, Overly FL, Shapiro MJ. High-Fidelity Medical Simulation as a Technique to Improve Pediatric Residents’ Emergency Airway Management and Teamwork. Pediatr Emerg Care. 2009 Oct;25(10):651-6
Hospital de Clínicas de Porto Alegre, Unidade de Terapia intensiva Pediátrica - Porto Alegre - Rio Grande do Sul - Brasil
Endereço para correspondência:
Michelle Toscan
Hospital de Clínicas de Porto Alegre.
R. Ramiro Barcelos, 2350, Santana
Porto Alegre, RS, Brasil. CEP: 90035-003.
E-mail: michelle.toscan@gmail.com
Data de Submissão: 28/02/2024
Data de Aprovação: 21/05/2024
Recebido em: 28/02/2024
Aceito em: 21/05/2024