INTRODUÇÃO
A hérnia diafragmática congênita (HDC) configura-se como uma malformação embrionária de natureza usualmente grave que demanda hospitalização em Unidade de Terapia Intensiva (UTI) neonatal e intervenção cirúrgica. Nos casos de HDC ocorrem falhas no desenvolvimento das estruturas ou na fusão entre elas, formando um orifício comunicante e persistente que acarreta a protrusão do conteúdo abdominal para a cavidade torácica1,2.
A HDC pode se apresentar de diferentes formas: A primeira e mais comum é a hérnia de Bochdalek, correspondendo de 70% a 75% dos casos de HDC, e a fissura se apresentando na porção posterolateral do diafragma3. A segunda mais prevalente é a hérnia de Morganni, presente em 20% a 25% das HDC, em que a fissura se apresenta na porção anteromedial do diafragma3. Na hérnia de Bochdalek, a mais comumente encontrada, tem-se uma apresentação mais típica com dificuldade respiratória logo nas primeiras horas após o nascimento4.
Após o nascimento, a respiração espontânea, e principalmente a aplicação de ventilação com pressão positiva, acaba por promover uma distensão acentuada do estômago e das alças intestinais, resultando em um rápido aumento volumétrico e de pressão que os órgãos herniados aplicam sobre o pulmão. Assim, a HDC também pode ser revelada não só pela diminuição do volume abdominal ao nascer, mas também pelo aumento do esforço respiratório e vômitos5. Nesse contexto, é importante salientar que a sintomatologia precoce da HDC normalmente é manifestada quando essa se localiza do lado esquerdo, uma vez que a obstrução do orifício da hérnia por certos órgãos abdominais, como o fígado, poderia explicar o atraso no aparecimento dos sintomas em hérnias do lado direito4,5.
O abdome pode encontrar-se escavado ao nascimento, devido ao deslocamento das vísceras abdominais para dentro do tórax. Outro achado importante na semiologia é dado pela ausculta torácica, que evidencia ruídos hidroaéreos e a ausência de sons pulmonares no hemitórax afetado. Em pacientes com HDC do lado esquerdo, o coração pode ser deslocado para a direita devido a desvio no mediastino. Nos casos menos graves, a dificuldade respiratória pode não estar presente até algumas horas, dias ou mesmo meses após o nascimento. Em raros casos pode passar despercebida e ser descoberta acidentalmente bem mais tarde, normalmente casos de comunicações menores e\ou “tamponadas” por vísceras maciças como o fígado.
Anomalias associadas são observadas em aproximadamente 50% dos casos de HDC e incluem anomalias cromossômicas, doenças cardíacas congênitas e defeitos do tubo neural.
O diagnóstico da hérnia diafragmática pode e deve ser realizado ainda intraútero por meio da ultrassonografia (USG) no pré-natal. A triagem ultrassonográfica pré-natal pode identificar mais de 80% dos casos de HDC6. Nos casos de HDC do lado direito pode ser mais difícil o diagnóstico ultrassonográfico7.
Nesses casos, a ressonância magnética pode ser solicitada para caracterizar melhor o conteúdo dos tecidos.
No cenário da sala de parto, suspeita-se do diagnóstico, quando diante de desconforto respiratório e abdome escavado. A confirmação normalmente acontece por exame radiográfico de tórax\abdômen. A imagem revela achados variados, como alças intestinais ou bolha gástrica no espaço torácico, desvio contralateral do mediastino, atelectasia devido à compressão dos órgãos herniados e presença de órgãos sólidos.
Em defeitos extensos, destacam-se numerosas alças intestinais pneumáticas, hemitórax distendido e deslocamento contralateral do coração e estruturas mediastinais.
Em geral, crianças nascidas com HDC possuem uma taxa de mortalidade de 37,7%8. Neonatos sindrômicos ou com presença de outras anomalias congênitas apresentam taxas de mortalidade mais alta (40,8% e 45,2%, respectivamente) na primeira semana de vida quando comparados àqueles com HDC isolada (28,6%)8.
CASO CLÍNICO
Recém-nato (RN) do sexo feminino, nascido de parto cesáreo indicado por falha de indução de parto vaginal em primípara jovem de 16 anos – com idade gestacional de 39 semanas e 6 dias, peso de nascimento de 3470 g. Apresentou hipertensão gestacional ao final da gestação. Bolsa amniótica rompida no ato cirúrgico com líquido claro e normodramnia. Gestante com todas as sorologias negativas e pré-natal com 9 consultas em rede privada. Ultrassonografias (USG) obstétricas precoces (primeiro trimestre) sem evidências de malformações. Não possuía USG de segundo e terceiro trimestres, incluindo USG morfológica fetal. A gestante nega tabagismo, uso de álcool ou drogas de abuso durante a gestação. Nega uso de medicamentos outros além dos prescritos (polivitamínicos e suplementação de ferro). RN recebeu escore de Apgar de 6 e 8 (primeiro e quinto minutos) – necessitando de oxigênio (O2) suplementar e fração inspirada de oxigênio (FiO2) de 30% em máscara com pressão positiva contínua (CPAP) em vias aéreas para melhora da cianose. Após melhora da cor e como se mantinha estável, eupneico e sem malformações aparentes, foi encaminhado ao alojamento conjunto.
RN no alojamento conjunto começou a apresentar, com 6 horas de vida, desconforto respiratório e saturação limítrofe (90-94%), sendo admitido na UTI neonatal com aproximadamente 7 horas de vida para investigação.
Colocado em CPAP nasal 5 cm d’água com FiO2 30%.
Solicitado primeiro raio-X (RX) a seguir (Figura 1):
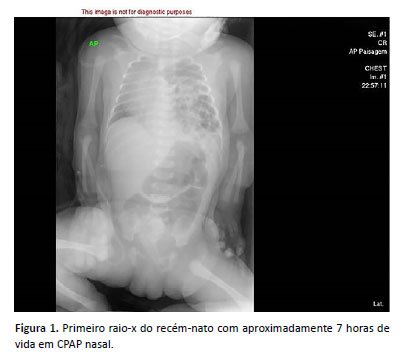
Diante das alterações radiológicas encontradas e piora clínica do RN, foi submetido a intubação traqueal e ventilação mecânica de alta frequência oscilatória (VOAF).
Sofreu cirurgia corretiva no 3º dia de vida e, em pós-operatório, devido à boa evolução clínica, foi colocado em ventilação mecânica convencional – com exame radiológico do pós-operatório a seguir (Figura 2).
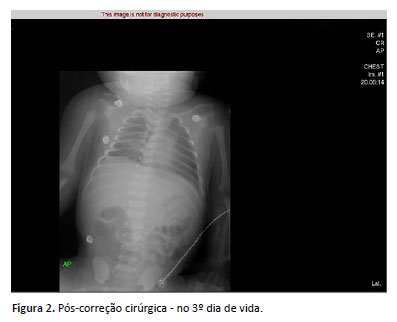
Permaneceu em TOT até o 7º dia de vida, quando foi colocada em CPAP nasal FiO2 30% com evolução favorável e ar ambiente com 12 dias de vida.
Alta Hospitalar no 22º dia de vida para acompanhamento ambulatorial.
DISCUSSÃO
Estima-se que a hérnia diafragmática congênita (HDC) ocorra em 1 a cada 2500 a 3000 nascidos vivos9,10. Os recém-natos afetados costumam apresentar quadro clínico dentro do período neonatal, variando desde os primeiros minutos até poucos dias de vida pós-natal. Raramente, podem apresentar sintomatologia mínima ou mesmo serem assintomáticos, sendo descobertas acidentalmente mais tarde durante a infância.
Naqueles com apresentação típica (neonatal) a gravidade do desconforto respiratório depende diretamente do grau de hipoplasia pulmonar e da hipertensão pulmonar induzida por essa. Nesse contexto neonatal a hipóxia e acidose contribuem para manter ou mesmo agravar a hipertensão pulmonar. Em alguns casos esta hipertensão pulmonar é tão grave que pode ser até mesmo incompatível com a vida.
Além do quadro respiratório, outras malformações concomitantes podem se somar e aumentar a morbidade e mortalidade da HDC. Outras malformações associadas são encontradas em aproximadamente 50% dos casos de HDC, entre elas: alterações cromossômicas, cardiopatias congênitas e defeitos do tubo neural2,10,11.
Aproximadamente 10% dos casos de HDC apresentarão também malformações cardíacas9. Os defeitos mais comumente descritos são: defeitos do septo ventricular, coarctação de aorta, ventrículo único, hipoplasia de coração esquerdo e tetralogia de Fallot2,10,11.
A estabilização clínica é fundamental antes da correção cirúrgica. Assim que estabelecida, procede-se o mais precocemente para a correção cirúrgica.
Os cuidados com casos de HDC se iniciam já na sala de parto, e por isso o diagnóstico pré-natal através de exame USG morfológico é fundamental para um manejo ideal destes pacientes. Um neonatologista experiente poderá até mesmo desconfiar da malformação em atendimento em sala de parto de recém-nato com dificuldades de ventilação, abdome escavado e escassez de murmúrio vesiculares na ausculta pulmonar, porém este quadro nem sempre é evidente inicialmente4,12.
No presente caso o exame clínico não sugeria a malformação e não se possuía exame USG morfológico na gestação. Assim sendo, foi ventilado com pressão positiva em face na sala de parto.
Quando se tem previamente o diagnóstico de HDC, evita-se ventilar o RN com pressões positivas acopladas à face como através de dispositivos (“prongas”) e/ou máscaras. Recomenda-se, caso necessário, a intubação traqueal para ventilar e evitar escape de gás para alças intestinais e assim evitar maior compressão de parênquima pulmonar e cardíaco. Também devemos proceder à passagem de sonda gástrica para evitar distensão gasosa estomacal e de alças, podendo-se mesmo colocar uma aspiração contínua leve.
No presente caso a escolha ventilatória inicial por alta frequência oscilatória (VOAF) segue as recomendações vigentes em casos graves de HDC na qual a hipertensão pulmonar e persistência de circulação fetal normalmente estão presentes. Como a evolução do quadro clínico revelou a ausência de hipoplasia e hipertensão pulmonares significativas, este recém-nato foi colocado em ventilação convencional em pós-operatório de correção da HDC.
Estratégias para tratamento de casos graves de HDC com hipertensão pulmonar importante e persistência de circulação fetal não foram necessárias, como: sedação mais profunda e mesmo bloqueio neuromuscular, aminas vasoativas para manter PA média superior a pressão pulmonar, óxido nítrico inalatório como vasodilatador pulmonar, e em alguns casos indicação para oxigenação de membrana extracorpórea (ECMO).
A boa evolução no presente caso se deve à ausência de hipoplasia pulmonar significativa, demonstrada, entre outros fatores, pela expansibilidade pulmonar adequada (volume pulmonar), como pode notar-se nas radiografias de tórax do caso e pela ausência de outras anomalias congênitas concomitantes.
CONCLUSÃO
Hérnia diafragmática é uma malformação congênita que continua a desafiar o melhor manejo clínico em diversas unidades neonatais em todo o mundo. O diagnóstico precoce é sempre desejável, através de exame ultrassonográfico durante pré-natal (USG morfológica), dando a gestante e ao seu feto uma infraestrutura adequada de UTI neonatal e equipe cirúrgica. O grau de morbidade e a mortalidade associadas ao quadro dependem da localização e tamanho da comunicação que pode comprometer o desenvolvimento pulmonar normal fetal.
Existe uma ampla gama de apresentações clínicas possíveis, de um lado quadros graves de hipoplasia pulmonar, hipertensão pulmonar severa e persistência de circulação fetal e potencialmente fatais. Por outro lado, podemos encontrar na literatura quadros assintomáticos que são descobertos acidentalmente em crianças maiores. Entre estes dois extremos temos as apresentações mais típicas como o presente caso, no qual a compressão de alças intestinais presentes no tórax compromete a dinâmica respiratória e causa sintomas no período neonatal imediato, mesmo não tendo ocorrido hipoplasia pulmonar significativa e a evolução, assim, “mais benigna”.
O interessante no presente caso e que motivou a sua publicação é o intervalo assintomático de algumas horas, podendo corresponder ao momento em que a distensão gasosa das alças intestinais ocorreu e comprometeu a dinâmica respiratória. A ventilação com pressão positiva em VAS na sala de parto com certeza contribuiu para a descompensação clínica. Motivo pelo qual o diagnóstico de imagem pré-natal (ausente neste caso) é fundamental para melhor manejo desde a sala de parto.
O diagnóstico diferencial de hérnia diafragmática se impõe em todo recém-nascido com desconforto respiratório, mesmo que não tenha se iniciado imediatamente após o nascimento. O diagnóstico pré-natal ultrassonográfico é de fundamental importância para o manejo correto de ventilação e cuidados já na sala de parto. O diagnóstico precoce (pré-natal) também permite o encaminhamento desta gestante para serviços de mais alta complexidade e preparados para o atendimento multidisciplinar e integral, indispensáveis nestes casos.
REFERÊNCIAS
1. Bains KNS, Kashyap S, Lappin SL. Anatomy, Thorax, Diaphragm. 2023 Jul 24. In: StatPearls. Treasure Island: StatPearls Publishing; 2024.
2. Spellar K, Lotfollahzadeh S, Gupta N. Diaphragmatic Hernia. 2023 Aug 21. In: StatPearls [Internet]. Treasure Island: StatPearls Publishing; 2024 [citado 2024 jan 6]. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30725637/
3. Dumpa V, Chandrasekharan P. Congenital Diaphragmatic Hernia. 2023 Aug 8. In: StatPearls [Internet]. Treasure Island: StatPearls Publishing; 2024 [citado 2024 jan 6]. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32310536/
4. Hmadouch SA, Barkat A. Congenital diaphragmatic hernia: a condition which is not always easy to diagnose. Pan Afr Med J. 2020;36:353. DOI: 10.11604/pamj.2020.36.353.13525
5. Bonnet JP, Louis D. Volvulus intrathoracique de la rate révélateur d’une hernie diaphragmatique postérolatérale gauche. Arch Pediatr. 1996;3(7):701-4.
6. Mwamanenge NA, Mussa F, Nyamuryekung’e MK, Mkony M, Abdallah Y, Manji K. Late diagnosis of congenital diaphragmatic hernia: a case report. J Med Case Rep. 2023;17(1):240. DOI: 10.1186/s13256-023-03987-x
7. Claus F, Sandaite I, DeKoninck P, Moreno O, Cruz Martinez R, Van Mieghem T, et al. Prenatal anatomical imaging in fetuses with congenital diaphragmatic hernia. Fetal Diagn Ther. 2011;29(1):88-100. DOI: 10.1159/000320605
8. Politis MD, Bermejo-Sánchez E, Canfield MA, Contiero P, Cragan JD, Dastgiri S, et al; International Clearinghouse for Birth Defects Surveillance and Research. Prevalence and mortality in children with congenital diaphragmatic hernia: a multicountry study. Ann Epidemiol. 2021;56:61-69.e3. DOI: 10.1016/j.annepidem.2020.11.007
9. Longoni M, Pober BR, High FA. Congenital Diaphragmatic Hernia Overview. 2006 Feb 1 [updated 2020 Nov 5]. In: Adam MP, Feldman J, Mirzaa GM, Pagon RA, Wallace SE, Bean LJH, Gripp KW, Amemiya A, eds. GeneReviews®. Seattle: University of Washington, Seattle; 1993-2024.
10. Zhu Q, High FA, Zhang C, Cerveira E, Russell MK, Longoni M, et al. Systematic analysis of copy number variation associated with congenital diaphragmatic hernia. Proc Natl Acad Sci U S A. 2018;115(20):5247-52.
11. Malaquias LC, Dias GAS, Cunha KC, Cei NVS, Valente ECB, Guimarães AGM, et al. Hérnia diafragmática Congênita: aspectos clínico-hospitalares em um hospital de referência materno-infantil na região Amazônica. Fisioter Pesqui. 2020;27(4):392-8.
12. Bertollo LA, Lemos LD, Louzada LA, Volpini LM, Oliveira EGG, Pinasco GC, et al. Hérnia diafragmática congênita de apresentação tardia: relato de caso. Resid Pediatr. 2022;12(2):1-4. DOI: 10.25060/residpediatr-2022.v12n2-308
1. Faculdade de Medicina da UFF, Departamento Materno-infantil - MMI - Neonatologia - Niterói - RJ - Brasil
2. Universidade Federal Fluminense - UFF, Departamento Materno-infantil - MMI - Neonatologia - Niterói - RJ - Brasil
3. Universidade Federal Fluminense - UFF, Faculdade de Medicina - Professor Assistente - Niterói - RJ - Brasil
Correspondence to:
Rinaldo Fábio Souza Tavares
Universidade Federal Fluminense - UFF, Departamento Materno-infantil. Rua Marquês do Paraná, nº 303, 2º andar, Prédio Principal
Niterói, RJ, Brasil. CEP: 24033-900.
E-mail: rinaldotavares@id.uff.br
Data de Submissão: 28/02/2024
Data de Aprovação: 14/06/2024
Recebido em: 28/02/2024
Aceito em: 14/06/2024


