A pneumonia adquirida na comunidade (PAC) é uma das principais causas de morbidade e mortalidade em crianças menores de 5 anos, especialmente em países em desenvolvimento. Segundo a Organização Mundial da Saúde (OMS), a pneumonia é responsável por aproximadamente 15% de todas as mortes nessa faixa etária, resultando em mais de 800.000 óbitos anualmente. No Brasil, a PAC em pacientes de 0 aos 19 anos, no período de janeiro a setembro de 2017, foi a principal causa de internações, responsável por 243.364, estando de acordo com outros países em desenvolvimento1,2.
A pneumonia adquirida na comunidade complicada (PACC) é uma evolução grave da doença, que se desenvolve mesmo com o uso adequado de antibiótico, como o abscesso pulmonar (ABS), pneumonia necrosante (NEC), derrame parapneumônico (DP) e empiema pleural (EMP)1. O EMP e o DP são etapas distintas de uma mesma conjuntura fisiopatológica, na qual o processo inflamatório na pleura leva ao acúmulo de líquido na cavidade pleural. A NEC ocorre devido à liquefação do tecido e deve ser considerada em casos de febre prolongada e sintomas sépticos, sendo o diagnóstico confirmado por meio de radiografia ou tomografia de tórax. O ABS resulta do acúmulo de células inflamatórias e da destruição tecidual ou necrose, levando à formação de uma ou mais cavidades pulmonares3.
O tratamento inicial na maioria dos casos é empírico, devido ao agente etiológico mais prevalente ainda ser o Streptococcus pneumoniae, e à escassez na investigação etiológica na condução inicial da doença. Apesar de haver divergências na literatura, diversos estudos brasileiros indicam que a adoção sistemática de diretrizes para o tratamento da PAC em pacientes internados mostrou uma redução significativa na taxa de mortalidade em 30 dias, seja na mortalidade intra-hospitalar, no tempo de internação e no tempo necessário para alcançar estabilidade clínica, além de uma diminuição das complicações associadas4,5.
Sobre o tratamento cirúrgico, serve como adjuvante ao tratamento antimicrobiano em situações de evolução de PAC para alguma complicação, não apresentando consenso sobre o melhor modelo cirúrgico e quanto ao tempo ideal de cada procedimento1.
Sendo a pneumonia adquirida na comunidade complicada (PACC) uma doença caracterizada pelo agravamento da PAC, uma das principais causas de mortalidade e morbidade no mundo, especialmente na Pediatria e que, além disso, observa-se atualmente uma crescente de casos complicados de pneumonia entre as crianças no Brasil, com poucos estudos acerca da PACC, o objetivo deste estudo é colher e analisar dados que contribuam para o conhecimento e notificação da PACC na região, de modo que possibilite melhorias no manejo dessa doença e redução nos registros de morbidade e mortalidade desse grupo.
MÉTODO
Trata-se de um estudo descritivo, transversal com coleta prospectiva de dados, composto por 130 crianças hospitalizadas por pneumonia comunitária em um hospital materno infantil terciário, referência no atendimento de urgência de 54 municípios. O período de coleta foi de 1 de junho a 31 de dezembro de 2022.
Os critérios de inclusão foram crianças internadas com diagnóstico clínico e/ou radiológico de PAC e/ou PACC, idade abaixo de 10 anos e Termo de Consentimento Livre e Esclarecido (TCLE) assinado pelo responsável. A coleta foi realizada no pronto socorro infantil e na enfermaria de pediatria geral. Pais e/ou responsáveis foram convidados a participar do estudo quando o paciente estava internado e, em seguida, foram entrevistados pelos pesquisadores principais ou estudantes de Medicina da Universidade Federal do Vale do São Francisco (UNIVASF) previamente treinados.
Foi utilizado um formulário como instrumento, formado por 23 perguntas sobre características epidemiológicas, demográficas, manifestações clínicas, terapêutica instituída e evolução da doença até o desfecho final.
Os dados obtidos foram codificados de forma padrão, transferidos a um banco de dados elaborado no editor de planilhas Microsoft Excel 2007 e analisados estatisticamente com a utilização do Jamovi 2022 - versão 2.3. Os pacientes foram separados em 2 grupos: 1) PAC não complicada e 2) PAC complicada. Na dependência das variáveis analisadas, foram empregados testes paramétricos (teste t de Student) e não paramétricos (Qui-quadrado, teste exato de Fisher). Considerou-se o nível de significância de 0,05 para rejeição da hipótese de nulidade.
O projeto foi aprovado pelo Comitê de Ética em Pesquisa do Instituto de Medicina Integral Professor Fernando Figueira, sob parecer consubstanciado CAAE: 60399922.3.0000.5201.
RESULTADOS
Foram analisados prontuários de 130 pacientes durante 6 meses e que preencheram os critérios de inclusão. Dentre esses, 97 (74,6%) pacientes persistiram apenas com pneumonia não complicada (PAC) (Grupo A) e 33 (25,4%) evoluíram com pneumonia complicada (PACC) ou já apresentaram complicações na admissão (Grupo B) (Tabela 1).
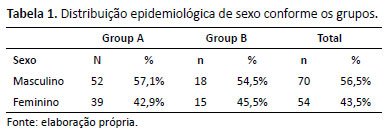
Dos pacientes do Grupo B, 45,5% foram internados com este diagnóstico e 54,5% evoluíram após a internação, sendo em média de 3,4 dias após.
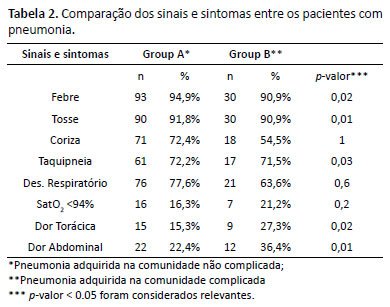
Os sinais e sintomas mais comuns na admissão de PAC (Grupo A) foram febre (94,9%), tosse (91,8%), desconforto respiratório (77,6%), coriza (72,4%), taquipneia (62,2%), dor abdominal (22,4%), dor torácica (15,3%) e 16,3% tiveram saturação de O2 menor que 94%. Em relação aos pacientes com PACC (Grupo B), foram febre (90,9%), tosse (90,9%), desconforto respiratório (63,6%), coriza (54,5%), taquipneia (51,5%), dor abdominal (36,4%), dor torácica (27,3%) e cerca de 21,2% tiveram saturação de O2 menor que 94% (Tabela 2). Na comparação entre os grupos sobre os sinais e sintomas na admissão, mostrou-se uma diferença estatística (p<0,05) em relação à febre, tosse, dor torácica e dor abdominal (Tabela 2).
O período de febre após o início do tratamento com antibióticos em pacientes com PAC foi em média de 1,3 dias. No entanto, para os pacientes com PACC a febre continuou por cerca de 6 dias em média, enquanto na pneumonia necrosante a febre persistiu por aproximadamente 9 dias.
O diagnóstico de PACC foi em sua maioria clínico e radiográfico, com realização de exames de imagem, como radiografia de tórax, na admissão (93,9%), além de ultrassonografia torácica (57,6%) e tomografia de tórax (42,4%) para investigar complicações.
Sobre os pacientes com PAC que complicaram após o internamento, 66,7% mantiveram uso inicial de ampicilina, 16,7% o esquema antibiótico foi modificado para ceftriaxona e 16,7% para ceftriaxona associado a oxacilina. Os motivos que levaram a esta substituição de antibiótico foram: complicações (58,3%), persistência da febre (20,8%), piora clínica (12,5%) e descalonamento da medicação (8,3%).
Por outro lado, em relação à escolha inicial de antibioticoterapia dos pacientes com diagnóstico de PACC ao chegar ao serviço, 13,3% iniciaram o tratamento intravenoso com ampicilina, 13,3% com ampicilina-sulbactam e 73,4% com ceftriaxona associado a oxacilina. Todavia, 33,3% tiveram esquema inicial modificado, pois evoluíram com necrose pulmonar, destes 75% substituíram para ceftriaxona com clindamicina e 25% para meropeném com vancomicina.
Analisando a necessidade de suplementação de oxigênio, 30,6% dos PAC e 42,5% dos PACC fizeram uso (p=0,584). Sobre os dispositivos utilizados nos pacientes com PAC, 76,6% fizeram uso de cânula nasal (CN), 63,3% de máscara não reinalante (MNR), 16,6% de ventilação não invasiva (VNI) e 3,3% de ventilação mecânica por intubação orotraqueal (VM-IOT), com média geral de uso de oxigênio suplementar de 3 dias. No que diz respeito aos dispositivos utilizados nos pacientes com PACC, 71,4% fizeram uso de CN, 21,4% de MNR, 14,3% de VNI e 14.3% de VM-IOT, com média geral de uso de oxigênio suplementar de 4 dias.
Dentre as complicações apresentadas, 90,9% dos pacientes apresentaram derrame pleural, 27,3% necrose pulmonar, 15,1% empiema e 3,0% abscesso pulmonar. Após o diagnóstico, 75,8% necessitaram realizar uma abordagem cirúrgica, sendo elas: 92% drenagem torácica (com uma média de 11,3 dias de permanência do dreno); 12% toracocentese; 4% toracotomia; e 4% lobectomia.
Pacientes do Grupo B, de forma geral, passaram em média 18 dias internados e os pacientes do Grupo A ficaram em média 6 dias internados (p<0,001). Por fim, 100% dos pacientes com PAC tiveram alta hospitalar. Em contrapartida, 93,9% dos pacientes com PACC tiveram alta hospitalar, 3,0% vieram a óbito e 3,0% foram transferidos.
DISCUSSÃO
Dentre os indivíduos analisados no estudo, observou-se a incidência de 25,4% que apresentaram complicações a partir da PAC na admissão (45,5%) ou desenvolveram após tempo médio de 3,4 dias para complicações (54,4%). A complicação mais comum foi o derrame pleural (DP), presente na maioria dos indivíduos com PACC (90,4%), seguida de necrose pulmonar, empiema e abscesso pulmonar. Os dados corroboram com estudos prévios realizados a partir de dados de outras populações, como o realizado por Krapiec3, em um hospital de Curitiba, no sul do país, que demonstrou prevalência de complicações (27%) e tipos de complicações mais frequentes bem próximos dos resultados obtidos neste estudo.
Os sintomas da pneumonia adquirida na comunidade (PAC) podem se manifestar de maneiras diversas, resultando em diferentes clínicas, que variam conforme as características individuais do paciente e, em certos casos, dos microrganismos envolvidos6. No nosso estudo, observou-se uma relação estatisticamente significante quanto à associação de sintomas clínicos e o diagnóstico de pneumonia, em que crianças com tosse, febre, taquipneia, dor torácica e abdominal sugerem um diagnóstico de pneumonia, complicada ou não. A Organização Mundial da Saúde (OMS)7-10 tem recomendado que se dê importância à observação da tosse e à taquipneia, como um sinal que sugere a presença de pneumonia em crianças com menos de cinco anos.
Apesar do diagnóstico de PAC ser eminentemente clínico, a radiografia de tórax é uma ferramenta importante para avaliar gravidade, extensão do comprometimento pulmonar e complicações11,12. Os resultados encontrados por Ferrero et al.13 demonstraram que infiltrado alveolar foi o achado mais sensível na avaliação radiográfica da PAC, observando ainda que comprometimento do lobo superior e derrame pleural estavam associados a infecções pneumocócicas invasivas. Outros trabalhos também apontam a presença de consolidações e outros infiltrados como evidências dessa patologia14.
A ultrassonografia (USG) é essencial na avaliação da PACC, sendo a modalidade de imagem mais sensível para avaliar o espaço pleural em crianças e superior à tomografia computadorizada (TC) por não utilizar radiação ionizante, assim como em sua capacidade de demonstrar componentes internos do derrame, como loculações e presença de fibrina. Já a TC é padrão-ouro na necrose pulmonar, pois é capaz de identificar as alterações de parênquima não visíveis na radiografia de tórax1,9. Neste estudo, os diagnósticos de PAC foram obtidos em sua maioria clinicamente, mas a radiografia de tórax (93,9%), a USG (57,6%) e/ou TC (42,4%) foram utilizadas nos casos selecionados a fim de investigar as possíveis complicações.
É notável que a maior parte dos pacientes foi tratada com antibióticos da classe cefalosporina de 3ª geração e beta-lactâmico venosos durante a internação, e todos eles apresentaram uma resposta terapêutica positiva, independentemente do grupo ao qual receberam, seguindo, assim, as recomendações da Sociedade Brasileira de Pediatria (SBP) e OMS1,12.
Em virtude da urgência no início do tratamento, o tratamento da pneumonia, especificamente, seja ela complicada ou não, é iniciado de forma empírica. Isto significa dizer que a escolha dos medicamentos se baseia em fatores como a idade do paciente, os padrões de resistência da região, as circunstâncias clínicas, o estado imunológico do paciente e os resultados de exames de imagem15,16.
Em crianças com pneumonia complicada, a terapia intravenosa com penicilina G cristalina ou ampicilina é apropriada7,15. Se o paciente já tiver feito uso de antibiótico prévio ou estiver lidando com uma pneumonia grave com evolução desfavorável ao uso de penicilina, pode ser considerado o uso de ampicilina-sulbactam, ceftriaxona ou ceftriaxona juntamente com oxacilina ou clindamicina, devido ao risco de infecção por Staphylococcus aureus ou por sua variante comunitária resistente à meticilina (CA-MRSA)6,16,17.Quanto à duração do tratamento, realiza-se antibioticoterapia para PAC por um período de 5 a 10 dias e, para a forma complicada, se estende por 4 semanas, ou pelo menos por 2 semanas após o paciente ficar afebril e apresentar melhoras em seu quadro clínico1,15,18,19.
O SIREVA (Sistema Regional de Vacinas)20, programa de vigilância que monitora a distribuição e a resistência de bactérias in vitro, evidenciou que o Streptococcus pneumoniae foi mais prevalente entre 1 e 5 anos de idade em crianças com diagnóstico de pneumonia bacteriana (12-23 meses: 36,6%; 24-59 meses: 47,3%), possuindo o principal sorotipo o tipo 19A, com a penicilina suscetível a todos os sorotipos, exceto 4, 6A, 6B, 9V, 18C, 19F e 23A (19A suscetível a apenas 5,2%); em relação à ceftriaxona, possui suscetibilidade em 68,3% em menores de 12 meses, 58,5% entre 12 e 23 meses, e 56,5% entre 2 e 5 anos. Já sobre o Haemophilus influenzae, quase 15% das crianças menores que 5 anos de idade diagnosticadas com PAC apresentaram-no como patógeno, sendo a ampicilina suscetível em 73,8% em menores de 12 meses e 85% entre 12 e 23 meses, mas, por outro lado, 100% foram suscetíveis à ceftriaxona.
No que diz respeito à febre, é importante saber que ela pode persistir por um período médio de 4 a 8 dias, principalmente nos casos de pneumonia necrosante, que, apesar do tratamento adequado, vem como resposta inflamatória prolongada. Com isso, deve-se evitar fazer adições ou modificações na terapia antibiótica que tenha sido escolhida de maneira apropriada, caso o paciente não apresentar deterioração clínica/radiológica17,18,21.
A OMS recomenda a utilização de oxigênio suplementar apenas para os indivíduos que possuam saturação menor que 90%, enquanto a SBP recomenda o uso em crianças com saturação menor que 92% em ar ambiente7,22. Dentre as crianças internadas no período estudado com PACC, quase metade recebeu oxigênio suplementar durante algum momento da internação, sendo a maior parte das vezes por CN, seguida de MNR. No presente estudo, não houve relação estatística entre a necessidade do uso de oxigênio complementar entre o diagnóstico de PAC ou PACC.
Os tipos de tratamentos cirúrgicos mais frequentemente realizados para as complicações estão de acordo com os registros de outros trabalhos16,18,23.A drenagem torácica foi realizada em 92% dos indivíduos, sendo sua indicação mais comum à presença de derrames pleurais sintomáticos ou àqueles que se encontram loculados. O restante das intervenções cirúrgicas foram toracocenteses (14%), toracotomias (4%) e lobectomias (4%). Uma meta-análise de 2005 mostrou que a terapia operatória primária, em comparação com a terapia não operatória, foi associada a menor taxa de mortalidade intra-hospitalar (0% vs. 3,3%) e a uma taxa de reintervenção (2,5% vs. 23,5%). Além disso, a terapia cirúrgica primária foi associada a menor duração de hospitalização (10,8 vs. 20 dias), dias de dreno torácico (4,4 vs. 10,6 dias) e terapia antibiótica (12,8 vs. 21,3 dias), respectivamente, entretanto, no presente estudo o tempo de hospitalização foi maior nos pacientes que submeteram a algum tipo de procedimento cirúrgico (19 vs. 13)1,7,24.
Nesse sentido, foi observado que a presença de complicações a partir da PAC prolongou o tempo de internação dos pacientes em aproximadamente 11 dias, fator que eleva expressivamente os custos relacionados à assistência em saúde a partir do Sistema Único de Saúde (SUS)4,25. Além disso, os períodos de internações encontrados são superiores aos previstos pelo SUS e recomendados pela OMS para o tratamento de pneumonias, que é de 5 dias8.
A taxa de mortalidade em nossa pesquisa foi de 3% (n=1) entre os pacientes com PACC e de 0% entre os que não possuíam complicação. A ocorrência de mortes devido ao PAC é rara na Europa e América do Norte, especialmente após a primeira infância, devido aos avanços na vacinação, acesso precoce à assistência médica e disponibilidade de tratamento antimicrobiano eficaz. Na maioria das crianças saudáveis a recuperação ocorre sem complicações ou sequelas. Historicamente, a mortalidade é mais alta em crianças muito jovens, como o paciente do nosso estudo que faleceu com 1 ano e 4 meses de idade, sem comorbidade. É importante ressaltar que a incidência de mortalidade pode ser maior em crianças com condições médicas subjacentes, como desnutrição, distúrbios neuromusculares ou fibrose cística, ou em casos de infecção por MRSA ou organismos multirresistentes15.
As principais limitações deste estudo foram a dificuldade em identificar a causa da pneumonia, devido à ausência de serviço que processasse o material sanguíneo ou do líquido pleural para cultura, e o número relativamente pequeno de pacientes incluídos na pesquisa. No entanto, a prática predominante no tratamento da pneumonia complicada ou não ainda envolve o uso de antibioticoterapia empírica baseada em critérios, como a idade do paciente e os achados clínicos e radiológicos.
CONCLUSÃO
Concluímos que a PACC resultou em hospitalizações prolongadas e custos adicionais na assistência médica. Esses resultados ressaltam a importância da doença, enfatizando a necessidade de uma abordagem terapêutica ampla e de ferramentas, como vacinas mais abrangentes contra o pneumococo, para evitar menos complicações.
REFERÊNCIAS
1. Sociedade Brasileira de Pediatria (SBP). Departamento Científico de Pneumologia. Pneumonias Adquiridas na Comunidade Complicadas [Internet]. 2022 [citado 2023 dez 14]. Disponível em: https://www.sbp.com.br/fileadmin/user_upload/23053i-DC-Pneumonias_Adquiridas_Complicadas.pdf
2. Ministério da Saúde. DATASUS. Morbidade Hospitalar do SUS - por local de internação - Brasil [Internet]. Brasil: DATASUS; 2017 [citado 2024 jan 15]. Disponível em: http://tabnet.datasus.gov.br/cgi/tabcgi.exe?sih/cnv/niuf.def
3. Krapiec AB. Complicações da pneumonia adquirida na comunidade em crianças: fatores associados e a associação com falha terapêutica. Res Pediatr. 2022;12(1):1-4 [citado 2024 jan 15]. DOI: https://doi.org/10.25060/residpediatr-2022.v12n1-237
4. Cupurdija V, Lazic Z, Petrovic M, Mojsilovic S, Cekerevac I, Rancic N, et al. Community-acquired pneumonia: economics of inpatient medical care vis-à-vis clinical severity. J Bras Pneumol. 2015;41(1):48-57 [citado 2024 jan 15]. DOI: https://doi.org/10.1590/S1806-37132015000100007
5. Silveira CD, Ferreira CS, Corrêa RA. Adesão a diretrizes e impacto nos desfechos em pacientes hospitalizados por pneumonia adquirida na comunidade em um hospital universitário. J Bras Pneumol. 2012;38(2):148-57 [citado 2023 nov 11]. DOI: https://doi.org/10.1590/S1806-37132012000200002
6. Nascimento-Carvalho CM. Community-acquired pneumonia among children: the latest evidence for an updated management. J Pediatr (Rio J). 2020;96(Suppl 1):29-38 [citado 2023 nov 15]. DOI: https://doi.org/10.1016/j.jped.2019.08.003
7. Sociedade Brasileira de Pediatria (SBP). Departamento Científico de Pneumologia. Abordagem diagnóstica e terapêutica das pneumonias adquiridas na comunidade não complicadas [Internet]. 2021 [citado 2023 ago 11]. Disponível em: https://www.sbp.com.br/fileadmin/user_upload/23054d-DC-Pneumonias_Adquiridas_Nao_Complicadas.pdf
8. Nunes SEA, Minamisava R, Vieira MADS, Itria A, Pessoa VP Junior, Andrade ALSS, et al. Hospitalization costs of severe bacterial pneumonia in children: comparative analysis considering different costing methods. Einstein (Sao Paulo). 2017;15(2):212-9 [citado 2023 nov 21]. DOI: https://doi.org/10.1590/S1679-45082017GS3855
9. Harris M, Clark J, Coote N, Fletcher P, Harnden A, McKean M, et al; British Thoracic Society Standards of Care Committee. British Thoracic Society guidelines for the management of community acquired pneumonia in children: update 2011. Thorax. 2011;66(Suppl 2):ii1-23 [citado 2023 set 15]. DOI: https://doi.org/10.1136/thoraxjnl-2011-200598
10. Lima EJF. Pneumonia comunitária em menores de cinco anos na era pós-vacina pneumocócica conjugada – características clínicas e fatores de risco [Tese de doutorado]. Recife: Instituto de Medicina Integral Professor Fernando Figueira; 2014 [citado 2024 mar 1]. Disponível em: http://higia.imip.org.br/handle/123456789/177
11. Kimberlin DW, Brady MT, Jackson MA, Long SS. Pneumococcal infections. In: Red book: 2015 report of the Committee on Infectious Diseases. 30th ed. Elk Grove Village: American Academy of Pediatrics; 2015. 626 p.
12. March MFBP, Ferreira S, Ribeiro JD, Souza ELS. Pneumonias comunitárias. In: Campos Jr D, Burns DAR, Lopez FA. Tratado de Pediatria. 3ª ed. São Paulo: Manole; 2013. p. 2549-58.
13. Ferrero F, Nascimento-Carvalho CM, Cardoso MR, Camargos P, March MF, Berezin E, et al; CARIBE group. Radiographic findings among children hospitalized with severe community-acquired pneumonia. Pediatr Pulmonol. 2010;45(10):1009-13 [citado 2023 dez 7]. DOI: https://doi.org/10.1002/ppul.21287
14. Cherian T, Mulholland EK, Carlin JB, Ostensen H, Amin R, de Campo M, et al. Standardized interpretation of paediatric chest radiographs for the diagnosis of pneumonia in epidemiological studies. Bull World Health Organ. 2005;83(5):353-9. Disponível em: https://pubmed.ncbi.nlm.nih.gov/15976876/
15. Mani CS. Acute Pneumonia and Its Complications. In: Long SS, Prober CG, Fischer M, editors. Principles and Practice of Pediatric Infectious Diseases. Philadelphia: Elsevier; 2018. p. 238-49.e4 [citado 2024 jan 11]. DOI: https://doi.org/10.1016/B978-0-323-40181-4.00034-7
16. Marchi E, Lundgren F, Mussi R. Derrame pleural parapneumônico e empiema. J Bras Pneumol. 2006;32:S190-6 [citado 2024 jan 11]. DOI: https://doi.org/10.1590/S1806-37132006000900005
17. Azevedo MM, Pereira LMD, Inácio Filho AR. Derrame pleural como complicação de pneumonia em paciente pediátrico. Cam Clin. 2022;1(1):1-6 [citado 2024 fev 9]. Disponível em: https://revistas.unifoa.edu.br/caminhos/article/view/4035/3076
18. Bini AC. Perfil e evolução dos pacientes internados por pneumonia com derrame pleural em hospital de referência do sul do Brasil [Conclusão do Curso de graduação]. Florianópolis: Universidade Federal de Santa Catarina; 2021 [citado 2024 mar 1]. Disponível em: https://repositorio.ufsc.br/bitstream/handle/123456789/230362/TCC.pdf?sequence=1&isAllowed=y
19. Amorim PG, Morcillo AM, Tresoldi AT, Fraga AMA, Pereira RM, Baracat ECE. Fatores associados às complicações em crianças pré-escolares com pneumonia adquirida na comunidade. J Bras Pneumol. 2012;38(5):614-21 [citado 2023 set 11]. DOI: https://doi.org/10.1590/S1806-37132012000500011
20. São Paulo. Secretaria de Estado de Saúde (SES). Coordenadoria de Controle de Doenças. Instituto Adolfo Lutz. SIREVA. Informação da vigilância das pneumonias e meningites bacterianas [Internet]. 2023 [citado 2023 jul 11]. Disponível em: http://www.ial.sp.gov.br/resources/insituto-adolfo-lutz/publicacoes/sireva_2023_v3_2.pdf
21. Westphal FL, Lima LCD, Ferreira CA, Carvalho MAD. Tratamento cirúrgico de pneumonia necrosante: análise de quatro casos. J Pneumol. 2000;26(1):1-4 [citado 2024 mar 5]. DOI: https://doi.org/10.1590/S0102-35862000000100002
22. Pocket Book of Hospital Care for Children: Guidelines for the Management of Common Childhood Illnesses. 2nd ed. Geneva: World Health Organization; 2013 [citado 2023 mar 11]. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK154447/
23. de Benedictis FM, Kerem E, Chang AB, Colin AA, Zar HJ, Bush A. Complicated pneumonia in children. Lancet. 2020;396(10253):786-98 [citado 2023 mar 11]. DOI: https://doi.org/10.1016/S0140-6736(20)31550-6.
24. Avansino JR, Goldman B, Sawin RS, Flum DR. Primary operative versus nonoperative therapy for pediatric empyema: a meta-analysis. Pediatrics. 2005;115(6):1652-9 [citado 2023 abr 17]. DOI: https://doi.org/10.1542/peds.2004-1405
25. Tan SS, Rutten FF, van Ineveld BM, Redekop WK, Hakkaart-van Roijen L. Comparing methodologies for the cost estimation of hospital services. Eur J Health Econ. 2009;10(1):39-45. DOI: https://doi.org/10.1007/s10198-008-0101-x.
1. Hospital Dom Malan, Residência em Pediatria - Petrolina - Pernamabuco - Brasil
2. Universidade Federal do Vale do São Francisco, Curso de Medicina - Petrolina - Pernamabuco - Brasil
3. Hospital Santo Antônio/ Obras Sociais Irmã Dulce, Hematologia pediátrica - Salvador - Bahia - Brasil
4. PUniversidade Federal de Pernambuco, Pediatra - Recife - Pernamabuco - Brasil
Endereço para correspondência:
Raul José Almeida Albuquerque
Hospital Dom Malan, Residência em Pediatria - Petrolina - Pernamabuco - Brazil
Rua Joaquim Nabuco, s/nº, Centro
Petrolina, PE, Brazil
E-mail: rauljose1993@gmail.com
Data de Submissão: 20/05/2024
Data de Aprovação: 17/10/2024
Recebido em: 20/05/2024
Aceito em: 17/10/2024


