A espondilodiscite na faixa etária pediátrica é rara, autolimitada e de difícil diagnóstico. Acomete principalmente dos 6 meses aos 5 anos, mas pode se estender à adolescência, com maior incidência em meninos (54,48%), segundo literatura1,2. A incidência é de 1 criança acometida a cada 250.000 crianças, correspondendo a 2% a 4% das doenças osteoarticulares na faixa etária pediátrica, e o tempo médio do início dos sintomas até o tratamento é de 3 semanas a 3 meses1,3.
A sintomatologia costuma ser inespecífica e divergente nas faixas etárias, mas os sintomas mais relatados são lombalgia (37,97%) e dificuldade na deambulação e em ficar na posição sentada (49,79%). Em menores de 3 anos, costuma aparecer recusa em caminhar (70%), irritabilidade (13,92%), teste da elevação das pernas retas, sensibilidade na região espinhal (50%) e dor abdominal (30%), principalmente quando acomete discos intervertebrais torácicos. Em relação aos pacientes dos 3 aos 9 anos, os principais sintomas são lombalgia (30%), recusa em caminhar (75%) e alteração da sensibilidade na região espinhal (50%)4. E finalmente nos maiores de 9 anos, dor lombar. Além disso, febre, recusa alimentar, choro, marcha claudicante e posição antálgica podem estar presentes.
Pelo quadro clínico inespecífico, a espondilodiscite costuma ter diagnóstico diferencial com outras causas de lombalgia, abrangendo osteomielite bacteriana, brucelose, tuberculose, forma localizada da doença de Scheuermann, neuroblastoma, leucemias, patologias da articulação coxo-femoral e, em casos de dor abdominal, infecções gastrointestinais ou geniturinária1,5.
O patógeno mais prevalente é o Staphylococcus aureus; contudo, infecções por outros patógenos foram relatadas, exemplificadas por: Streptococcus pneumoniae, Staphylococcus coagulase-negativa, Mycobacterium tuberculosis, Brucella spp e fungos, em imunossuprimidos5. Conforme literatura, houve aumento na incidência de infecções por Kingella kingae, principalmente entre os 6 meses e 4 anos4.
RELATO DE CASO
Pré-escolar de 3 anos, sexo masculino, asiático, encaminhado de Amparo, São Paulo, ao serviço por dor em região lombar há 2 meses, sem trauma associado. O quadro iniciou subitamente, sem edema ou sinais flogísticos no local, sem perda ponderal, e ausência de sinais e sintomas sistêmicos. Evoluiu com piora da dor 11 dias antes da internação, com dificuldade para deambular e sentar-se. Negou inapetência e alteração de hábito urinário, mas apresentava constipação devido à dificuldade em ficar sentado. Possuía tomografia da coluna lombossacra realizada na origem, com irregularidades e erosões nas vértebras L4 e L5, associado a aumento das partes moles paravertebrais adjacentes. Foram realizados novos exames laboratoriais e de imagem. A RM da coluna lombossacra mostrou sinais de liquefação do disco intervertebral de L4-L5 com redução da altura deste espaço discal e edema das placas vertebrais contíguas, sugestionando coleção (Figura 1).
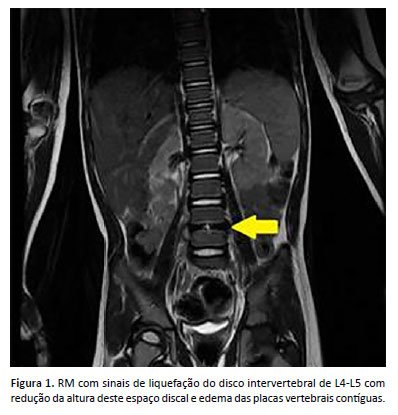
Os exames laboratoriais evidenciaram hemograma sem alterações, proteína C-reativa 1.88 mg/dl (elevada) e 2 hemoculturas negativas. Iniciado tratamento empírico com Oxacilina (150 mg/kg/dia), considerando infecção por Staphylococcus aureus, devido à impossibilidade de punção e coleta de material em coluna, pois apresentava coleção de pequeno volume localizada próxima à aorta, apresentando risco de lesão vascular. Evoluiu com melhora do quadro clínico, retornando a deambular e sentar-se sem dificuldade após 1 mês de tratamento, com queda de PCR <0.06 e RM da coluna lombossacra com redução da liquefação do disco intervertebral de L4-L5, permanecendo a redução da altura deste espaço discal associado a leve edema e impregnação por contraste das placas vertebrais contíguas (Figura 2).
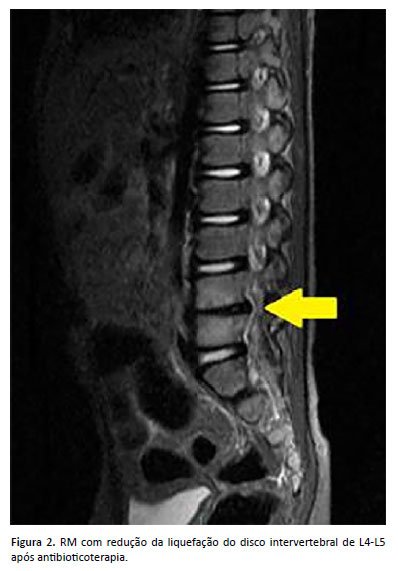
O paciente recebeu alta com Sulfametoxazol-Trimetoprim (10 mg/kg/dia) via oral por 14 dias e seguimento com pediatra geral.
DISCUSSÃO
O relato narra a história de um pré-escolar, sem antecedentes prévios ou fatores desencadeantes, com queixa de lombalgia por 2 meses, evoluindo com dificuldade para deambular e sentar-se, motivando a procura por atendimento médico. Os principais achados nos exames complementares foram aumento do PCR e erosões e irregularidades das vértebras, associado a sinais de liquefação dos discos intervertebrais, condizentes com os achados na literatura.
A lombalgia na faixa etária pediátrica pode ser difícil de ser diagnosticada devido à inespecificidade da sintomatologia e dos exames e à dificuldade da criança em explicar o quadro clínico. Além do mais, a necessidade de diferenciar as possíveis causas de lombalgia é o que causa apreensão na prática pediátrica.
A sua fisiopatologia ocorre de três modos: disseminação da infecção via hematogênica, inoculação direta do patógeno e extensão da infecção para o tecido ósseo5. Devido ao fato de as crianças possuírem discos intervertebrais com rica vascularização sanguínea, há predisposição para o acúmulo de êmbolos infecciosos, com consequente infecção direta e disseminação para tecidos próximos2,3. O principal sítio acometido é a coluna lombar, mas pode ocorrer injúria nas regiões torácica e cervical também. É classificada em piogênica (principal), granulomatosa não específica, granulomatosa específica e parasitária1.
Os fatores de risco envolvidos incluem antecedentes de infecções virais ou bacterianas (13%), como respiratória, gastrointestinal, otite média aguda e infecção urinária; trauma (6,32% em revisão sistemática)4 com formação de hematoma e obstrução vascular levando à infecção. Costuma incidir em pacientes saudáveis, como visto no relato, mas condições como imunossupressão, diabetes, insuficiência renal, cirurgia espinal e prematuridade podem estar associadas5.
Os exames diagnósticos laboratoriais são inespecíficos, com aumento de velocidade de hemossedimentação e proteína C-reativa e hemoculturas geralmente negativas3, assim como apresentado na descrição do caso. Os exames de imagem costumam ter alterações mais tardias, exemplificado na radiografia, mas a ressonância magnética é o exame mais sensível e específico6. Essa mostra desde estreitamento do espaço intervertebral a erosões das vértebras acometidas, sendo as vértebras lombares L3-L4 e L4-L5 as mais atingidas seguidas das torácicas, em 35% dos casos. Além disso, consegue visualizar abscessos e coleções, diferenciar de osteomielite vertebral e acompanhar a evolução do tratamento3,6. Em relação à punção e biópsia do local atingido, são capazes de guiar a antibioticoterapia, porém não identificam o patógeno em 50% dos pacientes.
O tratamento apresenta divergências. Há maior concordância em ser conservador, do mesmo modo como foi realizado no serviço, com antibioticoterapia empírica intravenosa para Staphylococcus aureus por 4 a 6 semanas, após coleta de 2 hemoculturas7,8, e imobilização para alívio dos sintomas. Os principais antibióticos usados são a cefalosporina de terceira geração e oxacilina, mas ainda não existe consenso sobre qual antibioticoterapia usar e por quanto tempo4. Existem orientações conforme idade do paciente e patógeno específico6. Caso exista espondilodiscite em menor de 3 meses, preferir ceftriaxona, cefotaxima, oxacilina e gentamicina, pensando em patógenos; já nos maiores de 3 meses, oxacilina. Se houver resistência à meticilina, associar clindamicina. Nos casos de infecção por Kingella kingae, preferir a ceftriaxona associada à oxacilina6,8. A abordagem cirúrgica não é rotineira, sendo feita nos casos em que há abscessos paravertebrais e parafaríngeos do músculo psoas, radiculopatia compressiva, risco de progressão para cifose e deterioração óssea com extensa destruição de corpo vertebral3,4.
O curso da doença costuma ser autolimitado, mas pode haver sequela, como permanência do estreitamento do espaço intervertebral, desenvolvimento de abscesso epidural (4%-38% dos casos), dor crônica, escoliose, cifose e outras deformidades na coluna vertebral. O seguimento faz-se com controle de imagem, principalmente com RM1,4,5.
CONCLUSÃO
O presente trabalho aborda a espondilodiscite em pré-escolar, doença rara que acomete aproximadamente 1 a cada 250.000 crianças, de difícil diagnóstico na faixa etária pediátrica e pouco discutida na prática. O seu principal sintoma é a lombalgia, como mostrado na narração do caso, associado ou não a infecções ou traumas prévios. Por possuir diagnóstico diferencial variado, desde infecção a processos neoplásicos, o seu entendimento acerca dessa condição é determinante para o paciente.
O diagnóstico é baseado na história clínica, geralmente frustra, e nos exames de imagens (RM) que mostram abscessos, erosões ósseas e estreitamento de canal intervertebral. Devido à possibilidade de deformidades a longo prazo, o diagnóstico e tratamento precisam ser precoces. A terapêutica é realizada com antibioticoterapia intravenosa, geralmente empírica, durante 4 e 6 semanas, associada à imobilização e repouso.
REFERÊNCIAS
1. Queiroz JWM, Pereira PCAA, Figueiredo EG. Espondilodiscite: revisão de literatura. Arq Bras Neurocir. 2013 Dec;32(4):230-6.
2. Fucs PMMB, Meves R, Yamada HH. Spinal infections in children: a review. International Orthopaedics. 2011 Oct 28;36(2):387-95.
3. Pissarra S, Fernandes AP, Neves J, Coelho D. Espondilodiscite na Criança. A propósito de Quatro Casos Clínicos. Acta Pediatr. 2004 Jan 1;35(5/6):495-501.
4. Ferri I, Ristori G, Lisi C, Galli L, Chiappini E. Characteristics, Management and Outcomes of Spondylodiscitis in Children: A Systematic Review. Antibiotics (Basel). 2020 Dec 31;10(1):30. DOI: https://doi.org/10.3390/antibiotics10010030.
5. Jasiewicz B, Helenius I. Tumors and infections of the growing spine. J Child Orthop [Internet]. 2023 Winter; [cited 2024 Jul 4]; 17(6):556-72. Available from: https://pubmed.ncbi.nlm.nih.gov/38050596/.
6. Nisa MM, Sousa J, Pimenta J, Antunes J, Gomes D, Faria C. Espondilodiscite em idade pediátrica - uma doença rara, um diagnóstico difícil. Sci Med. 2022 May 16;32(1):e41086.
7. Lorrot M, Gillet Y, Basmaci R, Bréhin C, Dommergues MA, Favier M, et al. L’antibiothérapie des infections ostéoarticulaires en 2023: propositions du Groupe de pathologie infectieuse pédiatrique (GPIP). J Pédiatr Puériculture [Internet]. 2024 Apr 24; [cited 2024 Jul 4]; 37(3):174-81. Available from: https://www.sciencedirect.com/science/article/abs/pii/S0987798324000537.
8. Alvares PA, Mimica MJ. Osteoarticular infections in pediatrics. J Pediatr (Rio J). 2020 Mar;96(Suppl 1):58-64.
1. PUC-Campinas, Residente de pediatria - Campinas - São Paulo - Brasil
2. IAMSPE, Residente de clínica médica - São Paulo - São Paulo - Brasil
Endereço para correspondência:
Ana Beatriz Charantola Beloni.
Pontifícia Universidade Católica (PUC).
Rua Professor Doutor Euryclides de Jesus Zerbini, 1516, Pq. Rural Fazenda Santa Cândida
Campinas, SP, Brasil. CEP: 13087-571.
E-mail: biacbeloni@gmail.com
Data de Submissão: 29/09/2024
Data de Aprovação: 13/01/2025
Recebido em: 29/09/2024
Aceito em: 13/01/2025


