O alimento mais apropriado para o recém-nascido é, inquestionavelmente, o leite materno. É essencial para a saúde física e psicológica não só do recém-nascido (RN) como da mãe, além de promover o crescimento e desenvolvimento adequado ao bebê1. Como recomendações da Organização Mundial da Saúde (OMS) e do Ministério da Saúde (MS), o aleitamento materno (AM) deve ser feito de forma exclusiva nos primeiros 6 meses de vida e, após esta idade, até os 2 anos devem ser fornecidos também alimentos sólidos — frutas, feijão, verduras —, fazendo parte de uma alimentação complementar2.
Alguns bebês apresentam intercorrências no período perinatal, necessitando, muitas vezes, de internação em unidades de cuidados intensivos neonatais, o que pode dificultar o estabelecimento do AM3. Dentre esses eventos, podemos destacar prematuridade (PMT) e baixo peso ao nascer, síndrome do desconforto respiratório (SDR), restrição do crescimento intrauterino (RCIU), asfixia neonatal (ANN), cardiopatias, síndrome de aspiração meconial (SAM), sepse neonatal, entre outros4.
A prematuridade com baixo peso impacta diretamente a amamentação, uma vez que a sucção e posição para a ordenha do leite materno devem ser ajustadas e, visto os pré-termos terem uma menor reserva de energia e nutrientes, caso a mãe não for bem orientada, não haverá estímulo para uma alimentação em quantidade adequada necessária a um crescimento saudável4. Além disso, alguns quadros clínicos apresentados pelos bebês ao nascer ou por instabilidade hemodinâmica os fazem necessitar de oxigenoterapia, retardando a alimentação diretamente no seio materno, uma vez que os pequenos se encontram limitados pela quantidade de equipamentos conectados a eles para sua sobrevivência5.
Sabe-se que o leite materno caracteriza-se como uma imunização passiva — principalmente o colostro — para a criança, devido aos anticorpos presentes advindos da mãe, que auxiliam na prevenção e combate a futuras infecções ofertadas pelo ambiente externo, principalmente nos primeiros 6 meses de vida6. O aleitamento fornece benefícios como o vínculo afetivo; em relação ao RN, colabora no desenvolvimento psíquico, motor, prevenção de doenças crônicas (como dislipidemia, obesidade, diabetes, infecções respiratórias e a própria mortalidade infantil) e emocional; auxilia no desenvolvimento da cavidade bucal7. Já para a mãe, promove uma recuperação mais rápida devido aos hormônios excretados durante a sucção — como a ocitocina; previne contra o câncer de mama, útero e ovário; diminui as chances de doenças como hipertensão e obesidade e de depressão pós-parto8.
Tem-se ainda, que a prática do AM sofre influência multifatorial, como a necessidade do retorno ao trabalho que muitas vezes é o sustento familiar, incentivo do cônjuge, tipo de mamilo materno — evertido, invertido, plano, estímulo succional, acesso materno a informações quanto aos benefícios do aleitamento, doenças transmissíveis pelo leite materno — vírus da imunodeficiência humana (HIV), mastite tuberculosa, herpes simples —, e por intercorrências neonatais9. Todos esses fatores somados à frustação, insegurança, preocupação que uma mãe de bebê internado em unidade de terapia intensiva neonatal (UTIN) levam a uma dificuldade maior no processo que a amamentação exige10. Sendo assim, na tentativa de diminuir os obstáculos que virão, a mãe no período da UTIN deve ordenhar e coletar o leite de forma mecânica associada à massagem nas mamas iniciadas nas primeiras horas após o parto, com frequência de oito a dez vezes por dia, mantendo por duas semanas, para que alcance uma produção de leite potencializada na espera de seu bebê3. Logo, dentre tantos motivos, vê-se o quão essencial é ter uma equipe multidisciplinar para colaborar na orientação de como prosseguir com a amamentação, apoio emocional, detecção de doenças e promoção do aleitamento materno11.
Visto isso, mesmo que por parte materna exista o desejo de amamentação, problemas gestacionais ou no puerpério podem ocorrer, dificultando o início desse processo. Ao mencionar os bebês que por complicações no momento do parto ou do seu desenvolvimento embrionário fetal tiveram que ser direcionados para a UTIN, é nítido que terão maior dificuldade ao iniciar e manter a amamentação, levando a consequências no seu desenvolvimento futuro9.
Então, para as mães em que o aleitamento materno não é possível de ser realizado no primeiro momento, a oferta do aleitamento de substituição — feito por uso de fórmulas —, quando realizado através de uso do copo, favorece a manutenção do aleitamento materno no seio materno quando este for possível, uma vez que os movimentos da musculatura orofacial são similares12.
Sendo assim, o propósito deste estudo foi avaliar a prevalência de aleitamento materno exclusivo (AME) ou misto após a alta hospitalar de bebês internados em uma unidade de tratamento intensivo neonatal, durante o período de 10 de outubro de 2023 a 10 de março do ano de 2024, em um hospital no sul de Santa Catarina.
MÉTODOS
O estudo adotou um desenho observacional de delineamento coorte prospectivo. A população de estudo compreendeu todos os recém-nascidos admitidos na unidade de terapia intensiva neonatal do hospital do sul de Santa Catarina entre outubro de 2023 e março de 2024. Os critérios de inclusão abarcaram todos os binômios admitidos na unidade durante os períodos mencionados e que concordaram em participar da pesquisa, enquanto os critérios de exclusão envolveram mães abaixo de 18 anos de idade, mães que não foram alfabetizadas ou que não atenderam a ligação 30 dias após a alta hospitalar. A coleta de dados teve início após a aprovação do Comitê de Ética e Pesquisa da Universidade do Sul de Santa Catarina (CEP-UNISUL) sob número 6.323.641, respeitando os preceitos da Resolução nº 466/2012 do Conselho Nacional de Saúde, sendo realizada através de questionários aplicados dentro do hospital, com seguimento posterior de 30 dias por ligação telefônica após entrega do termo de consentimento livre e esclarecido (TCLE).
As variáveis do estudo quanto à condição materna incluíram idade, cor da pele, cidade em que reside, nível de escolaridade, ocupação atual, comorbidades, medicações de uso contínuo, etilismo, tabagismo. Já as variáveis quanto ao período gestacional e ao recém-nascido englobam gestação única/múltipla, tipo de parto, peso de nascimento, diagnóstico estabelecido pela UTIN, apgar de 5º minuto, sexo do RN. Quanto às variáveis do puerpério, desejo materno de amamentar, amamentação até o período de alta, orientações sobre o AM dentro do ambiente hospitalar, dificuldade em estabelecer a amamentação após UTIN, peso e qual o tipo de aleitamento após 30 dias de vida — aleitamento materno exclusivo (AME, apenas leite da mãe), aleitamento materno misto (AMM, leite materno + fórmula infantil), aleitamento de substituição (AS, apenas a fórmula infantil).
Na descrição dos dados foram utilizadas frequências absolutas (n) e relativas (%) para variáveis qualitativas e medidas de tendência central e dispersão para as quantitativas. A existência de associação foi avaliada por meio do teste de qui-quadrado de Pearson. O nível de significância usado na pesquisa foi de 5% (p<0,05). O intervalo com 95% de confiança (IC95%) foi calculado para o desfecho da pesquisa. O programa Excel foi empregado para elaboração do banco de dados e gráfico e o software Statical Package for the Social Science (SPSS) v.21, para análise dos dados.
Para fins de melhor interpretação dos resultados, adotou-se como grupo A os recém-nascidos que estavam em amamentação exclusiva logo após a unidade de terapia intensiva neonatal, e, grupo B, os que não estavam em AME logo após a UTIN. E para classificação de idade gestacional utilizou-se das normativas descritas pela Sociedade Brasileira de Pediatria (SBP).
RESULTADOS
Foram aplicados 64 questionários às mães dos pacientes internados em uma unidade de terapia intensiva neonatal do sul de Santa Catarina, destes, 02 participantes foram excluídos do estudo. Sendo assim, os 62 questionários incluídos no estudo evidenciaram que a maioria dos participantes estavam em aleitamento materno exclusivo após a alta da UTIN, contabilizado 36 (58,1%). Ademais, os que não receberam AM até a alta totalizaram 26 pacientes (41,9%). Dentre todos os participantes, após 30 dias, foi vista a amamentação em 33 pacientes (53,2%) de forma exclusiva e 12 pacientes (19,4%) de forma mista, sendo 17 (28,3%) aleitamento de substituição. A média de idade materna apresentada foi de 29,70 anos (DP ± 6,5), com idade mínima de 18 anos e máxima de 42 anos. Com relação à etnia, branca foi predominante, com 47 pacientes (75,8%) sem diferença entre cor de pele e amamentação (p=0,532). O desejo materno de amamentar foi evidenciado em todos os participantes.
Em 8,5% dos amamentados e 15,4% dos que não amamentaram logo após alta da UTIN, referiram não receber orientações quanto ao aleitamento materno e sua importância por enfermeiros ou médicos do hospital (p=0,387).
Ao se tratar dos diagnósticos estabelecidos na UTI neonatal, os mais prevalentes foram os partos prematuros (PMT – CID P07), identificado em 38 pacientes (61,3%), seguido por síndrome do desconforto respiratório (SDR – CID P22) em 31 pacientes (50%) e taquipneia transitória do recém-nascido (TTRN – CID P22.1) em 9 pacientes (14,5%). Os demais diagnósticos, como sepse neonatal (CID 771.8), foram observados em 7 pacientes (11,3%), RCIU (CID P05) em 3 (4,8%), ANN (CID P219) em 2 (3,2%) e SAM (CID P24) em nenhum paciente. Foram identificados 12 (19,3%) outros diagnósticos diferentes, como hidrocefalia (Q039), síndrome de Down (Q90), trissomia 18 (Q910) e icterícia neonatal (P599). Ressalta-se que um paciente pode ter mais de um diagnóstico (mínimo 1 e máximo 4).
A Tabela 1 apresenta a prevalência dos pesos dos RN, estratificando em extremo baixo peso (<1kg), muito baixo peso (<1,5kg) e baixo peso (<2,5kg), peso adequado (> 2,5kg) comparando com o peso após 30 dias.
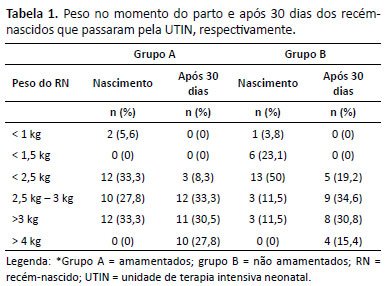
Foi demonstrado que, apesar de ter uma prevalência de parto prematuro, o baixo peso ao nascer não foi prevalente, mas sim o peso adequado ao nascimento. Observou-se que o peso do RN após o parto tem impacto no período de amamentação (p=0,019).
A Tabela 2 apresenta a análise geral sobre o tipo de aleitamento após a alta da UTIN e em 30 dias.
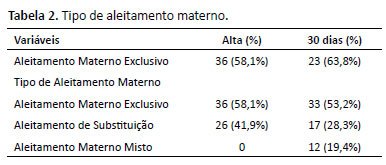
Analisou-se que o percentual de aleitamento materno após a internação na UTIN foi positivo, com 58,1% dos participantes deste estudo, e após 30 dias a curva de prevalência, mesmo com uma queda dentro deste grupo para 23 participantes (63,8%), manteve-se positiva. Ainda, o grupo AME após os 30 dias, totalizou-se em 33 pacientes (53,2%) ao acrescentar os participantes que aderiram a esse método de alimentação. Também, grupo AME após a alta UTIN, em 30 dias, 22,2% estavam em AM misto e 14% passaram ao AS. Já o grupo aleitamento de substituição totalizou-se, no segundo momento da coleta, entre todos os participantes da presente pesquisa, em 17 (28,3%).
Sendo assim, o aleitamento materno, quando estimulado de forma precoce, tem uma chance maior de ser mantido quando comparado aos que não foram amamentados já na alta da UTIN (p=0,041).
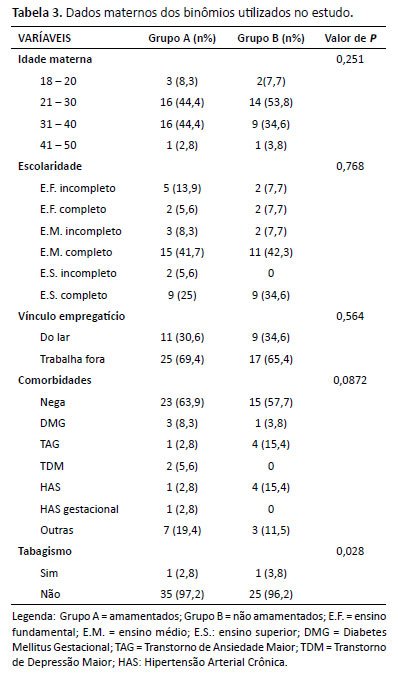
A Tabela 3 apresenta os dados maternos dos binômios utilizados no estudo. Acerca do perfil trabalhista, não podemos afirmar que é fator para o desmame precoce (p=0,540).
A Tabela 4 apresenta o comparativo de dados puerperais entre os que foram amamentados e os que não foram até a alta da UTIN e após 30 dias.
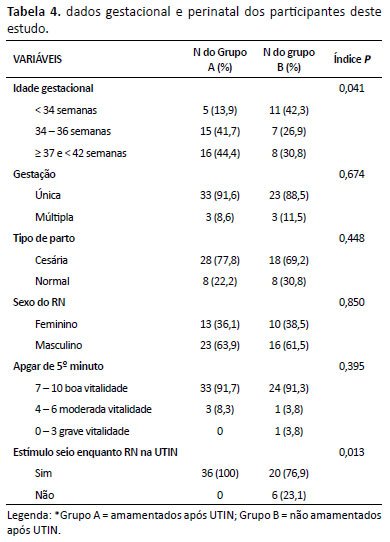
Quando avaliada a idade gestacional em pré-termos (<34 semanas de gestação), pré-termo tardio (34–36 semanas) e a termo (37–41 semanas) observou-se um impacto no desfecho do aleitamento materno (p=0,017).
Não tiveram relação com a amamentação: tipo de parto, tipo gestacional, diferença de gênero, APGAR 5º minuto.
Ao se tratar de estímulo do seio materno no período em que o recém-nascido se encontra em unidade de terapia intensiva, tem-se 100% do grupo amamentação e apenas 76,9% do grupo não amamentação, mostrando importância clínica (p=0,013).
DISCUSSÃO
O presente estudo teve como objetivo avaliar a prevalência de aleitamento materno após internação em uma unidade de terapia intensiva neonatal do sul de Santa Catarina no período de 2023 a 2024, que apesar de a estimativa ser de 200 participantes, por conta de baixa demanda hospitalar, envolveu um total de 62 participantes. Os resultados evidenciaram que a maioria dos pacientes foi amamentada após a alta da UTIN, contemplando 58,1% dos participantes. Destes, a maior parte — 86% — manteve o AM 30 dias após a alta hospitalar sendo 63,8% de forma exclusiva e 22,2% de forma mista; e o restante (14%) não estava mais em AM após 30 dias da alta.
Um estudo feito no ambulatório de pediatria paulista no ano de 2015 evidenciou que uma (de 20 mães) das entrevistadas pontuou os benefícios da amamentação e nenhuma relatou como é o manejo desse ato, além de relatos como cansaço, estresse e baixa produção láctea13. Nesta pesquisa, também foi constatado que 37,5% das mães receberam orientações sobre a amamentação dentro do ambiente hospitalar13. Apesar de no presente estudo ter sido evidenciado que 8,5% dos amamentados (grupo A) e 15,4% dos que não amamentaram logo após alta da UTIN (grupo B) referiram não receber orientações, percebe-se que o grupo B teve uma carência maior.
De acordo com uma pesquisa realizada em dois hospitais amigo da criança da cidade de Recife, observou-se a prevalência do AME dos prematuros no período após a alta hospitalar (85,2%) com uma queda acentuada no primeiro mês (46,3%)14. Dados semelhantes foram obtidos em pesquisa no Sul do país, que identificou uma prevalência de AME em prematuros aos 15 e 45 dias após a alta de 71,5% e 45,2%, respectivamente15.
Silva et al. (2007)16 abordou que essa mudança no estilo alimentar, causada após alta, pode ser atribuída a fatores sociais, como uma rede de apoio familiar enfraquecida, cansaço, angústia e a volta ao trabalho, apesar de que, na presente pesquisa, observaram-se os seguintes dados: 71,4% das que estavam amamentando trabalham fora de casa, e destas, 14,3% passaram a ofertar apenas fórmula infantil, ou como também é chamada, aleitamento de substituição.
Somado às causas para queda da prevalência de aleitamento materno, temos que a falta das orientações e supervisões dos profissionais da saúde materno-infantil17, neste estudo 11,3%, sejam eles médicos, enfermeiros, fonoaudiólogos, são marcos importantes, uma vez que as mulheres têm diferentes tipos de mamilo (evertido, invertido, plano), a maneira como o bebê pega no seio materno (lábios superiores e inferiores evertidos pegando toda a aréola, conhecida como "boca de peixe"), posição dos binômios e até sobre o benefício do AM para a mãe e RN18. Todos esses impasses são expressos através da dificuldade na hora da amamentação, em que 29 (46,8%) candidatas responderam sim a esse impasse.
De acordo com a Academia Americana de Pediatria (AAP), o leite materno é especialmente benéfico para os prematuros quando comparado à fórmula infantil, uma vez que estes nascem com o sistema imune suprimido, necessitando não só nutrientes como de imunomoduladores que ajudam a reduzir o risco de complicações comuns da prematuridade e auxiliam o desenvolvimento do sistema nervoso19. Logo, tais pontos devem ser levados em consideração na hora de orientar a mãe, uma vez que o PMT foi o diagnóstico mais prevalente (62,9%) seguido pela SDR (46,7%).
Outro estudo feito em São José dos Campos, em 2019, demonstrou os impactos da idade gestacional e o peso nos momentos avaliados e os seus impactos na amamentação (p<0,05)12. O mesmo resultado é visível no presente estudo (p=0,001 e p=0,035, respectivamente) em que a termo e com peso adequado possuem maiores chance de atingirem o êxito na amamentação. Prematuros (representados por 38 dos entrevistados neste estudo, 61,3%) e os de baixo peso ao nascimento apresentam diferentes graus de imaturidade fisiológica, necessitando, em muitos casos, de intubação traqueal, suporte ventilatório não invasivo, sonda alimentar, comprometendo a prática e início da amamentação, retardando seu início e sendo postergado o estímulo succional20.
A fisiologia da amamentação é relacionada aos estímulos recebidos pela mãe, porém alguns desses são proporcionados pelo recém-nascido como o da sucção, da preensão reflexa e o próprio contato pele a pele3. Todos esses estímulos são direcionados a terminações nervosas, ocasionando os reflexos da prolactina (produção do leite), da ocitocina (da ejeção). Por conta da imaturidade do bebê, tais estimulações podem necessitar de adiamento, e a mãe precisa realizá-las sozinha para que não haja ingurgitamento ou obstrução de ducto3. Essa fisiologia foi analisada no presente estudo, em que o aleitamento materno quando estimulado de forma precoce tem uma chance maior de ser mantido (p=0,04).
Neste estudo foi observado que 26,1% dos binômios do grupo não amamentação após alta da UTIN a mãe não realizou o estímulo do seio enquanto o bebê estava em terapia intensiva, sofrendo então um atraso nos estímulos da fisiologia da amamentação, uma vez que não havia realização destes nem pelo RN e nem pela mãe, não desenvolvendo os reflexos necessários para o período de lactação.
No entanto, este estudo apresenta algumas limitações, como o fato de ter sido realizado em um hospital específico em uma única cidade do Brasil, o que limita a generalização dos resultados para todo o país. Contudo, a pesquisa sugere resultados relevantes e fornece informações essenciais para o aprimoramento das políticas do hospital amigo da criança criadas pela Organização Mundial da Saúde em 199121.
Em conclusão, este estudo revelou uma prevalência em relação ao aleitamento materno exclusivo após internação em uma unidade de terapia intensiva neonatal do sul de Santa Catarina em 58,1% e 30 dias após de 53,2%. Foi observada interferência em relação à idade gestacional, ao peso ao nascimento em comparação à amamentação e que o estímulo do seio materno é positivo para que esta prática se inicie e não se interrompa antes do tempo previsto. Esses resultados destacam a importância de uma abordagem multidisciplinar para que o aleitamento materno seja bem-sucedido.
AGRADECIMENTOS
Agradeço primeiramente a Deus, por estar sempre me guiando e iluminando meus passos e minha jornada; e juntamente a Ele, agradeço à minha família, que me encoraja, incentiva e apoia a cada obstáculo enfrentado com todo amor.
Agradeço, também, à minha orientadora por estar de prontidão e com a calma necessária em cada etapa.
Por fim, agradeço a todos que participaram da pesquisa, pela vontade em colaborar com este trabalho científico.
REFERÊNCIAS
1. Pereira CB, Garcia ESGF, Gradim CVC. Aleitamento materno em prematuros em uma UTI neonatal. FEPESMIG; 2017.
2. Tamez RN. Enfermagem na UTI neonatal: assistência ao recém-nascido de alto risco. 6. ed. Rio de Janeiro: Grupo GEN; 2017.
3. Cloherty JP, Eichenwald EC, Hansen AR, Stark AR, Cerqueira SF. Manual de neonatologia. 7. ed. Rio de Janeiro: Grupo GEN; 2015.
4. Valente EP, Cunha ASCD, Mendonça VGD. Obstetrícia: diagnóstico e tratamento. 2. ed. Rio de Janeiro: MedBook; 2018.
5. Martins-Costa S. Rotinas em obstetrícia. 7. ed. Porto Alegre: Grupo A; 2017.
6. Fundação Oswaldo Cruz. OMS: benefícios da amamentação superam riscos de infecção por Covid-19. Rio de Janeiro: Fundação Oswaldo Cruz; 2020.
7. Eurofarma. Benefícios do aleitamento materno. São Paulo: Eurofarma; 2021.
8. Instituto de Saúde da Mulher (ISM). Guia de aleitamento materno. Belo Horizonte: Instituto de Saúde da Mulher; 2019.
9. Empresa Brasileira de Serviços Hospitalares (EBSERH). Cartilha de aleitamento materno. Empresa Brasileira de Serviços Hospitalares; s.d.
10. Morais AC, Guirardi SN, Miranda JOF. Práticas de aleitamento materno em unidade de terapia intensiva neonatal. Rev Baiana Enferm. 2020;34:e35643.
11. Conselho Nacional de Saúde (CNS). Campanha Nacional busca estimular aleitamento materno. Brasília, DF: Conselho Nacional de Saúde; 2018.
12. Ruiz PC, Santiago NZ, Aquino MFS, Batista SR. Prevalência de aleitamento materno exclusivo após internação em unidade de cuidados neonatais. Resid Pediatr. 2022;12(3):1-5. DOI: https://doi.org/10.25060/residpediatr-2022.v12n3-463.
13. Cruz MR, Sebastião LT. Amamentação em prematuros: conhecimentos, sentimentos e vivências das mães. Distúrb Comum. 2015;27(1):76-84.
14. Lima APE, Castral TC, Leal LP, Javorski M, Sette GCS, Scochi CGS, et al. Aleitamento materno exclusivo de prematuros e motivos para sua interrupção no primeiro mês pós-alta hospitalar. Rev Gaúcha Enferm. 2019;40:e20180406. DOI: https://doi.org/10.1590/1983-1447.2019.20180406.
15. Sassá AH, Schmidt KT, Rodrigues BC, Ichisato SMT, Higarashi IH, Marcon SS. Bebês pré-termo: aleitamento materno e evolução ponderal. Rev Bras Enferm. 2014;67(4):594-600.
16. Silva MBC, Moura MEB, Silva AO. Desmame precoce: representações sociais de mães. Rev Eletrônica Enferm. 2007;9(1):31-50.
17. Squizato L, Silva AD, Martinelle E, Machineski GG, Toso BRG de O, Viera SC. Maternal self-efficacy for premature newborn care and breastfeeding maintenance. Cogitare Enferm. 2023;28:e87287.
18. Azevedo M, Cunha MLC. Fatores associados ao aleitamento materno exclusivo em prematuros no primeiro mês após a alta hospitalar. Rev HCPA. 2013;33(1)40-9.
19. Strobel NA, Adams C, McAullay DR, Edmond KM. Mother's own milk compared with formula milk for feeding preterm or low birth weight infants: systematic review and meta-analysis. Pediatrics. 2022;150(Suppl 1):2-7. DOI: https://doi.org/10.1542/peds.2022-057092d.
20. Instituto Nacional de Saúde da Mulher, da Criança e do Adolescente Fernandes Figueira (IFF/Fiocruz). Atenção ao recém-nascido: principais questões sobre cuidados com o recém-nascido na UTI neonatal. Encontro com Especialistas. Rio de Janeiro: IFF/Fiocruz; 2019.
21. Fundo das Nações Unidas para a Infância (Unicef). Iniciativa Hospital Amigo da Criança: revista, atualizada e ampliada para o cuidado integrado. Brasília, DF: Ministério da Saúde; 2008.
1. Unisul, Medicina - Tubarão - Santa Catarina - Brasil
2. Hospital Nossa Senhora da Conceição, Médica - Tubarão - Santa Catarina - Brasil
Endereço para correspondência:
Bárbara Massih de Oliveira
Av. José Acácio Moreira, 787, Dehon
Tubarão, SC, Brasil. CEP: 88704-900
E-mail: babi.mo@hotmail.com
Data de Submissão: 05/11/2024
Data de Aprovação: 30/12/2024
Recebido em: 05/11/2024
Aceito em: 30/12/2024


