INTRODUÇÃO
A obesidade infantil é um dos maiores desafios de saúde pública da atualidade, caracterizando-se pelo acúmulo excessivo de gordura corporal devido ao desequilíbrio energético entre consumo e gasto calórico1. Esse fenômeno resulta de fatores ambientais, genéticos, metabólicos e comportamentais2. Desde o início do século XXI, observa-se um aumento significativo da prevalência de sobrepeso e obesidade em todas as faixas etárias, com crescimento mais acentuado em países em desenvolvimento, principalmente entre crianças e adolescentes de baixa renda3.
O estilo de vida moderno tem sido determinante para a ascensão da obesidade infantil, impulsionado por mudanças nos padrões alimentares e pela redução dos níveis de atividade física4. A introdução precoce de alimentos ultraprocessados, ricos em gorduras saturadas, açúcares e aditivos, combinada ao sedentarismo decorrente da hiperexposição a telas eletrônicas, contribui significativamente para esse cenário5. Esse ambiente obesogênico dificulta a adoção de hábitos saudáveis e favorece a manutenção da obesidade na vida adulta, aumentando o risco de doenças metabólicas, cardiovasculares e psicossociais6.
As estatísticas globais reforçam a gravidade do problema. Segundo a Organização Mundial da Saúde (OMS), a prevalência da obesidade infantil aumentou drasticamente nas últimas décadas. Em 2016, o número de crianças entre 5 e 19 anos classificadas como obesas superava 124 milhões, e a projeção para 2025 é de que mais de 700 milhões de adultos e 75 milhões de crianças menores de cinco anos estejam obesos1. No Brasil, dados do VIGITEL 2021 indicam um cenário alarmante, com Porto Velho, capital do Estado de Rondônia, liderando os índices de obesidade e sobrepeso entre adultos, o que evidencia a necessidade de medidas preventivas já na infância7.
A obesidade infantil impacta diretamente a saúde, levando a complicações como diabetes tipo 2, hipertensão arterial, dislipidemias, esteatose hepática, problemas osteoarticulares e maior predisposição a doenças cardiovasculares8. Além disso, está associada a transtornos emocionais, depressão, ansiedade e redução da qualidade de vida9. A persistência da obesidade na fase adulta eleva significativamente a morbimortalidade e os custos de saúde pública10.
Médicos da atenção primária e pediatras desempenham papel essencial na prevenção e manejo da obesidade infantil. No entanto, há lacunas no conhecimento desses profissionais sobre estratégias preventivas, detecção precoce e abordagens terapêuticas eficazes11. A falta de capacitação pode comprometer a eficácia das intervenções e reduzir as chances de sucesso no combate à obesidade infantil12.
Diante dessa problemática, o presente estudo buscou avaliar o conhecimento de pediatras e médicos da atenção básica sobre obesidade infantil, considerando prevenção, detecção precoce, fatores de risco e estratégias de manejo clínico. A compreensão dessas lacunas pode subsidiar a criação de programas de capacitação voltados à qualificação desses profissionais, favorecendo a implementação de políticas de saúde pública mais eficazes13.
MÉTODOS
Delineamento do estudo
Trata-se de um estudo transversal quantitativo, com componente descritivo e analítico, realizado em Porto Velho, Rondônia, Brasil. O estudo teve como objetivo avaliar o conhecimento de pediatras e médicos da atenção básica sobre obesidade infantil, incluindo prevenção, fatores de risco, diagnóstico e abordagem clínica. Estudos transversais são amplamente utilizados na análise de práticas clínicas e conhecimento médico, permitindo identificar padrões e lacunas na assistência à saúde14. Os dados foram coletados por meio de um questionário eletrônico estruturado, elaborado na plataforma Google Forms.
População estudada e métodos de seleção
A população-alvo consistiu em médicos pediatras e médicos da atenção básica atuantes na rede pública e privada. Estudos indicam que a formação acadêmica e a experiência clínica influenciam diretamente o manejo da obesidade infantil15. Os critérios de inclusão compreenderam a participação voluntária, mediante aceite do Termo de Consentimento Livre e Esclarecido (TCLE), e preenchimento completo do questionário. O recrutamento foi realizado por convites via e-mail e aplicativos de mensagens instantâneas.
Procedimentos utilizados
O questionário foi baseado no instrumento validado por Domingos et al. (2022)16 e dividido em cinco seções:
1. Apresentação do estudo.
2. Dados sociodemográficos e profissionais.
3. Atitudes e práticas na puericultura.
4. Conhecimento teórico sobre obesidade infantil.
5. Barreiras para o manejo da obesidade.
Os dados coletados foram armazenados na plataforma Google Forms e exportados para análise estatística. A confiabilidade do instrumento foi garantida por meio da validação prévia com especialistas da área, conforme metodologia descrita no estudo citado acima.
Método estatístico
Os dados foram analisados no software Statistical Package for the Social Sciences (SPSS), versão 21.0. As variáveis quantitativas foram descritas por média e desvio-padrão, enquanto as qualitativas foram expressas em frequência e porcentagem. Para a investigação de associações entre variáveis categóricas, foram utilizados os testes estatísticos Qui-quadrado de Pearson, Quiquadrado de Mantel-Haenszel e Razão de Verossimilhança, métodos amplamente empregados para análise de dados epidemiológicos17. O nível de significância adotado foi de α = 0,05, com intervalo de confiança de 95%, garantindo robustez estatística aos achados18.
Aspectos éticos
O estudo seguiu as diretrizes éticas da Resolução nº 510/2016 e da Carta Circular nº 1/2021-CONEP/SECNS/MS do Conselho Nacional de Saúde. Além disso, foram observados os princípios da Declaração de Helsinque (2008)19e do Código de Nuremberg, garantindo a integridade dos participantes da pesquisa. O protocolo de pesquisa foi aprovado pelo Comitêde Ética em Pesquisa do Centro Universitário São Lucas Ji-Paraná (Parecer nº 6.161.849, CAAE: 70403123.3.0000.5297), garantindo conformidade com as normativas nacionais e internacionais para estudos com seres humanos20.
RESULTADOS
Perfil dos Participantes
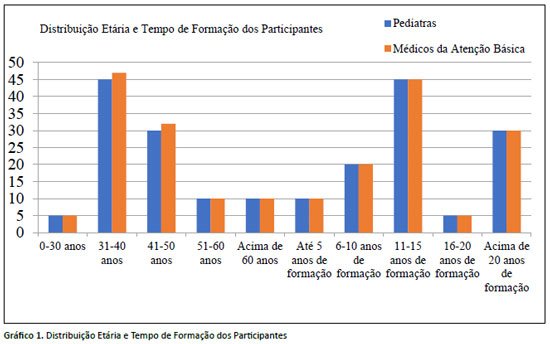
A amostra incluiu 188 médicos, sendo 54 da atenção básica e 134 pediatras. A maioria estava na faixa etária de 31 a 40 anos (45,7%), seguida por 41 a 50 anos (32,6%). O tempo de formação variou entre os grupos, sendo 37,0% com 11-15 anos de experiência e 28,3% com mais de 20 anos. Esses dados são apresentados no Gráfico 1.
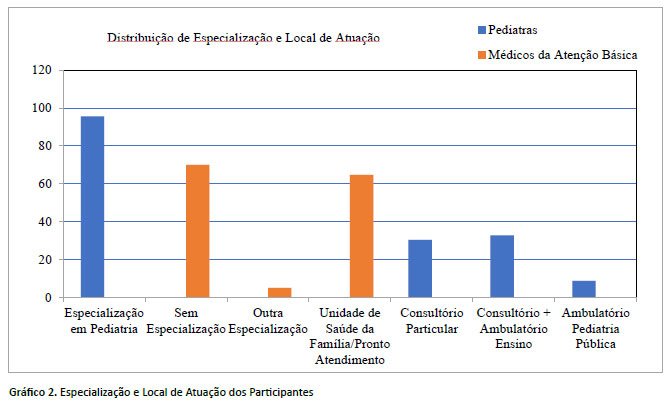
Entre os pediatras, 95,7% possuíam especialização em pediatria, enquanto 70,0% dos médicos da atenção básica não tinham especialização. Apenas 20,0% dos médicos da atenção básica possuíam formação em Saúde da Família. Esses dados estão representados no Gráfico 2.
Atitudes e Práticas na Puericultura
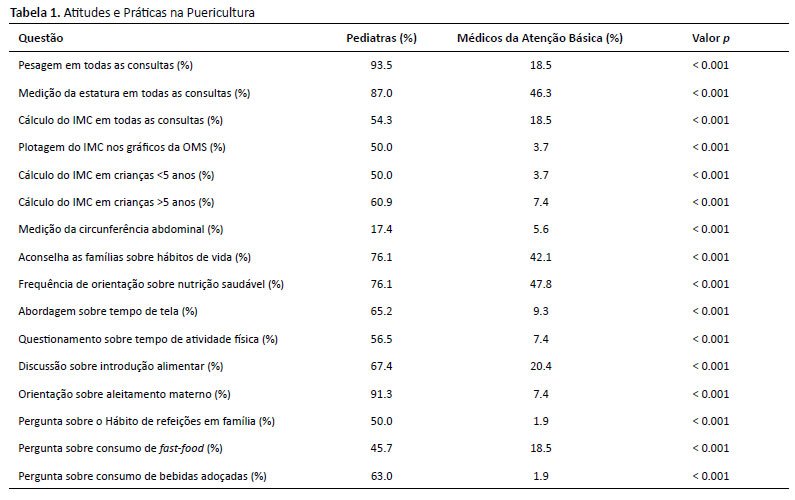
A pesagem das crianças foi realizada por 93,5% dos pediatras, contra 18,5% dos médicos da atenção básica (p<0,001). A medição da estatura seguiu o mesmo padrão (87% vs. 46,3%, p<0,001). O cálculo do IMC foi realizado por 54,3% dos pediatras, mas apenas 18,5% dos médicos da atenção básica (p<0,001). Os resultados detalhados estão apresentados na Tabela 1.
Conhecimento Teórico sobre Diagnóstico e Fatores de Risco
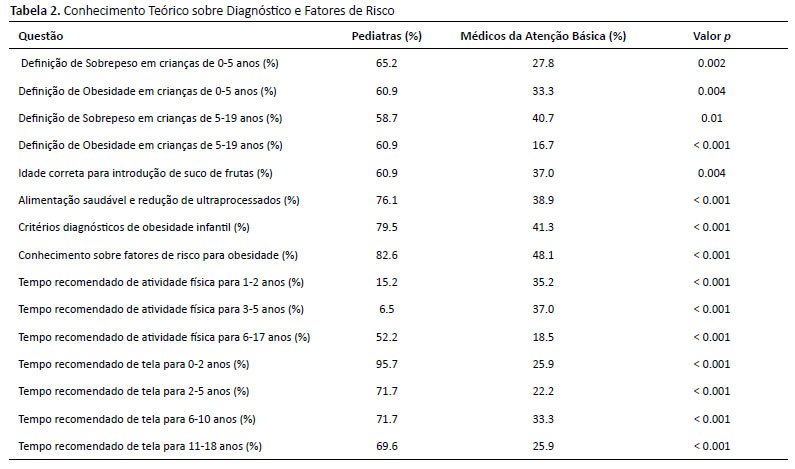
O reconhecimento do sobrepeso infantil foi maior entre pediatras (65,2%) do que entre médicos da atenção básica (27,8%, p=0,002). A obesidade foi corretamente identificada por 60,9% dos pediatras e apenas 16,7% dos médicos da atenção básica (p<0,001). Esses dados estão apresentados na Tabela 2.
Barreiras para o Manejo da Obesidade Infantil
Apenas 39,1% dos pediatras e 11,1% dos médicos da atenção básica têm tempo suficiente para discutir o tema, e o treinamento adequado é reconhecido por 26,1% e 3,7%, respectivamente.
A falta de orientação aos pais é apontada por 37% dos pediatras e 55,6% dos médicos da atenção básica, enquanto a resistência dos pais ao diagnóstico é percebida por 6,5% e 33,3%. A dificuldade de abordar o tema na consulta ocorre em 62% dos pediatras e 79,3% dos médicos da atenção básica.
O apoio da equipe multiprofissional é aceito por 97,8% dos pediatras e 74,1% dos médicos da atenção básica. O acesso a materiais educativos é maior entre pediatras (74,5%) do que médicos da atenção básica (50,7%).
A percepção de bons serviços de referência na rede pública é baixa (4,3% dos pediatras e 9,3% dos médicos da atenção básica). O impacto positivo do diagnóstico precoce é reconhecido por 100% dos pediatras e 46,3% dos médicos da atenção básica.
A participação dos pais no tratamento é vista como benéfica por 90,7% dos profissionais, e a obesidade é considerada uma doença crônica por 68,5% dos médicos de ambas as áreas.
DISCUSSÃO
O estudo analisou 188 médicos (134 pediatras e 54 médicos da atenção básica) para avaliar conhecimento, práticas clínicas e barreiras no manejo da obesidade infantil. A análise revelou diferenças significativas entre os grupos, destacando desafios estruturais na atenção primária que impactam a identificação precoce e o tratamento da obesidade infantil.
Perfil dos Profissionais
A maioria dos médicos estava na faixa 31-40 anos (45,7%), seguida por 41-50 anos (32,6%). Apenas 4,3% tinham entre 20 e 30 anos, e 8,7% mais de 60 anos. O tempo de formação foi similar entre os grupos: 37,0% possuíam 11-15 anos de experiência, enquanto 28,3% tinham mais de 20 anos.
Dados da Demografia Médica no Brasil 2023 indicam um rejuvenescimento da população médica, o que pode influenciar práticas mais atualizadas no tratamento da obesidade infantil11. No entanto, a distribuição desigual dos especialistas preocupa: 95,7% dos pediatras tinham especialização, enquanto 70% dos médicos da atenção básica não possuíam nenhuma. Apenas 20% dos médicos da atenção básica tinham formação em Saúde da Família, o que sugere que a abordagem da obesidade infantil pode estar sendo realizada por profissionais sem a capacitação adequada para esse manejo.
A desigualdade na distribuição de especialistas, com maior concentração no setor privado, limita o acesso da população ao diagnóstico precoce e tratamento adequado11. Esse fator é preocupante, pois evidencia um déficit no atendimento especializado na rede pública, onde se encontra a maior parte da população vulnerável. Médicos sem formação pediátrica demonstram menor aderência a diretrizes diagnósticas e menor uso de ferramentas como curvas de crescimento da OMS e cálculo do IMC11. A capacitação continuada desses profissionais poderia minimizar tais discrepâncias, garantindo um atendimento mais padronizado e eficaz.
Apenas 8,7% dos pediatras atuavam em ambulatórios da rede pública, enquanto 64,8% dos médicos da atenção básica trabalhavam em unidades de saúde da família e pronto atendimento. A baixa presença de pediatras no SUS compromete a abordagem especializada da obesidade infantil11. Além disso, desafios como baixa remuneração, falta de infraestrutura adequada e sobrecarga de trabalho afastam esses profissionais da rede pública. Para mitigar esses problemas, políticas públicas devem ser desenvolvidas visando a incentivar a atuação de pediatras no sistema público, por meio de melhores condições de trabalho e oferta de incentivos financeiros.
Práticas Clínicas na Puericultura
A pesagem regular foi realizada por 93,5% dos pediatras e apenas 18,5% dos médicos da atenção básica (p<0,001). A medição da estatura seguiu tendência semelhante (87% vs. 46,3%, p<0,001). Apenas 18,5% dos médicos da atenção básica calculavam o IMC de todas as crianças, contra 54,3% dos pediatras (p<0,001). A plotagem nos gráficos da OMS foi feita por 50,0% dos pediatras, mas apenas 3,7% dos médicos da atenção básica (p<0,001). Esses dados demonstram que a identificação precoce do sobrepeso e obesidade infantil ainda é subutilizada na atenção básica, comprometendo o diagnóstico e a intervenção oportuna.
A medição da circunferência abdominal, importante para detectar obesidade visceral, foi realizada por 17,4% dos pediatras e 5,6% dos médicos da atenção básica (p<0,001). A obesidade central está associada a maior risco metabólico e deveria ser mais utilizada na prática clínica15. Esse indicador é particularmente relevante, pois a obesidade abdominal tem correlação direta com resistência à insulina, diabetes tipo 2 e doenças cardiovasculares. A baixa adoção desse parâmetro diagnóstico evidencia a necessidade de maior capacitação dos profissionais sobre sua importância e aplicabilidade.
A orientação nutricional foi abordada por 76,1% dos pediatras e 47,8% dos médicos da atenção básica (p<0,001). A introdução alimentar foi discutida por 67,4% dos pediatras, mas apenas 20,4% dos médicos da atenção básica (p<0,001), refletindo uma lacuna na educação nutricional na atenção primária7. O aconselhamento nutricional adequado pode prevenir hábitos alimentares inadequados e reduzir o risco de obesidade infantil. No entanto, sua baixa implementação na atenção básica pode estar relacionada à sobrecarga dos profissionais, que muitas vezes possuem tempo limitado para aprofundar essas orientações durante as consultas.
Barreiras no Manejo da Obesidade Infantil
Apenas 11,1% dos médicos da atenção básica relataram tempo suficiente para abordar a obesidade infantil, contra 39,1% dos pediatras (p=0,00001), refletindo a alta demanda de atendimentos na atenção primária14. Esse fator representa uma barreira significativa para a adoção de estratégias preventivas e terapêuticas, uma vez que o tempo reduzido de consulta impede uma abordagem mais aprofundada sobre hábitos alimentares e estilo de vida saudável. Para contornar esse problema, o desenvolvimento de protocolos clínicos otimizados pode auxiliar na sistematização do atendimento e garantir que as orientações essenciais sejam abordadas de forma eficaz.
Apenas 3,7% dos médicos da atenção básica receberam treinamento adequado sobre obesidade infantil, comparado a 26,1% dos pediatras (p=0,00002). Diretrizes recomendam que todos os profissionais de atenção primária sejam treinados para reconhecer e manejar a obesidade infantil17. Sem essa capacitação, as chances de diagnóstico tardio e abordagem inadequada aumentam. Além disso, a falta de conhecimento técnico pode fazer com que os profissionais subestimem a gravidade da obesidade infantil e não ofereçam o suporte necessário às famílias.
A percepção de que os pais não recebem informações suficientes foi maior entre médicos da atenção básica (55,6% vs. 37,0%, p=0,0165), indicando a necessidade de ações educativas para aumentar a adesão familiar2. A resistência dos pais ao diagnóstico foi relatada por 33,3% dos médicos da atenção básica, contra 6,5% dos pediatras (p<0,001), destacando a necessidade de entrevista motivacional para reduzir a negação e aumentar a aceitação do tratamento12.
Além da resistência ao diagnóstico, outro fator preocupante é o estigma associado à obesidade, que pode dificultar a abordagem do tema tanto por parte dos médicos quanto dos responsáveis. O medo de constranger a família pode levar os profissionais a evitarem discutir o problema abertamente, retardando ainda mais as intervenções. Capacitações em comunicação clínica e técnicas de entrevista motivacional poderiam auxiliar na condução dessas conversas, tornando-as mais eficazes e empáticas21.
Os achados deste estudo indicam que os pediatras apresentam maior adesão às diretrizes clínicas recomendadas para a puericultura, incluindo rastreamento da obesidade, avaliação nutricional e orientações preventivas22. Em contraste, os médicos da atenção básica demonstraram lacunas significativas no manejo da obesidade infantil, evidenciando desafios na atenção primária que podem comprometer a identificação precoce e a intervenção adequada22.
A falta de capacitação contínua e a ausência de protocolos clínicos padronizados foram fatores relevantes para a baixa adesão às práticas recomendadas. Dessa forma, torna-se essencial a implementação de programas de educação médica continuada, que possibilitem a atualização dos profissionais sobre diretrizes de prevenção, rastreamento e tratamento da obesidade infantil24. A adoção de protocolos clínicos bem definidos também pode garantir que a abordagem da obesidade infantil seja realizada de maneira sistemática e não apenas em casos já avançados da condição23.
Além disso, a ampliação do acesso a equipes multiprofissionais, incluindo nutricionistas, psicólogos e educadores físicos, pode auxiliar no suporte integral à criança com obesidade, garantindo que os diferentes aspectos da doença sejam abordados de forma holística25. Ferramentas de rastreamento digital e tecnologias de suporte à decisão clínica podem ser integradas ao atendimento, auxiliando no monitoramento dos pacientes e na uniformização das condutas adotadas pelos profissionais de saúde26.
A análise dos dados evidenciou lacunas no conhecimento e na prática clínica, especialmente no que diz respeito às recomendações de atividade física e tempo de tela22. Embora os pediatras tenham demonstrado maior familiaridade com essas diretrizes, ainda apresentaram deficiências na valorização da atividade física na primeira infância. A falta de orientação adequada pode impactar diretamente o desenvolvimento de hábitos saudáveis, contribuindo para o aumento do sedentarismo e da obesidade infantil22.
Nesse contexto, estratégias como capacitação contínua, abordagem estruturada do aconselhamento familiar e maior integração entre pediatras e médicos da atenção básica são fundamentais para que a promoção de hábitos saudáveis seja incorporada de forma mais efetiva às consultas23. O uso de tecnologias digitais, como aplicativos de rastreamento de tempo de tela e atividade física, pode facilitar a orientação e o acompanhamento dos pacientes, tornando as recomendações mais acessíveis às famílias25.
As barreiras identificadas no manejo da obesidade infantil reforçam a necessidade de mudanças estruturais na atenção primária. A percepção de tempo insuficiente de consulta, aliada à falta de treinamento adequado, à resistência dos pais ao diagnóstico e às dificuldades no acesso a serviços especializados, representa um entrave para o enfrentamento da obesidade infantil24,26. Para superar essas limitações, é fundamental fortalecer a capacitação dos profissionais, garantindo que saibam como abordar a obesidade infantil de forma clara e sem estigmatização26.
A adoção de diretrizes clínicas bem estabelecidas permitirá um rastreamento precoce e intervenções mais eficazes, reduzindo o risco de complicações futuras23. A ampliação do acesso a equipes multiprofissionais pode melhorar o suporte oferecido às crianças e suas famílias, facilitando a implementação de estratégias de prevenção e tratamento baseadas em evidências22. Disponibilizar materiais educativos acessíveis para pais e responsáveis também pode contribuir para aumentar a adesão às recomendações médicas e reduzir a resistência ao diagnóstico e ao tratamento23.
CONCLUSÃO
Este estudo procurou destacar os desafios enfrentados por pediatras e médicos da atenção básica no manejo da obesidade infantil, evidenciando a necessidade de maior capacitação e estratégias eficazes para orientar pais e profissionais de saúde25.
Algumas limitações devem ser consideradas. Por ser transversal, o estudo não permite estabelecer relações causais25. Além disso, o uso de questionários autorrelatados pode ter introduzido viés de resposta26. O tamanho da amostra (188 médicos) pode limitar a generalização dos resultados23. Estudos futuros com amostras maiores e metodologias longitudinais são necessários para aprofundar essa temática22.
A obesidade infantil deve ser reconhecida como uma condição crônica e multifatorial que exige manejo contínuo e interdisciplinar24. O fortalecimento das políticas públicas, o acesso a serviços especializados e a capacitação dos profissionais são essenciais para aprimorar sua prevenção e tratamento23. A participação ativa das famílias e a adoção de abordagens educativas e tecnológicas podem contribuir para melhores resultados no longo prazo22.
Diante do aumento da obesidade infantil, estratégias integradas são essenciais para garantir um futuro mais saudável às novas gerações22através de esforços coordenados entre profissionais de saúde, gestores e famílias com a finalidade de conter sua progressão e mitigar seus impactos23.
REFERÊNCIAS
1. World Health Organization (WHO). Obesity and overweight. Geneva: WHO; 2022. [Access in 20 Mar 2024] Available from: https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight.
2. Lobstein T, Jackson-Leach R, Moodie ML, Hall KD, Gortmaker SL, Swinburn BA, et al. Child and adolescent obesity: Part of a bigger picture. Lancet. 2021;385(9986):2510-20. DOI: https://doi.org/10.1016/S0140-6736(14)61746-3.
3. De Onis M, Blössner M, Borghi E. Global prevalence and trends of overweight and obesity among preschool children. Am J Clin Nutr. 2019;92(5):1257-64. DOI: https://doi.org/10.3945/ajcn.2010.29786.
4. Monteiro CA, Cannon G, Moubarac JC, Levy RB, Louzada ML, Jaime PC. The UN decade of nutrition, the NOVA food classification and the trouble with ultra-processing. Public Health Nutr. 2019;21(1):5-17. DOI: https://doi.org/10.1017/S1368980017000234.
5. Saunders TJ, Gray CE, Poitras VJ, Chaput JP, Janssen I, Katzmarzyk PT, et al. Combinations of physical activity, sedentary behavior and sleep: relationships with health indicators in school-aged children and youth. Appl Physiol Nutr Metab. 2019;41(6):S283-93. DOI: https://doi.org/10.1139/apnm-2015-0626.
6. Guthold R, Stevens GA, Riley LM, Bull FC. Global trends in insufficient physical activity among adolescents: a pooled analysis of 298 populationbased surveys with 1·6 million participants. Lancet Child Adolesc Health. 2020;4(1):23-35. DOI: https://doi.org/10.1016/S2352-4642(19)30323-2.
7. Brasil. Ministério da Saúde. VIGITEL Brasil 2021: vigilância de fatores de risco e proteção para doenças crônicas por inquérito telefônico. Brasília: Ministério da Saúde; 2021.
8. Friedemann C, Heneghan C, Mahtani K, Thompson M, Perera R, Ward A. Cardiovascular disease risk in healthy children and its association with body mass index: systematic review and meta-analysis. BMJ. 2021;343:d6199.
9. Twenge JM, Joiner TE, Rogers ML, Martin GN. Increases in depressive symptoms, suicide-related outcomes, and suicide rates among U.S. adolescents after 2010 and links to increased new media screen time. Clin Psychol Sci. 2018;6(1):3-17. DOI: https://doi.org/10.1177/2167702617723376.
10. Victora CG, Bahl R, Barros AJ, França GV, Horton S, Krasevec J, et al. Breastfeeding in the 21st century: epidemiology, mechanisms, and lifelong effect. Lancet. 2016;387(10017):475-90. DOI: https://doi.org/10.1016/S0140-6736(15)01024-7.
11. Scheffer M, Cassenote A, Guilloux AGA, Miotto BA, Mainardi GM, Matijasevich A. Demografia Médica no Brasil 2023. São Paulo: FMUSP; 2023.
12. Rollnick S, Miller WR, Butler CC. Motivational interviewing in health care: helping patients change behavior. New York: Guilford Press; 2021.
13. Pont SJ, Puhl R, Cook SR, Slusser W. Stigma experienced by children and adolescents with obesity. Pediatrics. 2017;140(6):e20173034. DOI: https://doi.org/10.1542/peds.2017-3034.
14. Berra S, Elorza-Ricart JM, Escarrabill J, Rajmil L, Rodríguez M, Serra-Sutton V, et al. Use of information technology for patient follow-up in primary care. Gac Sanit. 2019;20(3):209-18.
15. Daniels SR, Hassink SG. The role of the pediatrician in primary prevention of obesity. Pediatrics. 2019;136(1):e20193927. DOI: https://doi.org/10.1542/peds.2015-1558.
16. Domingos NAM, Dalle Grave R, Hay P, de Rosa LS, Cordás TA. Psychometric properties of the Portuguese version of the Eating Disorder Examination Questionnaire (EDE-Q). Braz J Psychiatry. 2022;44(3):259-68.
17. Centers for Disease Control and Prevention (CDC). CDC growth charts for the United States: Methods and development. Vital Health Stat. 2021;11(246):1-190.
18. Golan M, Crow S. Parents are key players in the prevention and treatment of weight-related problems. Nutr Rev. 2019;62(1):39-50. DOI: https://doi.org/10.1111/j.1753-4887.2004.tb00005.x.
19. Sociedade Brasileira de Pediatria (SBP). Manual de orientação sobre alimentação infantil. São Paulo: SBP; 2022.
20. Brasil. Ministério da Saúde. Resolução nº 510, de 7 de abril de 2016. Diário Oficial da União, Brasília, 24 maio 2016.
21. Associação Brasileira para o Estudo da Obesidade e Síndrome Metabólica (Abeso). Academia Americana de Pediatria e Obesity Society contra estigmatização de crianças com excesso de peso. São Paulo: ABESO; 2017. [Acesso em 2024 Mar 10]. Disponível em: https://abeso.org.br/academiaamericana-de-pediatria-e-obesity-society-contra-estigmatizacao-decriancas-com-excesso-de-peso/.
22. Brasil. Ministério da Saúde. Saúde da criança: crescimento e desenvolvimento. Brasília: Ministério da Saúde; 2012. [Acesso em 2024 Mar 20]. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/saude_crianca_crescimento_desenvolvimento.pdf.
23. Sociedade Brasileira de Pediatria (SBP). Obesidade na infância e adolescência: manual de orientação. 3. ed. Rio de Janeiro: SBP; 2019. [Acesso em 2024 Mar 10] Disponível em: https://www.sbp.com.br/fileadmin/user_upload/Manual_de_Obesidade_-_3a_Ed_web_compressed.pdf.
24. Associação Brasileira para o Estudo da Obesidade e da Síndrome Metabólica (ABESO). Obesidade infantil. São Paulo: ABESO; 2013. [Acesso em 2024 Mar 10]. Disponível em: https://abeso.org.br/wp-content/uploads/2019/12/71.pdf.
25. Silva GAP, Balaban G, Motta MEFA. Obesidade infantil: como podemos ser eficazes? J Pediatr (Rio J). 2005; [citado 2024 Mar 20]; 81(3):163-9. Disponível em: https://www.scielo.br/j/jped/a/GftqBGnnCyhvZ89C9M4Pqsv/.
26. Brasil. Ministério da Saúde. Política Nacional de Atenção Integral à Saúde da Criança: orientações para implementação. Brasília: Ministério da Saúde; 2018. [Acesso em 2024 Mar 10] Disponível em: https://portaldeboaspraticas.iff.fiocruz.br/wp-content/uploads/2018/07/Pol%C3%ADtica-Nacional-de-Aten%C3%A7%C3%A3o-Integral-%C3%A0-Sa%C3%BAde-da-Crian%C3%A7a-PNAISC-Vers%C3%A3o-Eletr%C3%B4nica.pdf.
Recebido em: 16/02/2025
Aceito em: 24/03/2025


