A doença da arranhadura do gato (DAG) é relativamente comum nos Estados Unidos, representando naquele país a principal causa de linfonodopatia crônica na infância (duração maior ou igual a três semanas)1.
Não há estimativa da incidência da doença no Brasil, mas o aumento da presença domiciliar dos felinos indica índices crescentes. No país, existem poucos casos relatados, provavelmente não devido à baixa incidência e sim pela não inclusão dessa doença no diagnóstico diferencial de várias síndromes clínicas2,3. Torna-se, então, muito importante o conhecimento das várias formas de apresentação clínica para futuramente avaliarmos a sua real incidência na população brasileira.
O agente etiológico principal é a bactéria Bartonella henselae. Gatos jovens (menores de um ano) são os maiores contaminantes, pela frequência com que apresentam bacteremia assintomática. Os felinos são portadores assintomáticos da bactéria, e especula-se que tais bacilos façam parte da flora oral do felino e sejam transmitidos para as garras pela lambida.
A presença de Bartonella foi isolada em pulgas e está demonstrado que as mesmas transmitem a doença de gato para gato, mas não para seres humanos. Cerca de 95% das pessoas que apresentam DAG têm história de arranhadura de gato, 4% arranhadura ou mordedura de cão e 1% nenhum histórico de contato com animal4.
A DAG ou bartonelose manifesta-se como linfonodomegalia regional e dolorosa, de evolução subaguda após arranhadura ou mordida de gato. Em alguns casos, ocorre adenopatia generalizada. Cerca de 3 a 5 dias após a arranhadura, surge uma pápula efêmera, que evolui para pústula e então crosta, associada à adenopatia localizada, dolorosa, que eventualmente supura, nos linfonodos responsáveis pela drenagem da região arranhada.
Sintomas gerais (febre baixa, anorexia) são frequentes. Caso a doença não seja identificada e tratada, a linfonodopatia pode persistir por meses. Encefalite, meningite, hepatite e infecção disseminada são formas raras1,4.
O objetivo do presente trabalho é relatar um caso clínico de um paciente pediátrico que recebeu diagnóstico de DAG, e discutir questões relativas à epidemiologia, diagnóstico diferencial e tratamento dessa afecção.
RELATO DE CASO
Paciente J.W.G.F., de sexo masculino, com 7 anos e 10 meses de idade, iniciou quadro de tumoração em região supraclavicular direita, progressiva, dolorosa apenas à palpação, na ausência de febre, emagrecimento e queda do estado geral. Sem história de infecções, doenças ou vacinação antes do surgimento do nódulo. O apetite estava preservado e havia agitação durante o sono.
Após ser notada a tumoração, o paciente passou por avaliação médica e foi solicitada ultrassonografia cervical e supraclavicular direita, a qual evidenciou múltiplas imagens nodulares hipoecogênicas, em ambas as regiões examinadas, de tamanhos variados, o maior medindo 2 cm, devendo corresponder a linfonodomegalias. Em virtude do aumento progressivo da tumoração, o paciente foi internado para investigação na Enfermaria de Pediatria do Hospital Universitário da Universidade Federal de Juiz de Fora.
A criança apresentava ainda história de prematuridade e baixo peso, e era portadora de anemia falciforme, com hemoglobina basal de 8 g/dL, diagnosticada no teste do pezinho, atualmente em uso regular de ácido fólico 5 mg/dia e hidroxiureia 500 mg/dia. Nega alergias e cirurgias e relata múltiplas internações prévias por crises álgicas e três episódios de infecção urinária. Relata contato com cachorro, papagaio e cavalo, além ter tido contato anterior com gato doméstico. Negava viagens prévias e as vacinas estavam em dia.
Ao exame físico, o paciente apresentava peso de 19,9 kg (escore z 0/-2) e altura de 117 cm (escore z 0/-2). Estava em bom estado geral, hidratado e corado. Apresentava linfonodos de consistência fibroelástica, móveis, indolores em região submandibular, cervical anterior, axilar bilateral e inguinal bilateral, além de linfonodomegalia supraclavicular direita com cerca de 3 cm, doloroso e móvel. Na ausculta cardíaca, o ritmo era regular, em dois tempos, com bulhas normofonéticas e sopro protossistólico (++/6+). Fígado palpável a 2 cm do rebordo costal direito, baço não palpável. Restante do exame físico sem alterações.
Os resultados dos exames laboratoriais podem ser visualizados na Tabela 1. Destacam-se alterações compatíveis com o quadro de base de anemia hemolítica crônica: aumento de bilirrubina indireta, desidrogenase lática e reticulócitos, além das alterações morfológicas da série vermelha.

Foi realizada uma nova ultrassonografia cervical, evidenciando múltiplos linfonodos reacionais, bilaterais, mais exuberantes à direita, sugerindo doença sistêmica; além de uma ultrassonografia de abdômen mostrando linfonodo reacional em mesentério. O resultado das sorologias realizadas para diagnóstico diferencial encontra-se na Tabela 2.

O paciente foi submetido à biópsia excisional de linfonodo supraclavicular direito, cujo resultado mostrou lesão de padrão granulomatoso composta por pequenos granulomas epitelióides com presença de raras células gigantes multinucleadas e diminuto foco de necrose (Figura 1).
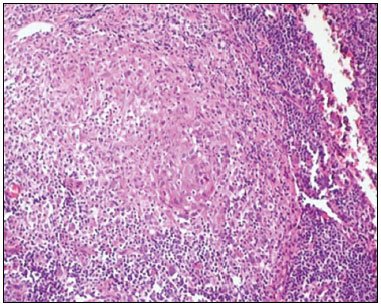
Figura 1. Exame anatomopatológico de linfonodo supraclavicular, evidenciando granuloma epitelioide em região cortical de linfonodo.
As colorações especiais para fungos e BAAR foram negativas, sugerindo a DAG como principal hipótese diagnóstica. Uma vez que o anatomopatológico foi sugestivo de doença da arranhadura do gato, apesar de a sorologia para Bartonella hensealae ter sido negativa, optou-se pelo tratamento ambulatorial com azitromicina por 5 dias, na dose de 10 mg/kg no primeiro dia e 5 mg/kg nos outros dias. Ao ser reavaliado 2 semanas após, houve involução quase que total da linfonodomegalia cervical e a criança mantinha bom estado geral.
DISCUSSÃO
Este caso ilustra uma evolução típica de DAG, em que um escolar apresentou linfonodomegalia cervical de duração subaguda com história epidemiológica positiva e sorologia para Bartonella henselae negativa. O rastreamento sorológico excluiu outras causas de adenites, mais comuns nesta faixa etária. A investigação de DAG obedeceu ao critério de exclusão, visto que a possibilidade foi aventada, dada a evolução prolongada.
O diagnóstico é feito com base nos dados clínicos e epidemiológicos, além de exames microbiológicos como gram e cultura de secreção, obtidos por punção de linfonodo guiada por ultrassonografia, ou coleta de secreção exteriorizada em linfonodos supurados. Infelizmente, a Bartonella apresenta baixo aproveitamento em cultivo nos métodos de rotina. Os critérios propostos por Margileth, em pacientes com quadro clínico compatível, também são de grande utilidade para o diagnóstico (Quadro 1)5,6.
No caso apresentado, havia história de contato com gato, mas sem relato de arranhadura ou mordedura. Nessa situação o diagnóstico depende de um alto nível de suspeição. Clinicamente, vários sinais e sintomas clínicos foram compatíveis com o quadro de DAG. O fato do paciente manter-se bem, apesar da pronunciada linfonodomegalia que apresentava, sem sinais de toxemia, é característico de DAG.
O paciente da doença de arranhadura de gato tem menos de 20 anos (80%), com discreta predileção pelo sexo masculino. Uma ou duas semanas após a arranhadura do gato há um período de incubação de 3 a 30 dias, ao final do qual aparecem, no local da inoculação, geralmente em área descoberta, uma ou mais pápulas eritematosas com rápida evolução para lesão vesico-pustulosa.
A lesão primária regride sem formação de cicatriz. Outras formas de apresentação da lesão primária incluem lesões incisas inflamadas ou marcas purpúricas dos dentes do felino. A linfonodomegalia regional desenvolve-se cerca de duas semanas após a inoculação, sem linfangite evidente, e permanece por um longo período. É geralmente única (43% dos casos), com linfonodos aumentados de volume, móveis, dolorosos e sinais inflamatórios na pele suprajacente.
Apresenta-se com intensa flogose local em 80% dos doentes, sendo incomum a supuração (13% dos casos). Os gânglios axilares e submandibulares são os mais afetados, seguidos do pré-auricular e do epitroclear. Sinais sistêmicos, como anorexia, náuseas, calafrios, adinamia e febre moderada, ocorrem em 60% dos casos. Os episódios febris duram de três dias a cinco semanas e guardam relação direta com a supuração ganglionar2-5. No caso do paciente, a lesão primária e sinais sistêmicos não foram visualizados, apenas a linfonodomegalia, mas sem presença de sinais flogísticos locais.
A biópsia é um dos métodos úteis no diagnóstico da DAG e na exclusão de outras etiologias. Apesar das alterações histológicas linfonodais serem consistentes, elas não são patognomônicas. As alterações precoces consistem em hiperplasia folicular com leve distorção da arquitetura linfonodal, além de atividade macrofágica e deposição de material proteináceo intercelular amorfo.
Microabscessos com necrose focal e aglomerados neutrofílicos surgem primeiramente abaixo do seio subcapsular, progredindo do córtex para a medula. Os focos necróticos aumentam, os neutrófilos tornam-se fragmentados e há deposição de fibrina. Finalmente, os macrófagos margeiam o abscesso, formando um halo de células epitelioides com raras células gigantes do tipo Langhans, resultando no clássico granuloma necrotizante em paliçada1,7.
Os diagnósticos diferenciais histológicos incluem outras linfadenites supurativas bacterianas, linfadenites fúngicas, tuberculose, linfogranuloma venéreo, tularemia, linfadenite necrotizante de Kikuchi e linfomas. Estudos sorológicos, colorações especiais para Bartonella e estudos moleculares podem ser necessários na distinção destas entidades1,7.
O tratamento de escolha é a azitromicina, durante 5 dias. Embora a doença seja autolimitada, o antibiótico reduz a sintomatologia e o risco de evolução para formas mais graves.
O paciente cujo caso foi relatado é portador de anemia falciforme, uma condição crônica e com grande morbidade, sendo as crises vasoclusivas sua principal complicação aguda. Não foram encontrados registros em literatura de casos de DAG em pacientes com doença falciforme. Pode-se supor, no entanto, que, enquanto doença infecciosa, a DAG pode se tornar um diagnóstico diferencial de causas de febre nesses pacientes, além de desencadear crises álgicas. Isso torna ainda mais importante seu diagnóstico e tratamento precoces.
CONCLUSÃO
A falta de exames complementares mais acurados, a dificuldade em cultivar o patógeno e a necessidade de estudo histopatológico dificultam o diagnóstico ágil de DAG e contribuem para o não reconhecimento dessa enfermidade. Este caso ilustra a importância do agente Bartonella henselae na etiologia de quadros de linfonodomegalia. A pesquisa de B. henselae deve ser considerada no rastreamento diagnóstico de desses quadros, principalmente quando a evolução é subaguda como a do paciente descrito.
REFERÊNCIAS
1. Cat-Scratch Lymphadenitis. In: Ioachim HL, Medeiros LJ. Ioachim's lymph node pathology. Cap. 17. 4th ed. Philadelphia: Lippincott Williams & Wilkins; 2009. p. 110-4.
2. Azevedo ZMA, Higa LYS, Boechat PR, Boechat MB, Klaplauch F. Doença da arranhadura do gato por Bartonella quintana em lactente: uma apresentação incomum. Rev Soc Bras Med Trop. 2000;33(3):313-7. DOI: http://dx.doi.org/10.1590/S0037-86822000000300011
3. Souza GF. Doença da arranhadura do gato: relato de caso. Rev Med Minas Gerais. 2011;21(1):75-8.
4. Schutze GE. Diagnosis and treatment of Bartonella henselae infections. Pediatr Infect Dis J. 2000;19(12):1185-7. DOI: http://dx.doi.org/10.1097/00006454-200012000-00014
5. Leung AK, Robson WL. Childhood cervical lymphadenopathy. J Pediatr Health Care. 2004;18(1):3-7. DOI: http://dx.doi.org/10.1016/S0891-5245(03)00212-8
6. Asano S. Granulomatous lymphadenitis. J Clin Exp Hematop. 2012;52(1):1-16. DOI: http://dx.doi.org/10.3960/jslrt.52.1
7. Brasil. Ministério da Saúde. Doença Falciforme: Condutas Básicas Para Tratamento [Internet]. Brasília: Ministério da Saúde; 2012. [citado 2015 Jan 14]. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/doenca_falciforme_condutas_basicas.pdf
1. Discente da Faculdade de Medicina da Universidade Federal de Juiz de Fora, Juiz de Fora, MG, Brasil
2. Médico Residente em Pediatria no Hospital Universitário da Universidade Federal de Juiz de Fora, Juiz de Fora, MG, Brasil
3. Médico Residente em Patologia no Hospital Universitário da Universidade Federal de Juiz de Fora, Juiz de Fora, MG, Brasil
4. Professora Associada no Departamento de Patologia da Faculdade de Medicina da Universidade Federal de Juiz de Fora, Juiz de Fora, MG, Brasil
5. Hematologista e Hemoterapeuta Pediátrica - Professora Auxiliar do Depto. Materno-Infantil da Universidade Federal de Juiz de Fora, Juiz de Fora, MG, Brasil
Endereço para correspondência:
Sabrine Teixeira Ferraz Grunewald
Hospital Universitário da Universidade Federal de Juiz de Fora
Rua Catulo Breviglieri, s/nº, Santa Catarina
Juiz de Fora, MG, Brasil. CEP: 36036-110
E-mail: sabrine.pediatria@gmail.com



