INTRODUÇÃO
A miosite aguda benigna da infância, também conhecida como miosite viral, é uma doença autolimitada, de caráter benigno e caracterizada pelo acometimento musculoesquelético agudo geralmente após um quadro de infecção de vias aéreas superiores, levando a limitações transitórias da deambulação1. Em áreas endêmicas, as arboviroses representam uma etiologia importante.
A primeira descrição da doença na literatura data de 1905, quando Leichtenstern descreveu quadro de dor em coxas e panturrilhas como complicação de um quadro de influenza2. Lunderberg por sua vez, em 1957, reconheceu formalmente a doença entre crianças em idade escolar com pródromos virais, estes desenvolveram dores intensas em panturrilhas que dificultavam a deambulação e a nomeou mialgia cruris epidêmica3.
A miosite aguda benigna da infância é considerada infrequente e sua incidência não é conhecida. A maior série de casos relatada na literatura brasileira incluiu 35 casos, coletados em um período de nove anos1.
O quadro clínico caracteriza-se por dor muscular aguda em panturrilhas ou mais raramente em coxas, e dificuldade ou recusa de deambulação com início súbito. Em alguns casos o paciente pode ainda apresentar marcha bizarra. O quadro frequentemente é precedido por infecção de vias aéreas superiores apresentando sintomas como febre, cefaleia, coriza, tosse e odinofagia. Ocorre principalmente em meninos em idade pré-escolar e escolar1,4. A creatinofosfoquinase (CPK) apresentasse elevada em quase todos os casos4.
O prognóstico é excelente, com resolução espontânea dos sintomas entre 48 horas e uma semana, sendo rara a sua recorrência1,5.
Dentre os diagnósticos diferenciais estão as miosites agudas causadas por fungos, por bactérias e protozoários; as miopatias associadas às arboviroses, que tem início agudo, mas um curso mais protaído e, aquelas com evolução crônica, como a distrofia muscular hereditária e a dermatomiosite juvenil, sendo de suma importância uma anamnese detalhada e um exame físico completo4,6. É necessário atentar-se para alterações urinárias, principalmente de coloração, uma vez que a urina escurecida pode ser indicativa de rabdomiólise1,3.
Apesar do caráter transitório e autolimitado, a miosite viral frequentemente leva a busca pelos serviços de emergência devido a preocupações dos pais. Pode trazer dúvidas ao médico assistente pela falta de conhecimento sobre a doença e de condutas padronizadas para a abordagem e tratamento da doença1,7.
O seu diagnóstico precoce melhora o atendimento na emergência, evita investigações invasivas e onerosas ao sistema de saúde, além de favorecer os cuidados conservadores e tranquilizar a família1,7.
MÉTODOS
Trata-se de um estudo observacional e prospectivo, que incluiu pacientes entre as datas de agosto/2017 e agosto/2018.
Foi estabelecido um protocolo de atendimento para os casos de miosite viral com o objetivo de padronizar condutas no pronto atendimento de um Hospital Pediátrico de atenção terciária, no ano de 2017. Após a aprovação pelo Comitê de Ética e medidas educativas para médicos residentes e supervisão, o protocolo foi implementado inicialmente no Pronto Atendimento do SUS, sendo analisados dados clínicos e laboratoriais de todos os pacientes contemplados.
Os pacientes atendidos no pronto atendimento do hospital, por meio de procura direta ou por encaminhamento das unidades de saúde, que apresentaram sintomas e achados laboratoriais compatíveis com miosite viral, foram convidados a participar do estudo.
Foram solicitados os seguintes exames laboratoriais, conforme o protocolo implementado no ano de 2017 no serviço: hemograma, velocidade de hemossedimentação (VHS), proteína C reativa (PCR), transaminase glutâmico-oxalacética (TGO), transaminase glutâmico-pirúvica (TGP), aldolase, CPK, lactato desidrogenase (LDH) e fita urinária. Sorologias virais e pesquisa de vírus respiratórios foram solicitados via Unidade Básica de Saúde, no entanto, por questão de lógica esses exames não foram viabilizados e não tivemos acesso a esses resultados.
Pacientes com hematúria microscópica deveriam ser submetidos à coleta parcial de urina visto que a presença de eritrócitos na fita urinária, sem hematúria parcial de urina indica a presença de mioglobinúria, sugestivo de rabdomiólise. Em casos de suspeitas dessa complicação, as crianças deveriam ser encaminhadas para internação, monitorização da função renal e hidratação.
Já os pacientes sem evidência de rabdomiólise, foram liberados para tratamento ambulatorial com uso de antiinflamatórios não-esteroidais (AINES), no caso do nosso serviço, o naproxeno. Os responsáveis foram tranquilizados a respeito da benignidade da condição e orientados sobre sinais de alarme e possíveis complicações, devendo nesse caso retornar imediatamente para reavaliação.
Como parte do protocolo, os pacientes foram reavaliados clínica e laboratorialmente em uma semana.
Foram definidos como critérios de exclusão: achados neurológicos focais; história prévia de doenças reumatológicas, neurológicas ou ortopédicas; pacientes que não concordaram em participar no estudo; idade maior que 18 anos e/ou enzimas musculares normais a despeito de sintomas compatíveis.
A coleta de dados foi realizada através de formulário com os seguintes dados: identificação do paciente; dados clínicos relacionados à sintomatologia e duração dos sintomas; resultado de exames laboratoriais e necessidade de internação. Na reavaliação, foi preenchido formulário que acrescentava a duração dos sintomas e os exames de controle.
Os dados clínicos e laboratoriais foram descritos em número absoluto e percentual. Os resultados laboratoriais dos doze pacientes analisados nas duas oportunidades foram pareados e analisados por meio do teste t. Foram considerados estatisticamente significativos quando p < 0,05.
O estudo foi aprovado pelo Comitê de Ética do Hospital (CEP n0 65859217.1.0000.0097). Todos os participantes do estudo leram e assinaram o Termo de Consentimento Livre e Esclarecido e o Termo de Assentimento quando cabível.
RESULTADOS
De um total de vinte pacientes com critérios clínicos e laboratoriais compatíveis com o diagnóstico de miosite aguda benigna da infância, dois foram excluídos: um por não haver o consentimento por parte do responsável legal, e outro, que posteriormente recebeu o diagnóstico de dermatopolimiosite. Dos 18 pacientes incluídos no estudo, 12 pacientes tinham dados completos no momento da reavaliação, 1 paciente apenas reavaliação clínica e 5 não retornaram para reavaliação.
Houve uma prevalência do sexo masculino, 11 dos 18 pacientes analisados (61,1%). A idade média foi de 8,3 anos. A maior incidência de casos foi no outono (38,9%), seguido pela primavera (33,3%) e inverno (22,3%) (Gráfico 1).

Quinze pacientes (83,3%) apresentaram alterações clínicas na semana que precedeu o quadro musculoesquelético, sendo que destes, quatorze (77,8%) apresentaram sintomas respiratórios precedendo o quadro muscular, e um deles, quadro de linfadenite e febre.
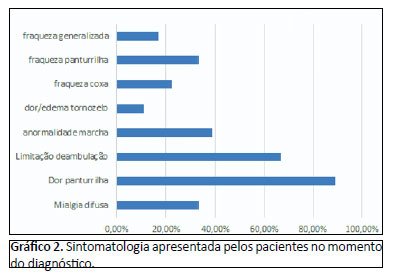
As manifestações clínicas prevalentes foram dor nas panturrilhas, 16 em 18 pacientes (88,9%); limitação na deambulação, 12 em 18 (66,7%); anormalidade da marcha, 7 em 18 (38,8%); mialgia difusa e fraqueza na panturrilha, 6 de 18 (33,3%). Outros achados foram: fraqueza em coxas, fraqueza generalizada e dor em tornozelos (Gráfico 2).
A análise das enzimas musculares evidenciou uma creatinofosquinase média de 3359,556U/L (mínimo, mín., de 418U/L e máximo, máx., de 9964U/L); aldolase média de 17,61U/L (mín. de 3,8U/L e máx. de 29,6U/L); TGO média de 131U/L (mín. de 49U/L e máx. de 283U/L) e TGP média de 64,66U/L (mín. de 25U/L e máx. de 303U/L). Quanto às alterações hematológicas, os resultados foram uma contagem de leucócitos média de 4.522,22n/mm3, (mín. 1.780n/mm3 e máx. 6.650n/mm3; as plaquetas, média de 188.444n/mm3 (min. 110.000n/mm3 e máx. 266.000n/mm3). Nenhum paciente apresentou PCR superior a 40mg/dL, corroborando uma provável etiologia viral8. A velocidade de hemossedimentação (VHS) teve média de 19mm/h (mín. de 2mm/h e máx. de 42mm/h). Os achados laboratoriais e seus valores de referência estão descritos na Tabela 1.

Em nosso estudo, não encontramos nenhum quadro sugestivo de rabdomiólise, o que permitiu tratamento ambulatorial de todos pacientes.
A resolução dos sintomas ocorreu no intervalo entre um e seis dias, com média de três, a contar da primeira avaliação.
No momento da reavaliação, a creatinofosquinase teve média de 161,16U/L, (mín. de 66U/L e máx. de 395U/L). A contagem de leucócitos teve média de 7.220n/mm3, (mín. de 4.540n/mm3 a máx. de 13.820n/mm3) e de plaquetas, média de 341.917n/mm3 (mín. 170.000n/mm3 e máx. 670.000n/mm3), VHS média de 15,7mm/h (min. de 2mm/h e máx. de 41mm/h). Os valores de PCR dos doze pacientes mantiveram-se inferior a 40mg/ml.
Quando analisados os exames coletados no diagnóstico e no momento da reavaliação, a normalização dos valores de CPK, de leucócitos e de plaquetas obteve significância estatística com p = 0,008; p = 0,004 e p = 0,0001, respectivamente. As variações de VHS e PCR não foram estatisticamente significativas (Tabela 1).
DISCUSSÃO
Devido à paucidade de informações na literatura brasileira e da inexistência de condutas padronizadas para o diagnóstico e manejo da miosite aguda benigna da infância, muitas vezes os pacientes são abordados com internação ou submetidos a onerosas investigações até o diagnóstico ser estabelecido.
Agyeman et al.9, em uma análise de 316 pacientes encontraram uma incidência maior no sexo masculino (2:1) e idade média de 8,5 anos9. Em uma série de 25 casos portugueses, a razão encontrada foi de 4,6 meninos para uma menina, com idade média de 7 anos10. Na maior série brasileira, de 35 casos, em um período de nove anos, encontrou-se uma incidência de 3,3 meninos para uma menina, com idade média de 7,5 anos1. Os achados do presente estudo estão de acordo com a literatura, evidenciando uma maior prevalência no sexo masculino (1,57:1), com idade variando entre 4,9 e 15 anos.
Nos estudos realizados em Brasil e Portugal, foi encontrada uma maior frequência nos meses de maio, junho, julho e setembro, que correspondem aos meses mais frios do ano, com distribuição semelhante1 à observada por Santos et al.10. Apesar das discordâncias dos nossos dados, onde a maior incidência foi observada no outono (38,9%), seguida pela primavera; 77,8% dos pacientes deste estudo apresentaram sintomatologia de infecções de vias aéreas na semana precedente ao quadro musculoesquelético1,9,10.
As manifestações clínicas mais frequentes no momento do diagnóstico foram dor e fraqueza em panturrilhas e são semelhantes aos dados encontrados nos estudos anteriormente citados1,9.
A elevação da CPK, a tendência a leucopenia e trombocitopenia encontradas neste estudo são achados descritos também por Cardin et al.1, Agyeman et al.9 e Santos et al.10. Um dado interessante deste estudo, foi a elevação concomitante das transaminases (TGO e TGP) em 72,2% dos casos. Apesar desse dado ressaltamos a importância de solicitar uma avaliação completa das enzimas musculares (TGO, TGP, CPK, aldolase e LDH), pois nem sempre todas estarão alteradas.
Os resultados deste estudo, quando pareadas as amostras, foram semelhantes aos de Santos et al.10: a normalização da CPK, a elevação de leucócitos e plaquetas foram estatisticamente significativas, ao passo que os valores de PCR e VHS não foram.
Este estudo permitiu a elaboração de um novo protocolo, instituído no pronto atendimento do nosso hospital. A coleta de PCR não foi incluída nos exames iniciais de triagem de miosite viral por não apresentar significância estatística, sua solicitação ficou a critério do médico assistente após avaliação do paciente. A velocidade de hemossedimentação, apesar de não obter significância estatística foi mantida, por ser um achado relevante em pacientes com doenças autoimunes musculares. O único paciente excluído do estudo por erro no diagnóstico, apresentava altos valores de VHS e posteriormente foi definido como dermatopolimiosite.
No novo protocolo foi acrescentado pesquisa de vírus respiratórios e sorologias para herpes vírus, citomegalovírus e Epstein Barr. Ressaltamos que esses exames compõe um painel inicial ao qual podem ser acrescentados outras sorologias a depender da clínica e procedência do paciente a exemplo das arboviroses.
Em nosso estudo, os níveis de enzimas musculares não demonstraram correlação com gravidade clínica, prognóstico, necessidade de internação ou surgimento de complicações, tais como rabdomiólise.
O tratamento da miosite viral é sintomático, inclui analgesia com uso de AINES e repouso. No nosso estudo, o AINES utilizado foi o naproxeno prescrito na dose de 20mg/kg/dia. A sua escolha foi baseada na facilidade posológica e na comprovada eficácia em doenças osteoarticulares. O uso de antivirais não tem seu benefício comprovado e não é recomendado11.
Apesar de descrições de recuperações lentas, em um período de até 30 dias, a melhora dos sintomas ocorre geralmente em uma semana, levando em média três dias, semelhante ao encontrado em nosso estudo1,9.
Entre as limitações do presente estudo, ressalta-se a amostra pequena, atendida nos limites de um único hospital, porém o delineamento prospectivo promove uma melhora descrição dos dados clínicos e epidemiológicos. A maior familiaridade com a doença nos permitiu um diagnóstico rápido e acurado, bem como um tratamento eficaz evitando oneração ao sistema de saúde e que crianças fossem submetidas sem necessidade a procedimentos invasivos, como exames de imagem, biópsia muscular e punção de acesso venoso.
Por fim, ressaltamos a importância do conhecimento desta condição e de sua evolução, bem como a necessidade de uma anamnese cautelosa e um exame físico completo, para que condições mais graves não tenham seu diagnóstico atrasado.
REFERÊNCIAS
1. Cardin SP, Martin JG, Saad-Magalhães C. Clinical and laboratory description of a series of cases of acute viral myositis. J. Pediatr. 2015 Set/Out;91(5):442-7.
2. Leichtenstern O. Influenza. In: Mannaberg J, ed. Malaria, influenza and dengue. Nothnagel’s encyclopedia of practical medicine. Philadelphia, PA: WB Saunders & Co.; 1905. p. 523-701.
3. Lundberg A. Myalgia cruris epidemica. Acta Paediatr. 1957;46(1):18-31.
4. Garcia EW. Relato de caso: miosite causada por vírus da dengue. Resid Pediatr. 2015;5(1):36-9.
5. Koliou M, Hadjiloizou S, Ourani S, Demosthenous A, Hadjidemetriou A.
A case of benign acute childhood myositis associated with influenza A (H1N1) virus infection. Clin Microbiol Infect. 2010 Fev;16(2):193-5.
6. Cossutta F. Miosite benigna aguda da infância: relato de caso. Rev Port Med Geral Fam. 2016;32(5):346-8.
7. Magee H, Goldman RD. Viral myositis in children. Can Fam Physician. 2017 Mai;63(5):365-8.
8. Fioretto JR. Marcadores inflamatórios na criança grave. PROTIPED. 2010;1(3):107-34.
9. Agyeman P, Duppenthaler A, Heininger U, Aebi C. Influenza-associated myositis in children. Infection. 2004 Ago;32(4):199-203.
10. Santos JA, Albuquerque C, Lito D, Cunha F. Benign acute childhood myositis: an alarming condition with an excellent prognosis!. Am J Emerg Med. 2014 Nov;32(11):1418-9.
11. Nauss MD, Schmidt EL, Pancioli AM. Viral myositis leading to rhabdomyolysis: a case report and literature review. Am J Emerg Med. 2009 Mar;39(3):316-9.
1 Hospital Pequeno Príncipe, Residente de Pediatria - Curitiba - Paraná - Brasil
2 Hospital Pequeno Príncipe, Departamento de Reumatologia - Curitiba - Paraná - Brasil
Endereço para correspondência:
Vanuza Maria Rosa
Hospital Pequeno Príncipe
Rua Desembargador Motta, 1070 - Água Verde, Curitiba - PR, 80250-060
E-mail: vanuzamariarosa@gmail.com
Data de Submissão: 01/12/2019
Data de Aprovação: 30/06/2019
Recebido em: 01/12/2019
Aceito em: 30/06/2019


