A síndrome de Stevens-Johnson (SSJ) e a necrólise epidérmica tóxica (NET) consistem em variantes de um distúrbio de hipersensibilidade. Elas diferem quanto ao grau de comprometimento de lesões cutâneas, de envolvimento sistêmico do paciente e de necrólise. A SSJ envolve menos de 10% da superfície corporal enquanto a NET acomete mais de 30%. Apresenta alta morbidade e mortalidade de 1-5%1.
A incidência mundial da SSJ é de 0,36 em 100.0002. É caracterizada por reação adversa cutânea severa e pode ser desencadeada por alergia a fármaco, nos pacientes pediátricos mais comumente alopurinol, anticonvulsivantes, antibióticos, principalmente sulfonamidas e penicilinas, e anti-inflamatórios não-hormonais (AINEs) e, mais raramente, por infecções, vacinas, distúrbios autoimunes, neoplasias e transplante de medula óssea. Em 25-30% dos casos a causa não é clara1,3. A patogênese envolve suscetibilidade genética, resposta alérgica inapropriada ao medicamento e apoptose maciça de células epiteliais da pele e membranas mucosas4.
A SSJ pode se manifestar como manchas eritematosas ou purpúricas, lesões atípicas em alvo, bolhas, erosões e úlceras5,6. A característica marcante de SSJ é o acometimento de no mínimo 2 mucosas (presente em 80% dos casos), e os sítios mais comumente envolvidos são mucosas: labial, oral, ocular, genital e anal6,7. Para o diagnóstico da SSJ, além do quadro clínico, a biópsia de pele pode ser útil para fazer a diferenciação de outros diagnósticos. A característica marcante do exame histopatológico é a presença de necrose de queratinócitos nas camadas basais epidérmicas com vacuolização da membrana basal, infiltrado inflamatório linfocitário mononuclear8.
Como diagnósticos diferenciais, o eritema multiforme, que muitos dizem ser um espectro da SSJ, a síndrome da pele escaldada, pênfigo paraneoplásico, doença do enxerto versus hospedeiro, bolhas por queimaduras e pustulose generalizada aguda são algumas hipóteses que devem ser levadas em consideração. A anamnese, o exame físico e exames complementares como a histopatologia e a imunohistoquímica devem ser utilizados para a diferenciação diagnóstica.
O rápido diagnóstico, a identificação da droga causadora e sua descontinuação imediata reduzem morbimortalidade e impedem progressão do quadro clínico. O tratamento é baseado, principalmente, na retirada da droga causadora e em medidas suportivas, como cuidados para promover a reepitelização mais precocemente possível, manejo de via aérea, evitar perdas hídricas e infecções9,10. Tratamentos adjuvantes com corticosteroides sistêmicos, imunoglobulina intravenosa, ciclosporina e inibidores do fator de necrose tumoral não estão bem estabelecidos e devem ser pesados caso a caso4.
RELATO DE CASO
Paciente masculino, 5 anos, branco, queixa de mal-estar e vômitos, com diagnóstico de amigdalite bacteriana e tratamento com amoxicilina por 7 dias. Manteve febre diária de 38ºC e iniciou quadro de dor abdominal, foi diagnosticado com pneumonia após radiografia de tórax, prescrito amoxicilina-clavulanato por 2 dias.
Todavia, devido aos episódios frequentes de vômitos após a administração do antibiótico, este foi trocado por ceftriaxona injetável por 2 dias, quando iniciou com lesões cutâneas: vesículas com conteúdo seroso no lábio superior e posterior aumento do volume e número, com formação de bolhas, manutenção do quadro febril e associação com estridor laríngeo. Foi internado com suspeita de alergia à ceftriaxona, a qual foi substituída por ampicilina-sulbactam por 2 dias e na sequência trocada por piperacilina + tazobactam e anti-histamínicos.
Após 14 dias do início do quadro clínico, as vesículas se confluíram com formação de bolhas em toda a mucosa labial e nasal e grande parte da oral e língua, seguidas por destacamento da mucosa com posterior rotura das bolhas. A Figura 1 evidencia as lesões em mucosa oral. Evoluiu no dia seguinte com edema conjuntival e palpebral, lesões bolhosas em pavilhão auricular esquerdo, mucosa anal e genital, nádegas, membros superiores e inferiores, linfonodomegalia cervical esquerda, culminando com quadro de insuficiência respiratória. Na UTI pediátrica, nova radiografia de tórax evidenciou infiltrado peri-hilar, sendo iniciado ampicilina + sulbactam. Foi administrada imunoglobulina por 3 dias. Ainda na UTI pediátrica, recebeu vancomicina, meropenem e anfotericina.
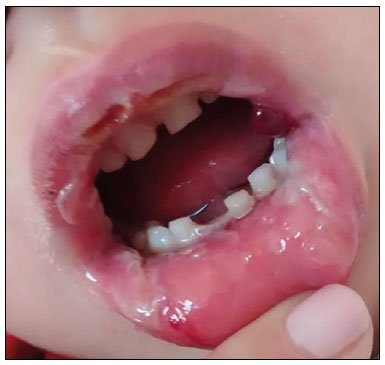 Figura 1. Lesões bolhosas com destacamento em mucosa oral.
Figura 1. Lesões bolhosas com destacamento em mucosa oral.A biópsia das lesões evidenciou pele com extensa necrose epidérmica, com focos de reepitelização na epiderme e edema na derme superficial adjacente com células inflamatórias, com pesquisa para fungos negativa, o que é compatível com o diagnóstico de síndrome de Stevens-Johnson (SSJ). Também foram realizadas sorologias para citomegalovírus, Epstein-Barr e herpes vírus, as quais foram não-reagentes. O paciente recebeu alta da UTI para a enfermaria no 9º dia de internamento.
A Figura 2 mostra a evolução das lesões nas mucosas oral e nasal periorbitais e em orelha esquerda, já em estágio de cicatrização, com crostas hemáticas e prurido intenso.
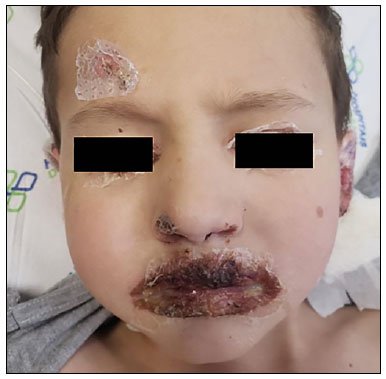 Figura 2. Lesões de mucosa oral e nasal, periorbitais e em orelha esquerda com crostas hemáticas.
Figura 2. Lesões de mucosa oral e nasal, periorbitais e em orelha esquerda com crostas hemáticas.Após a alta foi iniciado o tratamento adjuvante com corticoide oral, prednisolona por 10 dias, com desmame gradual por mais 12 dias, devido à farmacodermia.
COMENTÁRIOS
A síndrome de Stevens-Johnson (SSJ) é uma reação cutânea adversa grave conhecida (SCAR) pertencente à hipersensibilidade tipo IV, mediada pelo efeito imunológico3. São três mecanismos patogênicos relacionados: o primeiro envolve os mecanismos não imunes, representados pelos efeitos adversos de fármacos, seja por interação medicamentosa, seja por alteração em seu metabolismo11; o segundo, mecanismos imunes que geram uma resposta celular tardia que envolve a apoptose dos queratinócitos, através de células T citotóxicas (CD8) e células natural-killer (CD56)12; e, o terceiro, que permite uma combinação de componentes imunológico com fatores genéticos individuais13.
No caso relatado, a principal suspeita etiológica que abriu o quadro de SSJ foi o uso de amoxicilina para o tratamento da amigdalite/pneumonia, sendo que a literatura afirma que antibióticos, como penicilinas e sulfonamidas, podem estar relacionados à origem dos sintomas da farmacodermia9.
Para o correto diagnóstico, é importante o conhecimento detalhado dos dados clínicos e a utilização da avaliação histopatológica através da biópsia cutânea. Assim, como se pode observar na evolução do paciente relatado, a clínica tem início por meio de um quadro inespecífico, com febre, fadiga, dor de garganta, irritação e prurido. Em seguida, o aparecimento de máculas e manchas eritematosas, na face, tronco, região genital, anal e membros, e que se alastraram, principalmente, para as regiões distais. Essas lesões evoluíram para vesículas que se confluíram e formaram bolhas. Houve rompimento das bolhas e destacamento da epiderme necrótica, com dor nos locais de lesões e de exposição dérmica. Esse destacamento da mucosa pode envolver vários órgãos como: trato gastrointestinal, conjuntivas, córneas, pulmões, região genital e anal. Devido a essas lesões, o paciente teve desidratação, desnutrição e disfunção respiratória, o que corresponde com dados de complicações na literatura14.
É fundamental que os profissionais de saúde estejam atentos ao quadro e as correlações clínicas da síndrome com o uso dos medicamentos e entidades clínicas, de modo a retirar precocemente drogas que possam desencadear farmacodermias, ou se possível, retirar todas que estiverem em uso caso haja suspeita de SSJ, a fim de evitar as complicações e, principalmente, o óbito de pacientes com diagnósticos tardios, que não recebam suporte adequado.
No que se refere ao tratamento, diversos cuidados podem ser tomados para promover a reepitelização mais precoce possível, evitar perdas hídricas e infecções. Para isso, é unanimidade na literatura a recomendação de seguir um tratamento semelhante ao de queimaduras, e se possível, em um centro para queimados2-7.
Medicamentos e outras intervenções são geralmente utilizados para potencializar o tratamento. Por consenso, a terapia adjuvante mais utilizada em tratamento para pacientes graves é a imunoglobulina IV. Embora controverso, os corticosteroides sistêmicos também são amplamente empregados4. Ambos foram administrados sinergicamente no paciente em questão. Os inibidores do TNF e ciclosporina A são outros agentes que podem ter benefício por evitar a progressão das lesões e aumentar a sobrevida. Porém, todos os medicamentos citados apresentam divergências de prognóstico e redução de mortalidade na literatura. Por isso, é recomendável a ampliação de estudos para estabelecimento da terapêutica adjuvante eficaz1.
CONCLUSÃO
A síndrome de Stevens-Johnson é uma emergência dermatológica potencialmente fatal, que necessita da suspeita diagnóstica precoce, da retirada dos medicamentos possivelmente causadores da síndrome, de internamento e de tratamento de suporte, evitando infecções. O artigo buscou ressaltar a importância do diagnóstico precoce da síndrome, assim como apresentar a gravidade das manifestações clínicas e as medidas diagnósticas e terapêuticas realizadas nesse caso.
REFERÊNCIAS
1. Harr T, French LE. Stevens-Johnson syndrome and toxic epidermal necrolysis. Adverse cutaneous drug eruptions. Chem Immunol Allergy. 2012;97:149-66. DOI: https://doi.org/10.1159/000335627
2. Orphanet. Prevalência das doenças raras: dados bibliográficos: por ordem alfabética do nome da doença ou grupo de doenças. Relatórios Orphanet - Coleção Doenças Raras. 2019;1(2):1-54.
3. Yang SC, Hu S, Zhang SZ, Huang JW, Zhang J, Ji C, et al. The epidemiology of Stevens-Johnson syndrome and toxic epidermal necrolysis in China. J Immunol Res. 2018 Feb;2018:4320195.
4. Schneider JA, Cohen PR. Stevens-Johnson syndrome and toxic epidermal necrolysis: a concise review with a comprehensive summary of therapeutic interventions emphasizing supportive measures. Adv Ther. 2017 Jun;34(6):1235-44.
5. Chung WH, Wang CW, Dao RL. Severe cutaneous adverse drug reactions. J Dermatol. 2016;43(7):758-66. DOI: https://doi.org/10.1111/1346-8138.13430
6. Chatproedprai S, Wutticharoenwong V, Tempark T, Wananukul S. Clinical features and treatment outcomes among children with Stevens-Johnson syndrome and toxic epidermal necrolysis: a 20-year study in a tertiary referral hospital. Dermatol Res Pract. 2018 May;2018:3061084.
7. Chave TA, Mortimer NJ, Sladden MJ, Hall AP, Hutchinson PE. Toxic epidermal necrolysis: current evidence, practical management and future directions. Br J Dermatol. 2005 Jul;153(2):241-53. DOI: https://doi.org/10.1111/j.1365-2133.2005.06721.x
8. Rzany B, Hering O, Mockenhaupt M, Schroder W, Goerttler E, Ring J, et al. Histopathological and epidemiological characteristics of patients with erythema exudativum multiforme major, Stevens-Johnson syndrome and toxic epidermal necrolysis. Br J Dermatol. 1996 Jul;135(1):6-11.
9. Harr T, French LE. Toxic epidermal necrolysis and Stevens-Johnson syndrome. Orphanet J Rare Dis. 2010 Dec;5:39.
10. Creamer D, Walsh SA, Dziewulski P, Exton LS, Lee HY, Dart JKG, et al. U.K. guidelines for the management of Stevens-Johnson syndrome/toxic epidermal necrolysis in adults. Br J Dermatol. 2016 Jun;174(6):1194-227.
11. Lin YF, Yang CH, Sindy H, Lin JY, Rosaline CYH, Tsai YC, et al. Severe cutaneous adverse reactions related to systemic antibiotics. Clin Infect Dis. 2014 May;58(10):1377-85.
12. Ardern-Jones MR, Friedmann PS. Skin manifestations of drug allergy. Br J Clin Pharmacol. 2011;71(5):672-83.
13. Chung WH, Hung SI. Genetic markers and danger signals in stevens-johnson syndrome and toxic epidermal necrolysis. Allergol Int. 2010 Dec;59(4):325-32.
14. Prost N, Mekontso-Dessap A, Valeyrie-Allanore L, Van Nhieu JT, Duong TA, Chosidow O, et al. Acute respiratory failure in patients with toxic epidermal necrolysis: clinical features and factors associated with mechanical
1. Universidade Federal do Paraná, Medicina - Curitiba - PR - Brasil
2. Universidade Federal do Paraná, Pediatria - Curitiba - PR - Brasil
Endereço para correspondência:
Caroline Arns-Neumann
Universidade Federal do Paraná
Rua XV de Novembro, nº 1299, Centro
Curitiba, PR, Brasil. CEP: 80060-000
E-mail: carolinearnsneumann@gmail.com
Data de Submissão: 18/07/2019
Data de Aprovação: 26/02/2020
Recebido em: 18/07/2019
Aceito em: 26/02/2020


